SIDA
| SIDA | |
|---|---|
| Panglica roșie este simbolul mondial al solidarității cu persoanele seropozitive și cu cei care trăiesc cu SIDA | |
| Specialitate | boală infecțioasă |
| Etiologie | HIV |
| Clasificare și resurse externe (EN) | |
| ICD-9 -CM | 042 , 043 și 044 |
| ICD-10 | B2424. |
| OMIM | 609423 |
| Plasă | D000163 |
| MedlinePlus | 000594 |
| eMedicină | 783434 |
| Sinonime | |
| Sindromul imunodeficienței dobândite | |
Sindromul imunodeficienței dobândite ( de aici " acronimul SIDA utilizat în lumea vorbitoare de franceză și altele, de multe ori în limba italiană ; [1] , în limba engleză Sindromul Imunodeficienței Dobândite, din care acronimul SIDA, este , de asemenea , utilizat în mod obișnuit în limba italiană) , o boală a uman sistemul imunitar cauzat de virusul imunodeficienței umane (HIV). [2] [3] [4]
Boala interferează cu sistemul imunitar, limitându-i eficacitatea, făcând persoanele afectate mai susceptibile la infecții , în special la cele oportuniste , și la dezvoltarea tumorilor . Această vulnerabilitate crește pe măsură ce boala progresează. HIV se transmite orizontal, de exemplu prin actul sexual , transfuzii de sânge contaminat și ace hipodermice sau prin transmitere verticală , între mamă și copil în timpul sarcinii , nașterii și alăptării . [5] [6]
Virusul și boala sunt denumite adesea împreună HIV / SIDA. Boala este o problemă majoră de sănătate în multe părți ale lumii și răspândirea ei este considerată o pandemie . [7] În 2009, Organizația Mondială a Sănătății (OMS) estimează că există 33,4 milioane de oameni la nivel mondial care trăiesc cu HIV / SIDA, cu 2,7 milioane de infecții noi cu HIV pe an și 2, 0 milioane de decese pe an din cauza SIDA. [8] Conform raportului UNAIDS 2009, în întreaga lume au existat aproximativ 60 de milioane de persoane infectate de la începutul pandemiei, cu aproximativ 25 de milioane de decese și, doar în Africa de Sud , 14 milioane de copii orfani. [9]
Cercetările genetice indică faptul că HIV a luat naștere în vestul Africii centrale în secolul al XX-lea. [10] [11] SIDA a fost identificată de Centrele pentru Controlul și Prevenirea Bolilor (CDC) în 1981 și cauza sa, HIV, a fost identificată în 1983 . [12] După o lungă controversă, comunitatea științifică a considerat că Robert Gallo și Luc Montagnier , împreună cu grupurile lor de cercetare, au contribuit la realizarea acestui rezultat.
Deși tratamentele cu HIV / SIDA pot încetini sau opri evoluția bolii, nu se cunoaște niciun tratament sau vaccin pentru HIV. Tratamentul antiretroviral reduce atât decesele, cât și noile infecții, dar aceste medicamente sunt scumpe și nu sunt disponibile în toate țările. [13] Datorită dificultății în tratarea infecțiilor cu HIV, prevenirea este un obiectiv cheie pentru controlul SIDA.
fundal
HIV este derivat din virusul imunodeficienței maimuțelor (SIV), care infectează unele primate din Africa . Există dovezi că oamenii implicați în vânătoare și vânzarea de piei de maimuță au contractat ocazional SIV. [14] Cu toate acestea, doar câteva dintre aceste infecții au fost capabile să provoace epidemii umane și toate au avut loc la sfârșitul secolului al XIX-lea și la începutul secolului al XX-lea. Pentru a explica apariția epidemiilor de HIV la om doar din acel moment, există mai multe teorii: schimbări sociale după colonialism [15] , transmiterea prin vaccinare împotriva variolei cu ace nesterile [16] [17] și prostituția cu frecvența concomitentă ridicată a ulcerativelor boli ale organelor genitale (cum ar fi sifilisul ) în orașele coloniale născute. [18] [19]

SIDA a fost recunoscută pentru prima dată la 5 iunie 1981 , când CDC din Atlanta a înregistrat cazuri suspecte de pneumonie de Pneumocystis carinii la cinci bărbați homosexuali din Los Angeles . [20] La început, CDC nu a dat un nume oficial bolii și adesea a făcut referire la aceasta prin intermediul bolilor care au fost asociate cu aceasta, de exemplu, limfadenopatia . [21] [22]
În general, presa a inventat termenul GRID, care a reprezentat deficiența imunitară legată de homosexuali . [23] CDC, în căutarea unui nume, a observat că comunitățile infectate erau aparent limitate la cele ale haitienilor , homosexualilor, hemofilicilor și dependenților de heroină , au inventat termenul „boala 4H”. [24] [25] Cu toate acestea, după stabilirea faptului că SIDA nu s-a limitat doar la acele comunități, termenul SIDA a fost introdus în iulie 1982 [26] și folosit ca definiție corectă a bolii din septembrie a acelui an. [27]
Identificarea pozitivă a virusului HIV-1 vine din Congo în 1959 și studiile genetice indică faptul că virusul a trecut în populația umană de la cimpanzei cu aproximativ cincizeci de ani mai devreme. [11] Un studiu din 2007 afirmă că o tulpină de HIV-1, probabil mutată din Africa în Haiti, a intrat în Statele Unite în jurul anului 1969 . [28] Același grup de cercetare a relansat această concluzie în 2016 cu un studiu genetic. [29] [30]
La 2 octombrie 1985, a murit actorul american Rock Hudson , prima persoană celebră care a mărturisit public că are SIDA, pe care fusese diagnosticat cu anul precedent. [31] Virusul și-a cauzat probabil cea mai faimoasă victimă pe 24 noiembrie 1991 , când vedeta de rock Queen Freddie Mercury , cântăreață și frontman al Queen , a murit de o boală legată de SIDA după ce a anunțat boala chiar în ziua precedentă. [32] În 1996 a existat un moment decisiv când prima terapie care a oprit efectele mortale ale virusului a fost introdusă pe piață: mortalitatea, în următorii ani și evoluțiile farmacologice, a scăzut drastic, dar în același timp virusul a atins țări mai sărace din lumea a treia , unde milioane de oameni au murit din imposibilitatea de a accesa tratamente costisitoare. [33]
Epidemiologie

Pandemia SIDA poate fi, de asemenea, privită ca mai multe focare de subtipuri distincte. Principalii factori ai răspândirii sale sunt transmiterea sexuală și transmiterea verticală de la mamă la copil la naștere și prin laptele matern. [7] În ciuda recentei îmbunătățirea accesului la tratament antiretroviral, în multe regiuni ale lumii, SIDA a afectat aproximativ 2,1 milioane ( interval între 1 900 000 și 2 400 000) de persoane în 2007, din care aproximativ 330.000 au fost copii sub 15 ani. [34] La nivel global, se estimează că 33,2 milioane de persoane trăiau cu HIV în 2007, inclusiv 2,5 milioane de copii. Se estimează că în 2007 au fost infectate aproximativ 2,5 milioane (între 1 800 000 și 4 100 000) de persoane, inclusiv 420 000 de copii. [34]
Africa subsahariană rămâne de departe cea mai afectată regiune. În 2007 s-a estimat că acolo erau 68% din totalul persoanelor care trăiau cu SIDA și 76% din totalul deceselor provocate de SIDA, cu 1,7 milioane de infecții noi. Spre deosebire de alte regiuni, majoritatea persoanelor care trăiesc cu HIV în Africa subsahariană în 2007 erau femei (61%). Prevalența la adulți în 2007 a fost estimată la 5,0%, iar SIDA continuă să fie principala cauză de mortalitate în această regiune. [34]
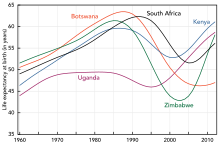
Africa de Sud are cea mai mare populație de pacienți cu HIV din lume, urmată de Nigeria și India . [35] Asia de Sud și de Sud-Est sunt a doua regiune cea mai afectată. [34] India are aproximativ 2,5 milioane de infectați, iar prevalența la adulți este estimată la 0,36%. [34] Speranța de viață a scăzut dramatic în cele mai afectate țări; de exemplu, în 2006 s-a estimat că ea a scăzut de la 65 la 35 în Botswana . [7]
În Statele Unite, femeile afro-americane tinere prezintă un risc deosebit de mare de infectare cu HIV. [36] Afro-americanii reprezintă 10% din populație, dar au aproximativ jumătate din cazurile de HIV / SIDA la nivel național. [37] Acest lucru se datorează parțial lipsei de informații cu privire la SIDA, precum și accesului limitat la resursele de sănătate și unei probabilități crescute de relații sexuale cu partenerii cu risc. [38]
Există, de asemenea, diferențe geografice în prevalența SIDA în Statele Unite, de fapt este mai frecventă în marile zone metropolitane de pe coasta de est și în California și în zonele urbane din sudul adânc. [38] Aproximativ 1,1 milioane de persoane trăiesc cu HIV / SIDA în Statele Unite și peste 56.000 de noi infecții apar în fiecare an. [39]
În țările din Europa de Est și Asia Centrală, se estimează că în 2010 au existat 1,5 milioane de persoane seropozitive și că în același an 160.000 de cazuri noi de infecție și 90.000 de decese cauzate de SIDA. Din 2001, prevalența HIV în aceste țări a crescut cu 250%, făcând din regiune cea cu cea mai rapidă creștere a epidemiei din lume. [40]
Riscul de a contracta HIV din cauza expunerii profesionale la profesioniștii din domeniul sănătății este relativ scăzut și se estimează a fi între 0,09 și 0,3%.[41] Acest risc este mult crescut în țările în curs de dezvoltare, atât din cauza lipsei de atenție a problemei, cât și a lipsei unei profilaxii adecvate post-expunere. [42] Un studiu realizat în Zambia a arătat că categoria asistentelor medicale prezintă cel mai mare risc de accidentare. Rata medie anuală de contaminare accidentală cu fluide biologice a fost de 1,3 răni medii pe lucrător. Corelând aceste date cu prevalența ridicată a infectării cu HIV în rândul populației din acel loc, este posibil să se înțeleagă riscul de transmitere a virusului. [43]
Etiologie
HIV este un retrovirus al genului lentivirus , caracterizat prin apariția infecțiilor cronice, care sunt slab sensibile la răspunsul imun și evoluează încet, dar progresiv și care, dacă nu sunt tratate, pot avea un rezultat fatal. [44] Pe baza cunoștințelor actuale, HIV este împărțit în două tulpini: HIV-1 și HIV-2. Primul dintre cele două se află în principal în Europa , America și Africa Centrală. HIV-2, pe de altă parte, se găsește mai ales în Africa de Vest. [44]
Celulele țintă HIV sunt cele bogate în receptori CD4 , în special unele limfocite numite CD4 +, care joacă un rol deosebit de crucial în sistemul imunitar : sunt de fapt adevărați „conductori” care activează diferite sectoare de apărare în funcție de tipul de nedorite. gazdă cu care vin în contact ( bacterii , viruși , protozoare , ciuperci , viermi , celule canceroase etc.). [44]
Transmisie
De la începutul epidemiei , au fost identificate trei căi principale de transmitere a HIV, toate implicând penetrarea directă a sângelui sau a altor secreții infectate în fluxul sanguin al unei persoane sănătoase. [44]
HIV este un low- contagioasă virus, care are nevoie de o concentrație mare de particule virale vitale pentru raspandirea. Această afecțiune apare aproape exclusiv în sângele și secrețiile genitale, în special în spermă ; într-o măsură mai mică, dar încă suficientă, în secrețiile vaginale . [44] Alte secreții conțin HIV în concentrații scăzute, dar experiența și numeroase studii experimentale exclud transmisibilitatea prin aceste vehicule, cu excepția situațiilor foarte excepționale, cum ar fi amestecarea cu sânge abundent. [44]
Sânge și derivați
Introducerea sângelui infectat în circulația unei persoane sănătoase generează o infecție aproape sigură. Acest tip de contagiune a fost foarte frecvent înainte de începerea testului HIV , prin transfuzii de sânge infectat (de exemplu pentru pacienții cu hemofilie ), transplanturi de organe de la donatori infectați și cazuri accidentale de rănire cu instrumente precum aparate de ras, ace (de asemenea, de la tatuaj ) sau bisturiile care tocmai au intrat în contact cu materialul infectat, mai ales într-un cadru profesional (accidente de laborator). [44] Excluderea sistematică din donații a subiecților infectați și sterilizarea tuturor instrumentelor care intră în contact cu sângele a făcut ca acest tip de contagiune să fie pur episodic. [44]
Schimbul de sânge a fost, de asemenea, responsabil pentru explozia epidemiei în rândul dependenților de heroină , prin schimbul de seringi uzate. [45] Această contagiune, legată de practicile pe scară largă de partajare a drogurilor și seringilor între grupuri de tineri în momentele de agregare, a reprezentat în anii 1980 principala formă de contagiune în țările mediteraneene precum Spania , Italia , Iugoslavia . Prăbușirea consumului de heroină în țările occidentale a redus drastic incidența acestei forme de contagiune în aceste zone, deși segmente mari de consumatori, concentrați în principal în Europa de Est și în țările emergente din Asia, rămân în pericol.
Raport sexual penetrant
Astăzi, majoritatea infecțiilor noi cu HIV apar prin relații sexuale penetrative neprotejate, indiferent dacă sunt heterosexuale sau homosexuale. [44]
Secrețiile genitale pot avea, de fapt, o încărcătură virală ridicată, iar dinamica penetrării favorizează microfisurarea mucoasei genitale, care în sine este deja congestionată în timpul actului, prin care virusul poate intra în circulația individului sănătos. [44] Sperma este în medie mai infecțioasă decât secrețiile vaginale , deoarece pe lângă virusul liber poate conține limfocite infectate; în plus, poate rămâne mult timp în contact cu mucoasele vaginale sau rectale. Femeia devine mai infecțioasă în prezența sângelui menstrual , a infecțiilor vaginale sau a inflamației. [44]
Relațiile anale reprezintă un risc mai mare de contagiune, datorită ușurinței mai mari cu care creează microtraumatism și naturii mucoasei rectale, care este structural mai puțin adecvată pentru contracararea implantării infecției. [44]
Penisul în sine este echipat cu membrane mucoase care pot prezenta ulcere și răni datorate altor tipuri de patologii și care se pot rupe în timpul actului sexual intrând în contact cu sângele și secrețiile infectate, făcând astfel rolul activ riscant. Îngroșarea pielii după circumcizie scade considerabil (dar nu exclude) riscurile acestui tip de infecție. [46]
Prezervativul , care previne contactul dintre membranele mucoase genitale și secrețiile potențial infectate, este un dispozitiv de sănătate cu eficacitate dovedită: utilizarea corectă a acestuia face sexul sigur și previne contagia de toate bolile cu transmitere sexuală [44], deși unii cercetători, inclusiv Edward Green [47], au susținut că, chiar și cu utilizarea prezervativelor, majoritatea eforturilor internaționale de a contracara pandemia, în special în țările emergente, ar fi eșuat. Prezervativul ca mijloc de prevenire, potrivit lor, ar fi de puțin folos, deoarece ar împinge indivizii să își asume riscuri mai mari în relațiile sexuale prin generarea unui fals sentiment de protecție (o atitudine definită ca „compensare a riscurilor” sau „dezinhibare”) . [48] [49] S-a observat că reducerea riscului derivat din utilizarea prezervativelor este hotărâtă, chiar dacă este comparată cu eventuala dezinhibare sexuală, scenariu teoretic posibil, dar niciodată dovedit empiric. [50]
Raport sexual non-penetrant
Practicile sexului non-penetrant nu pot fi definite ca fiind absolut lipsite de riscuri, deși rapoartele de contagiune care le pot fi atribuite cu siguranță au o valoare complet anecdotică și de o raritate excepțională. [44]
Nu există dovezi de contagiozitate prin felație : există cu siguranță o plauzibilitate biologică a infecției, dar experiența medicală vorbește despre un risc redus. În orice caz, practica poate fi riscantă numai dacă sperma infectată intră în contact cu răni, mucoase rupte (chiar microlacerate) sau gură ulcerată. Riscul este obiectiv nul în absența contactului cu sperma sau pentru cei care primesc felație, chiar dacă cei care o practică sunt infectați cu HIV. Utilizarea prezervativelor anulează orice posibilitate de contagiune. [51]
Aceleași considerații se aplică și cunnilingusului , chiar dacă nu există suficiente cazuri confirmate de contagiune prin această practică sexuală. [51] Concentrația mai mică de virus în secrețiile vaginale face ca șansele de contagiune să fie extrem de scăzute, în timp ce prezența sângelui menstrual este riscantă. Barierele din latex (cum ar fi suprafața unui prezervativ deschis cu o tăietură longitudinală) sau pelicula de plastic elimină orice risc. [51]
Rimming , pumnii și dușurile aurii pot duce teoretic la infecția cu HIV numai dacă urme de sânge sau spermă infectate intră în contact cu răni , ulcerații sau răni pe piele sau pe membranele mucoase ale unei persoane sănătoase. Aceasta este o considerație generală care se aplică oricărui tip de contact, chiar accidental. [51] Țesuturile permeabile și perfuzate în special de vasele de sânge ale conjunctivei corneei par să fie permeabile chiar și în absența rănilor. [52] Pielea este o barieră eficientă împotriva virusului și nici măcar zgârieturile superficiale sau cuticulele ridicate nu permit virusului să pătrundă în sânge. [53]
Contagiunea verticală mamă-copil
Transmiterea virusului de la mamă la copil poate fi o derivare a contagiunii sângelui, in utero prin cordonul ombilical sau în timpul nașterii sau alăptării . Atât lichidul amniotic, cât și laptele matern au o concentrație mare de viruși. [54] În absența tratamentului, rata de transmitere între mamă și copil este de 25%. [55]
Cu toate acestea, atunci când se efectuează un tratament în combinație cu o operație cezariană și cu câteva săptămâni de terapie medicamentoasă pentru nou-născut, riscul a fost redus la 1%. [56]
Un HIV pozitiv care dorește să devină tată cu un partener HIV negativ riscă să-l infecteze pe partener, dar dacă nu este infectată nu există pericol pentru copilul nenăscut: infecția se transmite numai de la mamă la copil și nu de la tată . Există proceduri pentru a exclude contagiozitatea materialului seminal (așa-numita „spălare a spermei”) și pentru a permite fertilizarea în deplină siguranță pentru mamă. [57] [58] [59]
Contacte necontagioase
HIV a fost găsit în saliva , lacrimile și urina persoanelor infectate, dar datorită concentrației scăzute a virusului în aceste fluide biologice, riscul de transmitere este considerat neglijabil. Același lucru este valabil și pentru tuse , sudoare , mucus și scaun . [60]
Virusul nu se transmite prin contacte precum strângeri de mână, îmbrățișări, sărutări, mușcături, zgârieturi [60] sau prin utilizarea aparatelor de ras sau a periuțelor de dinți ale persoanelor seropozitive (dacă sunt lipsite de urme de sânge), deși este întotdeauna recomandabilă utilizarea instrumente individuale de igienă personală. [61] Nu există nicio posibilitate de contagiune prin haine, prosoape, cearșafuri sau prin pahare, farfurii sau tacâmuri și, în general, în toate acele relații legate de a trăi sub același acoperiș. [60]
Țânțarii , care au fost suspectați întotdeauna de a fi un posibil vehicul de infecție, sunt de fapt substanțial inofensivi, atât pentru că virusul nu se poate replica în interiorul glandelor salivare ale insectei ( transmisie biologică ) [62], cât și din cauza probabilității foarte mici de infectare. Tânțarul feminin (masculul nu mușcă) după ce a hrănit ouăle din abdomen cu sângele aspirat, se odihnește aproximativ 24 de ore, timp suficient pentru ca virusul să dispară de la insecta mamă. Chiar dacă țânțarul mușcă două persoane în succesiune dintre care primul este HIV pozitiv, chiar dacă este foarte infectat și chiar dacă are mușcături repetate, posibilitatea de contagiune (transmisie mecanică) este nulă, deoarece canalul prin care se injectează saliva este cel prin care este prelevat sângele sunt două conducte diferite, nu în comunicare între ele. Un argument similar poate fi, de asemenea, făcut pentru alte artropode care suge sânge, cum ar fi puricii , căpușele și ploșnițele . [44] Credința că țânțarii sunt purtători de contagiune este răspândită în țările mai puțin dezvoltate. [63] Tânțarii sunt de fapt responsabili pentru transmiterea altor boli cu etiologie virală, cum ar fi dengue și febra galbenă .
Patogenie
Odată ce intră în fluxul sanguin al gazdei neinfectate cu HIV, caută anumite celule în care se poate reproduce. Pentru a face acest lucru, folosește o glicoproteină care iese pe suprafața membranei sale externe, gp120 , care este un receptor pentru celulele țintă, în timp ce o altă proteină, gp41 , servește la contopirea membranei țintei și permite virusului să pătrundă în interior. [44]
Odată ajuns în celulă, HIV, prin intermediul unor enzime conținute în structura sa, își integrează propriul genom ( ARN ) cu cel al celulei gazdă, transcriindu-l în ADN . Enzimele implicate în această fază se numesc transcriptază inversă și integrază . Acesta este un proces foarte important pentru virus, deoarece prin „mascarea” în ADN devine de fapt impermeabil la apărarea imună și la terapiile medicamentoase: aceasta este principala caracteristică a procesului biologic al retrovirusurilor . [44]
În acest moment HIV poate începe imediat replicarea virală sau poate rămâne inactiv în interiorul celulei, constituind un rezervor ineliminabil, care garantează supraviețuirea virusului în organismul gazdă la nesfârșit, pe toată durata vieții subiectului. [44] Când virusul este activat (din motive care nu sunt pe deplin înțelese, dar totuși legat de intrarea în activitate a celulei gazdă și, prin urmare, a sistemului imunitar), forțează celula gazdă să producă proteine și acid nucleic viral (ARN) care, ca un puzzle, adunați-vă în interiorul aceleiași celule pentru a crea virioni complet. Enzima care modelează macroproteinele într-o formă adecvată pentru crearea unui nou virus se numește protează . [44]
Noii virioni sunt apoi expulzați din celulă prin înmugurire și eliberați în sistemul circulator. La ieșire, își formează propriile membrane externe ( pericapsidă ) cu materialul celulei care le-a produs și creează un fel de lacerări în membrana celulei gazdă care provoacă moartea celulei. Prin urmare, procesul de replicare, nu intrarea sau rămânerea virusului în celulă, este dăunător. De fapt, terapiile medicamentoase de astăzi urmăresc să inhibe replicarea și atașarea de noi ținte acționând asupra proteinelor și enzimelor virusului, fără a elimina virusul. [44]
Ipoteze alternative asupra SIDA
O mică minoritate de autori au pus sub semnul întrebării legătura dintre HIV și SIDA, existența virusului sau validitatea metodologiilor de diagnostic actuale, cu argumente care s-au dovedit totuși în mod repetat fără baze științifice, biologice sau clinice. [64] Aceste considerații au primit negări puternice din partea comunității medicale internaționale și din dovezi științifice obiective. [65]
Apariția unor astfel de idei de „negare” a condus, prin urmare, la semnarea importantului document cunoscut sub numele de Declarația de la Durban de către peste 5 000 de medici și oameni de știință (inclusiv 11 câștigători ai Premiului Nobel ). Legătura cauzală dintre HIV și SIDA este „clar definită , exhaustiv și fără ambiguități ". [66]
O teorie controversată cunoscută sub numele de teoria vaccinului oral împotriva poliomielitei cu privire la originea SIDA sugerează că epidemia de SIDA a fost inițiată neintenționat la sfârșitul anilor 1950 în Congo Belgian de cercetătorul Hilary Koprowski care experimenta un vaccin poliomielitic . [67] [68] Comunitatea științifică a declarat că dovezile disponibile nu susțin această teorie. [69] [70] [71]
Clinica
În absența tratamentului, infecția cu HIV evoluează inexorabil către o stare de boală și deces: în aceasta, SIDA a reprezentat o epidemie mult mai înfricoșătoare decât alte epidemii din epoca modernă, egală în ceea ce privește incidența persoanelor afectate cu cea a tuberculozei , lue sau variolă , dar caracterizată printr-o mortalitate de 100%, în ciuda variabilității timpilor de dezvoltare a bolii (de la câțiva ani la mai mult de un deceniu de la infecție). [72]
semne si simptome
În scopuri practice, infecția a fost împărțită în trei etape, ușor de aplicat, dar extrem de grosieră: infecție acută, stadiul de latență clinică și stadiul simptomatic. Doar odată cu ultima etapă, în care sindromul începe să se manifeste cu infecții oportuniste , se vorbește despre imunodeficiență și, prin urmare, despre SIDA. Cu terapiile moderne, chiar și în cazul SIDA complet, a devenit posibilă o regresie între faze, făcând această distincție învechită, care este luată în considerare și astăzi din motive istorice și practice. [44]
Limfocitele pierdute din cauza replicării HIV sunt reconstituite de organism, dar, pe termen lung, cantitățile crescânde de viruși eliberați în sistemul circulator infectează un număr tot mai mare, aducând cantitatea lor inexorabil sub un prag critic (<200 pe microlitru de sânge , comparativ cu 1200-600 / μ l într - un individ sănătos), ceea ce face de fapt organismul atacat cu succes de către orice agent patogen. [44]
Astăzi progresul infecției este calculat prin măsurarea cantității medii de copii virale prezente pe mililitru de sânge („încărcătură virală”) și cantitatea de daune cauzate de replicare în ceea ce privește dispariția limfocitelor CD4 + . La misurazione di questi parametri si è rivelata particolarmente utile, anche perché indipendente dalle manifestazioni cliniche: non è infatti eccezionale riscontrare gravi quadri di immunocompromissione in assenza di sintomi clinici rilevanti. [44]
Un'alta carica virale indica un'intensa attività replicativa dell'HIV e quindi un'elevata distruzione di linfociti CD4+; tale dato esprime la velocità con cui l'infezione corre verso l'AIDS. La conta dei linfociti CD4+ presenti nel sangue indica invece il grado di compromissione del sistema immunitario e, combinata col dato precedente, può permettere una stima dei tempi entro i quali si raggiungerà una soglia critica e quindi uno sviluppo della sindrome di immunodeficienza. [44]
Il tasso di progressione clinica della malattia varia notevolmente tra persone e ha dimostrato di essere influenzato da molti fattori, come la suscettibilità dell'ospite, la funzionalità immunitaria, [73] [74] [75] l'assistenza sanitaria e le possibili co-infezioni e quale particolare ceppo del virus è coinvolto. [76] [77] [78]
Infezione acuta
Il primo stadio, di infezione acuta, è caratterizzato da una rapida e imponente replicazione del virus che non trova alcun ostacolo. In tale fase la carica virale può raggiungere valori pari a milioni di copie di RNA/mL. [44]
Se l'infezione è stata contratta per inoculazione di sangue infetto nel torrente circolatorio (trasfusione di sangue infetto, trapianto di organi , uso promiscuo di siringhe, punture accidentali con materiale infetto quali aghi o bisturi, trasmissione materno-fetale) il virus si dirige direttamente verso i centri linfatici e qui infetta le cellule CD4 + , avviando la moltiplicazione. [44]
Diverso è il caso della trasmissione per via sessuale, quando il virus è probabile che infetti inizialmente le cellule linfatiche delle mucose interessate, vaginali o rettali. Qui HIV compie i primi cicli replicativi finché raggiunge la carica virale sufficiente per abbandonare le mucose e raggiungere i linfonodi corrispondenti. [44]
Non tutte le cellule infettate nella fase acuta avviano la replicazione virale: HIV costituisce infatti un serbatoio di cellule latentemente infette in cui integra il proprio codice biologico in quello dell'ospitante, "mascherando" il proprio RNA in DNA e diventando di fatto invisibile per il sistema immunitario e per le terapie. Si tratta questa di una caratteristica peculiare dei retrovirus , che ne garantisce la sopravvivenza nel corpo dell'individuo infetto in tutto l'arco della sua vita. [44]
L'infezione acuta è quindi caratterizzata da tre caratteristiche: elevata replicazione virale e conseguente distruzione di cellule CD4+, costituzione del serbatoio di cellule latentemente infette. [44]
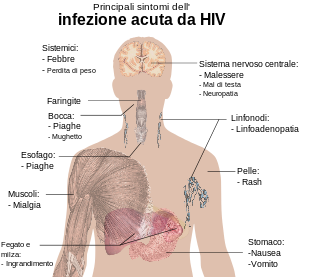
In circa la metà dei casi l'infezione acuta è asintomatica e, anche quando è caratterizzata da sintomi, il quadro clinico è poco specifico, facilmente confondibile con una sindrome influenzale protratta. Un 20-30% di casi mostra un quadro clinico più complesso e sospetto, con febbre protratta e non altrimenti interpretabile, manifestazioni esantematiche simil- morbillose , linfonodi ingrossati, quadri meningei che indicano la presenza di HIV nel sistema nervoso centrale. [44]
Stadio di latenza clinica
La fase acuta viene interrotta dalla comparsa della risposta immunitaria, che richiede circa 2-8 settimane e interessa sia umorale sia quella cellulo-mediata , attraverso la produzione di anticorpi anti-HIV e linfociti citotossici . I primi in particolare inattivano un'alta quantità di virus libero immesso nel sistema circolatorio. [44]
La fine della fase acuta quindi mostra un'importante riduzione della carica virale, la ripresa del numero dei linfociti CD4+ e la scomparsa dei segni clinici, se presenti. La rilevazione di anticorpi anti-HIV è riscontrabile con uno specifico test ELISA ( Enzyme-Linked ImmunoSorbent Assay ), il test HIV . I soggetti positivi al test sono definiti sieropositivi . La sieropositività è una condizione che, stanti le conoscenze mediche odierne, perdura per tutta la vita di chi ha contratto l'infezione, indipendentemente dallo stadio e dal grado di immunodeficienza, ed esprime l'avvenuto contagio e il perdurare dell'infezione. [44]
La fase di latenza clinica (o cronica), in assenza di terapie può durare da qualche anno a oltre 15. Dal punto di vista clinico le condizioni del soggetto sono per lo più stabili, ma dal punto di vista virologico la replicazione persiste, in particolare nei tessuti linfatici, sebbene tenuta sotto controllo dalla risposta immunitaria. Il tessuto linfatico che ospita la replicazione va però incontro a un progressivo deterioramento, che nel tempo compromette la capacità di reintegrare i linfociti distrutti dal virus. Inoltre, le frequenti mutazioni del virus portano alla comparsa di nuove popolazioni virali diverse da quella originale, alle quali il sistema immunitario è continuamente sollecitato ad adeguarsi. [44]
Stadio sintomatico
Gradualmente la carica virale riacquista forza, mentre resta progressivo e costante l'assottigliamento dei livelli di linfociti CD4+ presenti nel sangue. Quando il numero di linfociti scende al di sotto di una soglia critica (tra 400/μL e 200/μL, a fronte di un valore di 1200-600/μL in un individuo sano), l'organismo non riesce più a difendersi da una serie di microrganismi scarsamente patogeni in condizioni normali, detti opportunisti , tra cui tutta una serie di ospiti abituali e del tutto innocui dell'organismo ( virus , batteri , funghi e protozoi ), più raramente acquisiti con metodi occasionali. L'opportunità che questi organismi hanno di sviluppare una malattia, e trasformarsi quindi in patogeni , è fornita dal basso numero di linfociti CD4+. [44]
Per alcuni microrganismi è sufficiente un grado molto limitato di immunodeficienza e le infezioni che portano sono le prime a manifestarsi, altri richiedono una compromissione più severa. Sintomi comuni sono febbre , sudorazione specie notturna, ingrossamento ghiandolare, tremore , debolezza e perdita di peso . [79]
Alcune infezioni opportunistiche e alcuni tumori, come il sarcoma di Kaposi sono ormai sintomi ben noti della possibile infezione da AIDS. Senza terapie il numero dei linfociti CD4+ si erode inesorabilmente e le infezioni opportunistiche si susseguono una dopo l'altra, magari con pause di benessere tra l'una e l'altra grazie a cure farmacologiche. È comunque solo questione di tempo, e lo scarto tra la prima infezione e il decesso variava entro sei mesi e tre anni, in cui l'individuo andava incontro a infezioni sempre più severe e ravvicinate, che portavano a un progressivo e inarrestabile decadimento generale, letale al 100%. [44]
Le principali patologie polmonari sono la polmonite da Pneumocystis jirovecii e la tubercolosi (che può evolvere in extrapolmonare). Le infezioni del tratto gastro-intestinale comportano esofagiti e diarrea cronica. Tra le principali patologie neurologiche vi sono la toxoplasmosi , la leucoencefalite multifocale progressiva e la demenza HIV-correlata . Aumenta inoltre il rischio di sviluppare varie forme di tumore come il Sarcoma di Kaposi , i tumori del cervello ei linfomi .
Oggi i farmaci, sebbene incapaci di eliminare il virus, ne impediscono la replicazione, cambiando completamente la prognosi degli ammalati. Persone sieropositive che avevano già sperimentato un'infezione opportunistica e gravi stadi di immunodeficienza sono riusciti a recuperare un buon numero di linfociti CD4+ e godono di buona salute, nonostante figurino statisticamente tra i casi di AIDS conclamato. Per queste ragioni la suddivisione in stadi tradizionale oggi non corrisponde all'attuale contesto clinico e terapeutico dell'infezione, basandosi piuttosto su dati oggettivi quali il numero dei linfociti CD4+ e l'entità della carica virale. [44]
Si ritiene che il trattamento terapeutico denominato HAART consenta un incremento dell'aspettativa di vita medio attorno ai 30 anni [80] o, secondo alcuni studi, fino ai 40-50. [81] [82]
Esami di laboratorio e strumentali
La diagnosi di AIDS in una persona infetta da HIV si basa sulla presenza di alcuni precisi segni o sintomi e su alcuni esami di laboratorio. [83] Il test dell'HIV viene consigliato a tutti gli individui a rischio, includendo tutti coloro a cui viene diagnosticata una malattia a trasmissione sessuale . [84] In molti aree del mondo, un terzo dei portatori di HIV scopre la sua condizione solo in una fase avanzata della malattia, quando ormai i segni di una grave immunodeficienza sono diventati evidenti. [84]
Molte persone non sanno di essere infette da HIV. [85] Meno dell'1% della popolazione sessualmente attiva urbana in Africa è stato testato e questa proporzione è ancora più bassa nelle popolazioni rurali. Inoltre, solo lo 0,5% delle donne in gravidanza che frequentano le strutture sanitarie urbane sono sottoposte al test. Ancora una volta, questa percentuale è più bassa nelle strutture sanitarie rurali. [85] Per tale motivo il sangue e gli emoderivati utilizzati vengono sottoposti al test HIV .
Il test HIV viene solitamente effettuato su sangue venoso. Molti laboratori utilizzano la quarta generazione di test di screening che rilevano anticorpi anti-HIV ( IgG e IgM ) e l' antigene p24 dell'HIV. Il rilevamento di anticorpi per HIV in un paziente precedentemente noto come negativo è evidenza di infezione da HIV. [86] Gli individui a cui il primo test ha evidenziato una positività verranno sottoposti a un nuovo esame su un secondo campione di sangue per confermare i risultati. [83]
Il periodo finestra (il tempo tra l'infezione iniziale e lo sviluppo di anticorpi rilevabili) può variare da 1 a 3 mesi per la sieroconversione , quando l'esame viene eseguito con i moderni test combinati anticorpo/proteina p24. Il rilevamento del virus mediante reazione a catena della polimerasi (PCR) durante il periodo finestra è possibile e consente una diagnosi più precoce. [83]
Gli eventuali risultati positivi ottenuti con la PCR vengono confermati da test anticorpali. [87] I test di routine per l'infezione da HIV se utilizzati nei neonati e nei bambini, nati da madri sieropositive, non hanno alcun valore, in quanto vi è la presenza di anticorpi materni nel sangue del bambino. [88] Per una corretta diagnosi in questi soggetti è necessario ricorrere alla PCR. [89]
Classificazione secondo l'OMS
Nel 1990, l' Organizzazione Mondiale della Sanità (OMS) ha raggruppato i diversi tipi di casi definendo una scala per i pazienti affetti da HIV-1. [90] Questa è stata aggiornata nel settembre del 2005. La maggior parte di queste infezioni opportunistiche può essere facilmente curata in soggetti altrimenti sani.
| Stadio | Descrizione |
|---|---|
| Infezione da HIV primaria: | Può essere asintomatica o associato a sindrome retrovirale. [83] |
| Stadio 1: | L'infezione da HIV è asintomatica con la conta delle cellule CD4 >500/µL. [83] Può includere anche l'ingrossamento generalizzato dei linfonodi. [83] |
| Stadio 2: | Lievi sintomi che possono includere minori manifestazioni mucocutanee e ricorrenti infezioni del tratto respiratorio superiore. Una conta di CD4 <500/µL. [83] |
| Stadio 3: | Avanzamento dei sintomi che possono includere inspiegabile diarrea cronica per più di un mese, gravi infezioni batteriche tra cui la tubercolosi polmonare e una conta CD4 <350/µL. [83] |
| Stadio 4 o AIDS: | Sintomi gravi che includono toxoplasmosi del cervello , candidosi dell' esofago , della trachea , dei bronchi o dei polmoni e sarcoma di Kaposi . Una conta di CD4 <200/µL. [83] |
Classificazione secondo i CDC
I Centers for Disease Control and Prevention statunitense hanno proposto un sistema di classificazione per l'infezione da HIV, aggiornandolo nel 2014. [91] Questo metodo classifica le infezioni in base alla conta delle cellule CD4 e ai sintomi clinici caratteristici della condizione. La classificazione è divisa in tre stadi:
| Stadio | Descrizione |
|---|---|
| Stadio 1: | CD4 ≥500/µL e senza condizioni che definiscono l'AIDS |
| Stadio 2: | CD4 200-499/µL e senza condizioni che definiscono l'AIDS |
| Stadio 3: | CD4 <200/µL o condizioni che definiscono l'AIDS |
| Sconosciuto: | Se i dati disponibili non sono sufficienti per una classificazione e senza condizioni che definiscono l'AIDS |
Al fine della sorveglianza, la diagnosi di AIDS non termina anche se, dopo il trattamento, le cellule CD4 + T sale >200/µL di sangue o se le altre patologie che definiscono l'AIDS malattie vengono guarite. [92]
Trattamento
Nella storia della medicina resterà una pietra miliare la straordinaria rapidità e la dimensione di ricercatori coinvolti nell'individuare una cura per la sindrome da HIV. [44] In tempi da record si comprese che il danno provocato da HIV sul sistema immunitario non era tanto correlato alla presenza del virus nell'organismo, ma al suo processo di replicazione, e che tale processo si realizza tramite specifici enzimi e proteine i quali possono essere un ottimo bersaglio della terapia farmacologica. [44] Oggi la scoperta tempestiva della sieropositività e l'affidarsi a un'équipe di medici esperta può garantire un'aspettativa e una qualità di vita pari a quella di chi è affetto da altre patologie croniche, come ipertensione o diabete . [44]
Si è finora dimostrata invece una chimera la realizzazione di un vaccino che eradichi l'HIV dall'organismo, sia per il ciclo biologico particolare dei retrovirus , sia l'altissima variabilità del virus stesso. [44]
Le strategie di prevenzione sono esclusivamente basate sui metodi per evitare l'esposizione al virus o sull'impiego di farmaci antiretrovirali come profilassi post-esposizione (PEP) . [93] La PEP ha un calendario molto impegnativo con quattro settimane di somministrazione. Presenta anche effetti collaterali molto spiacevoli tra cui diarrea , malessere diffuso, nausea e stanchezza.[94]
Trattamento farmacologico
Il primo farmaco in grado di arginare gli effetti della sindrome fu la azidotimidina (AZT), un inibitore della trascrittasi inversa , disponibile dal 1987 . La tendenza del virus a sviluppare mutazioni resistenti e l'alta tossicità del farmaco portarono all'abbandono della monoterapia nel 1991 in seguito alla messa in commercio di una nuova terapia a due farmaci (biterapia). Dal 1996 infine la scoperta di inibitori della proteasi [13] ha permesso un nuovo protocollo farmacologico altamente efficace, basato su tre inibitori virali (triterapia), attuale terapia standard, detta HAART ( Highly Active Antiretroviral Therapy ). [44]
Oggi esistono varie famiglie di farmaci, capaci di bloccare o rallentare la replicazione virale (e quindi la progressione clinica della sindrome): essi agiscono sulla trascrittasi inversa , sulle integrasi e sulle proteasi ; una quarta famiglia impedisce l'ingresso del virus nelle cellule interferendo sul recettore CD4 o sulla gp41 , la glicoproteina di fusione.
La terapia tipica consiste nella somministrazione di due inibitori nucleosidici della trascrittasi inversa (NRTI) più un inibitore della proteasi o un inibitore non nucleosidico della trascrittasi inversa (NNRTI). Poiché la progressione della malattia da HIV nei bambini è più rapida che negli adulti, per i primi i protocolli prevedono un trattamento più aggressivo. [95] Nei paesi sviluppati, dove la terapia HAART è disponibile, i medici valutano la carica virale, la conta dei CD4, la velocità di decadimento di quest'ultima e le condizioni cliniche del paziente prima di decidere quando iniziare il trattamento. [96] Tradizionalmente, il trattamento è stato consigliato ai pazienti asintomatici quando la conta delle cellule CD4 scende a 200-250 unità per millilitro di sangue. Tuttavia, iniziare il trattamento prima (a un livello di CD4 di 350 cellule/μL) può ridurre significativamente il rischio di morte. [97]
Gli obiettivi standard della HAART includono il miglioramento della qualità della vita del paziente, la riduzione delle complicanze e la riduzione della viremia sotto al limite di rivelazione. La terapia non comporta però né la cura della malattia né impedisce il ritorno, una volta che il trattamento viene interrotto, di alti livelli ematici di HIV, spesso resistente a ulteriori cicli di terapia. [98] [99] [100]
Nonostante questo, molti individui infetti da HIV hanno beneficiato di notevoli miglioramenti nel loro stato di salute generale e nella qualità della vita, con una forte diminuzione della morbilità e mortalità associata al virus HIV. [101] [102] [103] In assenza della terapia HAART, la progressione da infezione da HIV all'AIDS si verifica in una mediana compresa tra i 9 ei 10 anni e la sopravvivenza mediana dopo aver sviluppato l'AIDS è di solamente 9,2 mesi. [104]
Prognosi

nessun dato
≤ 10
10–25
25–50
50–100
100–500
500–1000
1000–2500
2500–5000
5000–7500
7500-10000
10000-50000
≥ 50000
In molte aree del mondo, dove vi è accesso alle cure, l'AIDS è diventata una malattia cronica piuttosto che una malattia acuta mortale. [105] La prognosi varia tra le persone e sia la conta dei CD4 sia la carica virale sono utili per prevedere l'esito. [86] In assenza di trattamento, la sopravvivenza media dopo l'infezione da HIV è stimata da 9 a 11 anni, a seconda del sottotipo HIV. [34] Dopo la diagnosi di AIDS, se il trattamento non è disponibile, la sopravvivenza varia tra i 6 e 19 mesi. [104] [106] La disponibilità di farmaci antiretrovirali e l'adeguata prevenzione dalle infezioni opportunistiche riduce il tasso di mortalità dell'80% e aumenta la speranza di vita a 20-50 anni. [105] [107] [108] Questo valore è di circa i due terzi [107] della popolazione generale. [84] [109] Se il trattamento viene iniziato in ritardo, la prognosi può non essere così buona, [110] per esempio, se il trattamento inizia in seguito alla diagnosi di AIDS l'aspettativa di vita sarà tra i 10 ei 40 anni. [84] [105] La metà dei bambini nati con l'HIV muore prima dei due anni di età, se non riceve un trattamento. [111]
Le cause principali di morte da HIV/AIDS sono le infezioni opportunistiche ei tumori, entrambi i quali sono spesso il risultato del fallimento del sistema immunitario. [112] [113] Il rischio di cancro sembra aumentare una volta che il numero dei CD4 scende al di sotto 500/uL. [84] Il tasso di progressione della malattia clinica varia notevolmente tra gli individui e ha dimostrato che può essere influenzato da una serie di fattori, come la suscettibilità di una persona e la funzionalità immunitaria, [114] la possibilità di accesso alle cure sanitarie e la presenza di coinfezioni, [104] [115] e il particolare ceppo (o ceppi) del virus coinvolti. [116] [117]
La co-infezione di tubercolosi è una delle principali cause di malattia e di morte nei pazienti con HIV/AIDS ed è presente in un terzo di tutte le persone con infezione da HIV. Questa condizione ha causato il 25% delle morti correlate all'HIV. [118] L' epatite C è un'altra co-infezione molto comune. [119] I due tumori più comuni associati con l'HIV/AIDS sono il sarcoma di Kaposi e il linfoma non Hodgkin . [113]
Nei pazienti sottoposti a terapia anti-retrovirale per lunghi periodi, sono stati osservati dei disturbi neurocognitivi, [120] osteoporosi , [121] neuropatie , [122] tumori, [123] [124] nefropatia [122] e malattie cardiovascolari . [125] Non è chiaro se queste condizioni derivano dall'infezione da HIV o siano effetti avversi del trattamento.
Stato della ricerca
Viene generalmente ritenuto che solo un vaccino può arrestare la pandemia , poiché il suo utilizzo non richiederebbe trattamenti giornalieri e sarebbe quindi economicamente accessibile anche nei paesi in via di sviluppo . Tuttavia, anche dopo quasi 30 anni di ricerche, il vaccino per l'HIV-1 rimane un obiettivo ancora lontano. [126]
La ricerca per il miglioramento dei trattamenti consiste nel tentativo di ridurre gli effetti collaterali dei farmaci, nell'ulteriore semplificazione delle terapie farmacologiche e determinare le migliori strategie per gestire la resistenza alla terapia. Alcuni studi hanno anche suggerito di operare strategie atte a prevenire le infezioni opportunistiche. La vaccinazione contro l' epatite A e B è consigliata per i pazienti che non sono infettati con questi virus e che sono a rischio di contrarre l'infezione. [127] Ai pazienti con immunosoppressione sostanziale viene inoltre consigliata una terapia di profilassi per la polmonite da Pneumocystis carinii (PCP) e molti pazienti possono trarre beneficio da una terapia profilattica per la toxoplasmosi e per la meningite da Cryptococcus . [128]
I ricercatori della Hebrew University di Gerusalemme hanno scoperto che una combinazione di peptidi stimola l'integrazione con l'inibitore della proteasi Ro 31-8959 che causa la morte apoptotica delle cellule infettate da HIV con lo sterminio totale del virus, ma senza danneggiare le cellule sane. [129] [130] Potrebbero però passare molti anni prima che diventi disponibile un trattamento commerciale basato su questa scoperta. [131]
Le piante transgeniche che esprimono uno o più geni dei virus dell'AIDS possono rappresentare un'efficace strategia per produrre un vaccino contro questa malattia, di fatto sono state già prodotte piante che esprimono antigeni che si sono rivelate efficaci nell'indurre la sintesi di anticorpi specifici. Le piante transgeniche sono superiori rispetto ad altri metodi per produrre vaccini perché nel tempo sono più economiche e producono più antigeni. [132] [133]
A Berlino , in Germania , un paziente di 42 anni affetto da leucemia , Timothy Ray Brown (noto anche come il "paziente di Berlino"), [134] infettato da HIV da più di un decennio, è stato sottoposto a un trapianto sperimentale di midollo osseo con cellule che contenevano un'insolita variante naturale della superficie cellulare del recettore CCR5 . Quasi due anni dopo il trapianto, e anche dopo che il paziente ha interrotto l'assunzione di farmaci antiretrovirali, l'HIV non è stato più rilevato nel suo sangue. [135] A partire da dicembre 2010, tre anni dopo il trapianto, Brown era ancora privo di qualsiasi traccia rilevabile di HIV nel suo sangue. [134] Il suo caso resta però aneddotico, per i rischi e l'alta mortalità connessi ai trapianti di cellule transplantali e per la difficoltà di trovare donatori disponibili. [136]
Nel 2011 uno studio clinico ha mostrato che la terapia antiretrovirale se iniziata al momento della diagnosi, anche se la conta dei CD4 è superiore a 500/µL, consente di ridurre significativamente il contagio, [137] costituendo quindi essa stessa un sistema efficace di prevenzione. [138] Studi successivi hanno mostrato che tale approccio è efficace anche nel ridurre la mortalità, [139] e studi osservazionali ne hanno confermato la validità al di fuori del contesto sperimentale. [140] [141]
HIV è uno dei virus che potrebbe essere bersaglio del sistema sperimentale di farmaci antivirali DRACO , il quale agirebbe contro le cellule che contengono l'RNA a doppio filamento del virus inducendone l' apoptosi [142] .
Prevenzione
Prevenzione primaria

L'uso costante del preservativo riduce il rischio di trasmissione dell'HIV di circa l'80% nel lungo termine nel caso di rapporti sessuali. [143] Quando uno dei partner di una coppia è sieropositivo, grazie all'utilizzo del preservativo i tassi di infezione da HIV per la persona non infetta sono inferiori all'1% annuo. [144] Vi sono alcune prove che suggeriscono che il preservativo femminile possa fornire un livello di protezione equivalente. [145] L'applicazione di un gel vaginale contenente tenofovir (un inibitore della trascrittasi inversa ) immediatamente prima del rapporto sessuale sembra ridurre i tassi di infezione di circa il 40%, dato rilevato in uno studio in un gruppo di donne africane. [146] Al contrario, l'uso dello spermicida nonoxynol-9 può aumentare il rischio di trasmissione a causa della sua tendenza a causare irritazione vaginale e rettale. [147]
La circoncisione nell'Africa sub-sahariana "riduce l'acquisizione del virus HIV da uomini eterosessuali in un valore compreso tra il 38% e il 66% per più di 24 mesi". [148] Sulla base di questi studi, l'Organizzazione Mondiale della Sanità e l' UNAIDS hanno consigliato, nel 2007, tale pratica per prevenire la trasmissione da donna a maschio. [149] [150] Non è però dimostrato che la circoncisione maschile possa portare beneficio nei paesi sviluppati e tra gli uomini che hanno rapporti sessuali omosessuali. [151] [152] [153] Alcuni esperti temono che una minore percezione di vulnerabilità tra gli uomini circoncisi possa comportare una maggiore propensione a comportamenti sessuali a rischio, vanificando in tal modo gli effetti della prevenzione. [154] Le donne che hanno subito mutilazioni genitali femminili vedono aumentare il rischio di contrarre l'HIV. [155]
Programmi volti a promuovere l' astinenza sessuale come metodo di prevenzione non sembrano aver dato risultati apprezzabili nei paesi del mondo ad alto reddito. [156] Invece la strategia nota come Abstinence, Being faithful, Condom ( ABC ) [157] che si basa sull'educazione all'astinenza sessuale, alla fedeltà nei rapporti di coppia e all'uso del preservativo nei casi a rischio, avrebbe dato risultati apprezzabili in paesi dove la diffusione del virus HIV è altissima e dove la trasmissione è dovuta principalmente alla promiscuità sessuale, come in Uganda . In altri paesi africani strategie di prevenzione simili basate sull'informazione e sul cambiamento delle norme sociali, avrebbero portato a una riduzione della diffusione del virus, come in Zimbabwe . [158]
Tuttavia in letteratura medica sono state avanzate critiche e dubbi sulla reale efficacia della strategia ABC, [159] e soprattutto il rammarico che tale discussione si sia polarizzata in una sorta di scontro tra politici e religiosi conservatori contro avversari liberali e progressisti. [160]
Una efficace educazione sessuale scolastica può diminuire i comportamenti ad alto rischio. [161] Una minoranza consistente di giovani continua, tuttavia, a sottovalutare il rischio. [162] Non è noto se il trattamento di altre infezioni a trasmissione sessuale sia efficace nel prevenire l'HIV.[163]
Madre-bambino
Programmi per prevenire la trasmissione del virus HIV da madre a figlio possono ridurre i tassi di trasmissione dal 92 al 99%. [164] [165] Si tratta in primo luogo dell'uso di una combinazione di farmaci antivirali durante la gravidanza e dopo la nascita del bambino, ma comprende anche l'utilizzo del biberon piuttosto che l' allattamento al seno . [164] [166] Se l'alimentazione sostitutiva è accettabile, fattibile, abbordabile, sostenibile e sicura, le madri dovrebbero evitare l'allattamento al seno per i loro bambini. La somministrazione di estesa profilassi antiretrovirale al neonato diminuisce il rischio di trasmissione. [167]
Controllo sulle donazioni di sangue e di organi
A partire dagli anni novanta , il rischio di trasmissione dell'HIV attraverso le trasfusioni di sangue e trapianti d'organi è stato notevolmente ridotto, grazie a un migliore screening dei donatori e alla disponibilità di test sierologici sempre più efficienti. [168] Tuttavia si è ancora distanti dall'ipotetico "rischio zero". Per migliorare ulteriormente i risultati si sta ponendo sempre più attenzione verso i test di amplificazione degli acidi nucleici virali. [168] [169] In India , che conta la seconda più alta popolazione HIV positiva mondiale con circa 2,5-3,0 milioni di casi, su un totale di 204.677 donatori di sangue testati, 486 (circa lo 0,237%) sono stati trovati positivi con il Western blot per HIV-1. [170] L'istituto tedesco " Robert Koch ", ha rilevato una frequenza di infezioni incidenti di HIV in un valore compreso tra 0.8 e 0.9 casi per 100.000 donazioni. [171] Una strategia utilizzata in molti paesi per limitare il contagio trasfusionale è l'avvalersi di donatori abituali, selezionati grazie a questionari riservati, di cui si può conoscere la storia clinica. [171] [172] [173]
Profilassi post-esposizione
Un ciclo di farmaci antiretrovirali somministrati entro un tempo tra le 48 e le 72 ore dopo l'esposizione a sangue sieropositivo o secrezioni genitali, viene indicato come profilassi post-esposizione. [174] L'uso della zidovudina in monoterapia riduce il rischio di una successiva infezione da HIV a seguito di una puntura di ago. [174] Il trattamento è consigliato anche dopo una violenza sessuale quando l'autore è noto per essere sieropositivo, ma il suo utilizzo è dubbio quando lo stato di sieropositività è sconosciuto. [175] L'attuale trattamento di profilassi utilizza in genere lopinavir / ritonavir e lamivudina / zidovudina o emtricitabina / tenofovir . [174] La durata del trattamento è di quattro settimane[176] ed è spesso associato a effetti avversi (con zidovudina in circa il 70% dei casi, tra cui nausea nel 24%, nel 22% affaticamento, sofferenza emotiva nel 13%, e cefalea nel 9%). [177]
Aspetti sociali
Stigmatizzazione sociale

Fin dalla sua comparsa, l'Aids ha sollevato una serie di problemi, tra cui anche quello sociale. Il contagio è stato associato fin dalle origini con comportamenti etichettati come trasgressivi , come la promiscuità sessuale, l' omosessualità , il consumo di droghe . Nella società civile la persona che ha contratto l'infezione da HIV, prima di essere accettata come cittadino con un problema di salute, è vista innanzitutto come portatrice di una malattia 'giudicata'. Passato l'allarme legato al dilagare dell'epidemia, le informazioni sulla malattia circolano molto meno e sono essenzialmente legate all'iniziativa delle singole persone: molti non sanno come rapportarsi con persone sieropositive, quali siano i rischi ei non-rischi, prevalendo un diffuso senso di paura verso "il diverso". [44]
Tale atteggiamento viene percepito appieno dai contagiati che sono costretti a vivere la loro condizione in una stretta clandestinità: le centinaia di migliaia di persone sieropositive in paesi come l'Italia di fatto non esistono. La difficoltà nel condividere con altri il proprio stato, i problemi che ne derivano, sono tra le cause di maggior sofferenza di chi è portatore del virus: tali problematiche si sono in un certo senso acuite con la cronicizzazione farmacologica della malattia, quando la scomparsa dei sintomi fisici ha messo in evidenza tutte le tematiche della malattia legate al normale vivere nella società. [44]
Impatto economico
L'AIDS colpisce duramente sia l'economia dei paesi sia dei singoli cittadini. [178] Il prodotto interno lordo dei paesi più colpiti risulta ridotto anche a causa della mancanza di capitale umano. [178][179] Senza una corretta alimentazione e senza l'assistenza sanitaria e la medicina, un gran numero di pazienti possono morire a causa delle complicanze legate all'AIDS. I pazienti non solo non sono in grado di lavorare, ma richiedono importanti cure mediche. Si stima che nel 2007 vi siano stati 12 milioni di orfani dell'AIDS . [178] Molti di essi vengono accuditi dai nonni anziani. [180]
Colpendo per lo più giovani adulti, l'AIDS riduce la popolazione imponibile. Ciò si traduce in una diminuzione delle risorse disponibili per la spesa pubblica come l'istruzione ei servizi sanitari, con conseguente aumento della pressione fiscale da parte dello Stato e il rallentamento della crescita economica. [180]
A livello familiare, l'AIDS comporta una perdita di reddito, ma anche un aumento della spesa per l'assistenza sanitaria. Uno studio effettuato in Costa d'Avorio ha mostrato che le famiglie con un paziente affetto da HIV/AIDS incorrano in una spesa medica del doppio rispetto alle altre famiglie. Queste spese supplementari influiscono negativamente sugli altri investimenti personali o familiari. [181]
Aspetti religiosi
Oggetto di critica da parte della Chiesa cattolica è la tesi secondo cui l'utilizzo del preservativo sia l'unico metodo di prevenzione efficace contro la diffusione della malattia. [182] [183] All'uso sistematico ed esclusivo del profilattico, che la dottrina cattolica considera un metodo immorale di regolamentazione delle nascite, [184] la Chiesa cattolica propone l'adozione di politiche di educazione sessuale orientate alla riduzione dei comportamenti a rischio e alla fedeltà coniugale. [185] Ad esempio, secondo uno studio di Matthew Hanley, consulente tecnico per il Catholic Relief Services (agenzia umanitaria cattolica che opera negli Stati Uniti), autore del testo The Catholic Church and the Global Aids Crisis , l'approccio per prevenire la diffusione dell'AIDS deve cambiare e solo un radicale cambiamento culturale e di comportamento, una rinnovata enfasi su fedeltà nel matrimonio e astinenza sessuale al di fuori di esso, può ridurre la diffusione del virus HIV. [186] [187] Fonte di controversie e di dibattito anche politico è stata una dichiarazione di Benedetto XVI circa la lotta all'AIDS in Africa riportata dalla stampa nel 2009 . Il Papa stesso ha poi precisato la sua posizione nel suo libro Luce del mondo . [188] Completamente differente la posizione delle Chiese evangeliche in Italia che nel 2007 attraverso i finanziamenti riscossi con il locale contributo " 8 per mille " promossero una serie di progetti denominati Un pozzo per l'acqua, un profilattico contro l'AIDS, un sorriso alla vita . I vertici delle chiese dichiararono che i loro progetti cercavano di restituire il sorriso a chi non ce l'aveva più e che l'offerta dei profilattici ai malati di AIDS era l'unica soluzione efficace per evitare che il male mortale si propagasse e doveva essere vista come un gesto a favore della vita. [189]
Note
- ^ Bruno Migliorini et al. ,Scheda sul lemma "AIDS" , in Dizionario d'ortografia e di pronunzia , Rai Eri, 2007, ISBN 978-88-397-1478-7 .
- ^ Sepkowitz KA, AIDS—the first 20 years , in N. Engl. J. Med. , vol. 344, n. 23, giugno 2001, pp. 1764-72, DOI : 10.1056/NEJM200106073442306 , PMID 11396444 .
- ^ Weiss RA, How does HIV cause AIDS? , in Science , vol. 260, n. 5112, maggio 1993, pp. 1273-9, DOI : 10.1126/science.8493571 , PMID 8493571 .
- ^ Russell Cecil, Textbook of Medicine , Philadelphia, Saunders, 1988, pp. 1523, 1799, ISBN 0-7216-1848-0 .
- ^ ( EN ) HIV and Its Transmission , su cdc.gov , Centers for Disease Control and Prevention . URL consultato il 20 novembre 2012 (archiviato dall' url originale il 7 giugno 2012) .
- ^ How HIV is spread , su sfaf.org , San Francisco AIDS Foundation, 14 aprile 2006. URL consultato il 23 maggio 2006 (archiviato dall' url originale il 22 agosto 2011) .
- ^ a b c Kallings LO, The first postmodern pandemic: 25 years of HIV/AIDS , in J Intern Med , vol. 263, n. 3, 2008, pp. 218-43, DOI : 10.1111/j.1365-2796.2007.01910.x , PMID 18205765 .
- ^ AIDS epidemic update ( PDF ), su unaids.org , World Health Organization. URL consultato il 29 luglio 2011 .
- ^ ( EN ) UNAIDS, 09 GLOBAL FACTS & FIGURES - UNAids ( PDF ), su data.unaids.org . URL consultato il 20 novembre 2012 .
- ^ F. Gao, E. Bailes; DL. Robertson; Y. Chen; CM. Rodenburg; SF. Michael; LB. Cummins; LO. Arthur; M. Peeters; GM. Shaw; PM. Sharp, Origin of HIV-1 in the chimpanzee Pan troglodytes troglodytes. , in Nature , vol. 397, n. 6718, febbraio 1999, pp. 436-41, DOI : 10.1038/17130 , PMID 9989410 .
- ^ a b M. Worobey, M. Gemmel; DE. Teuwen; T. Haselkorn; K. Kunstman; M. Bunce; JJ. Muyembe; JM. Kabongo; RM. Kalengayi; E. Van Marck; MT. Gilbert, Direct evidence of extensive diversity of HIV-1 in Kinshasa by 1960. , in Nature , vol. 455, n. 7213, ottobre 2008, pp. 661-4, DOI : 10.1038/nature07390 , PMID 18833279 .
- ^ Gallo RC, A reflection on HIV/AIDS research after 25 years , in Retrovirology , vol. 3, 2006, p. 72, DOI : 10.1186/1742-4690-3-72 , PMID 17054781 .
- ^ a b FJ. Palella, KM. Delaney; AC. Moorman; MO. Loveless; J. Fuhrer; GA. Satten; DJ. Aschman; SD. Holmberg, Declining morbidity and mortality among patients with advanced human immunodeficiency virus infection. HIV Outpatient Study Investigators. , in N Engl J Med , vol. 338, n. 13, marzo 1998, pp. 853-60, DOI : 10.1056/NEJM199803263381301 , PMID 9516219 .
- ^ ML. Kalish, ND. Wolfe; CB. Ndongmo; J. McNicholl; KE. Robbins; M. Aidoo; PN. Fonjungo; G. Alemnji; C. Zeh; CF. Djoko; E. Mpoudi-Ngole, Central African hunters exposed to simian immunodeficiency virus. , in Emerg Infect Dis , vol. 11, n. 12, dicembre 2005, pp. 1928-30, DOI : 10.3201/eid1112.050394 , PMID 16485481 .
- ^ PM Sharp, E. Bailes, RR Chaudhuri, CM Rodenburg, MO Santiago e BH Hahn, The origins of acquired immune deficiency syndrome viruses: where and when? , in Philosophical Transactions of the Royal Society B: Biological Sciences , vol. 356, n. 1410, 2001, pp. 867-76, DOI : 10.1098/rstb.2001.0863 , PMID 11405934 .
- ^ Marx PA, Alcabes PG, Drucker E, Serial human passage of simian immunodeficiency virus by unsterile injections and the emergence of epidemic human immunodeficiency virus in Africa , in Philos Trans R Soc Lond B Biol Sci , vol. 356, n. 1410, 2001, pp. 911-20, DOI : 10.1098/rstb.2001.0867 , PMID 11405938 .
- ^ A. Chitnis, D. Rawls; J. Moore, Origin of HIV type 1 in colonial French Equatorial Africa? , in AIDS Res Hum Retroviruses , vol. 16, n. 1, gennaio 2000, pp. 5-8, DOI : 10.1089/088922200309548 , PMID 10628811 .
- ^ JD. de Sousa, V. Müller; P. Lemey; AM. Vandamme, High GUD incidence in the early 20 century created a particularly permissive time window for the origin and initial spread of epidemic HIV strains. , in PLoS One , vol. 5, n. 4, 2010, pp. e9936, DOI : 10.1371/journal.pone.0009936 , PMID 20376191 .
- ^ Donald G. McNeil, Jr., Precursor to HIV Was in Monkeys for Millennia , in New York Times , 16 settembre 2010. URL consultato il 17 settembre 2010 (archiviato dall'url originale il 19 settembre 2010) .
«Dr. Marx believes that the crucial event was the introduction into Africa of millions of inexpensive, mass-produced syringes in the 1950s. ... suspect that the growth of colonial cities is to blame. Before 1910, no Central African town had more than 10,000 people. But urban migration rose, increasing sexual contacts and leading to red-light districts.» . - ^ Gottlieb MS, Pneumocystis pneumonia—Los Angeles. 1981 , in Am J Public Health , vol. 96, n. 6, 2006, pp. 980–1; discussion 982–3, PMID 16714472 . URL consultato il 31 marzo 2009 (archiviato dall' url originale il 22 aprile 2009) .
- ^ Centers for Disease Control (CDC), Persistent, generalized lymphadenopathy among homosexual males , in MMWR Morb Mortal Wkly Rep. , vol. 31, n. 19, 1982, pp. 249-251, PMID 6808340 . URL consultato il 31 agosto 2011 .
- ^ F. Barré-Sinoussi, JC. Chermann; F. Rey; MT. Nugeyre; S. Chamaret; J. Gruest; C. Dauguet; C. Axler-Blin; F. Vézinet-Brun; C. Rouzioux; W. Rozenbaum, Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS). , in Science , vol. 220, n. 4599, maggio 1983, pp. 868-71, PMID 6189183 .
- ^ Altman LK, New homosexual disorder worries health officials , in The New York Times , 11 maggio 1982. URL consultato il 31 agosto 2011 .
- ^ Dall'inglese Haitians, homosexuals, hemophiliacs, and heroin .
- ^ Making Headway Under Hellacious Circumstances ( PDF ), su scienceonline.org , American Association for the Advancement of Science , 28 luglio 2006. URL consultato il 23 giugno 2008 .
- ^ Kher U, A Name for the Plague , in Time , 27 luglio 1982. URL consultato il 10 marzo 2008 (archiviato dall' url originale il 7 marzo 2008) .
- ^ Centers for Disease Control (CDC), Update on acquired immune deficiency syndrome (AIDS)—United States , in MMWR Morb Mortal Wkly Rep. , vol. 31, n. 37, 1982, pp. 507–508; 513–514, PMID 6815471 .
- ^ Gilbert MT, Rambaut A, Wlasiuk G, Spira TJ, Pitchenik AE, Worobey M, The emergence of HIV/AIDS in the Americas and beyond , in Proc. Natl. Acad. Sci. USA , vol. 104, n. 47, 2007, pp. 18566-70, DOI : 10.1073/pnas.0705329104 , PMID 17978186 .
- ^ Dina Fine Maron, New HIV Genetic Evidence Dispels "Patient Zero" Myth , in Scientific American .
- ^ HIV's Patient Zero exonerated , in Nature News , DOI : 10.1038/nature.2016.20877 .
- ^ ( EN ) Joseph Berger, Rock Hudson, Screen Idol, Dies at 59 , in The New York Times , New York, 3 ottobre 1985. URL consultato il 30 gennaio 2013 .
- ^ BBC ON THIS DAY | 24 | 1991: Giant of rock dies , BBC News, 24 novembre 1963. URL consultato il 1º novembre 2011 .
- ^ Storia dell'epidemia di Aids su Epicentro, sito del Centro Nazionale di Epidemiologia, Sorveglianza e Promozione della Salute
- ^ a b c d e f UNAIDS, WHO , 2007 AIDS epidemic update ( PDF ), su data.unaids.org , dicembre 2007. URL consultato il 12 marzo 2008 .
- ^ McNeil DG Jr, UN agency to say it overstated extent of HIV cases by millions , in New York Times , 20 novembre 2007. URL consultato il 18 marzo 2008 (archiviato dall' url originale il 19 febbraio 2008) .
- ^ Report: Black US AIDS rates rival some African nations , CNN.
- ^ quotidianosanità.it, In Usa è allarme Aids tra gli afro-americani , su quotidianosanita.it . URL consultato il 20 novembre 2012 .
- ^ a b CDC, Annual Report 2005 ( PDF ), su cdc.gov , giugno 2007. URL consultato il 20 novembre 2012 (archiviato dall' url originale il 27 settembre 2009) .
- ^ ( EN ) Obama Ends US Travel Ban On Visitors, Immigrants With HIV-AIDS , ABC News, 30 ottobre 2009 (archiviato dall' url originale il 24 agosto 2011) .
- ^ ( EN ) HIV and AIDS in Russia, Eastern Europe & Central Asia , su avert.org . URL consultato il 20 maggio 2012 .
- ^ B. Braczkowska, M. Kowalska; M. Beniowski; JE. Zejda; W. Mazur; A. Witor, [Occupational exposure to HIV in health care workers, Silesia voivodeship]. , in Med Pr , vol. 61, n. 3, 2010, pp. 315-22, PMID 20677431 .
- ^ TO. Nwankwo, UU. Aniebue, Percutaneous injuries and accidental blood exposure in surgical residents: awareness and use of prophylaxis in relation to HIV. , in Niger J Clin Pract , vol. 14, n. 1, pp. 34-7, DOI : 10.4103/1119-3077.79237 , PMID 21493989 .
- ^ EK. Phillips, OJ. Simwale; MJ. Chung; G. Parker; J. Perry; JC. Jagger, Risk of bloodborne pathogen exposure among Zambian healthcare workers. , in J Infect Public Health , vol. 5, n. 3, giugno 2012, pp. 244-9, DOI : 10.1016/j.jiph.2012.02.005 , PMID 22632598 .
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq Treccani.it, AIDS nel "Libro dell'anno (2007)" , su treccani.it . URL consultato il 2 novembre 2012 .
- ^ Ministero della Salute, Hiv e Aids - Come si trasmette il virus , su salute.gov.it . URL consultato il 1º dicembre 2011 (archiviato dall' url originale il 5 gennaio 2012) .
- ^ Luigi Ripamonti, Hiv: la circoncisione riduce il rischio , in Corriere della Sera , 12 dicembre 2006.
- ^ Edward Green, The Pope May Be Right , in The Washington Post , 29 marzo 2009.
- ^ James Shelton, Ten myths and one truth about generalised HIV epidemics , in The Lancet , vol. 370, n. 9602, dicembre 2007, pp. 1809-1811, DOI : 10.1016/S0140-6736(07)61755-3 .
- ^ Ronald Gray, Godfrey Kigozi, David Serwadda, Frederick Makumbi, Stephen Watya, Fred Nalugoda, Male circumcision for HIV prevention in men in Rakai, Uganda: a randomised trial , in The Lancet , vol. 369, n. 9562, febbraio 2007, pp. 657-666, DOI : 10.1016/S0140-6736(07)60313-4 , PMID 17321311 .
- ^ SD. Pinkerton, Sexual risk compensation and HIV/STD transmission: empirical evidence and theoretical considerations. , in Risk Anal , vol. 21, n. 4, agosto 2001, pp. 727-36, PMID 11726023 .
- ^ a b c d Come si può contrarre HIV Archiviato il 14 gennaio 2010 in Internet Archive . Forum LILA.
- ^ Universo del corpo (1999) su Treccani.it.
- ^ Trasmissione dell'HIV Archiviato il 19 agosto 2012 in Internet Archive . LILA Piacenza.
- ^ ASL Milano, FAQ - Informazioni generali , su asl.milano.it . URL consultato il 18 novembre 2012 (archiviato dall' url originale il 31 gennaio 2013) .
- ^ RH. Byers, MB. Caldwell; S. Davis; M. Gwinn; ML. Lindegren, Projection of AIDS and HIV incidence among children born infected with HIV. , in Stat Med , vol. 17, n. 2, gennaio 1998, pp. 169-81, PMID 9483727 .
- ^ S. Duncan, R. Jones; M. McIntyre; A. Pilsniak; J. Trott; N. Desmond, Managing HIV in pregnancy in a community-based sexual health clinic: a decade in review. , in Int J STD AIDS , vol. 23, n. 11, novembre 2012, pp. 806-9, DOI : 10.1258/ijsa.2012.011466 , PMID 23155101 .
- ^ V. Savasi, L. Mandia; A. Laoreti; I. Cetin, Reproductive assistance in HIV serodiscordant couples. , in Hum Reprod Update , novembre 2012, DOI : 10.1093/humupd/dms046 , PMID 23146867 .
- ^ MR. Loutfy, S. Margolese; DM. Money; M. Gysler; S. Hamilton; MH. Yudin, Canadian HIV pregnancy planning guidelines. , in J Obstet Gynaecol Can , vol. 34, n. 6, giugno 2012, pp. 575-90, PMID 22673174 .
- ^ A. Schuffner, AP. Lisboa; VB. Rosa; MM. Silva, Use of assisted reproductive technology to separate sperm from human immunodeficiency virus infected men resulting in pregnancy among serodiscordant couples. , in Braz J Infect Dis , vol. 15, n. 4, pp. 397-8, PMID 21861015 .
- ^ a b c Ministero della Salute, Hiv e Aids - Come non si trasmette il virus , su salute.gov.it . URL consultato il 1º dicembre 2011 (archiviato dall' url originale il 4 gennaio 2012) .
- ^ Ministero della Salute, Prevenzione e controlli - Promozione della salute - AIDS - Faq , su salute.gov.it . URL consultato il 1º dicembre 2011 (archiviato dall' url originale il 4 gennaio 2012) .
- ^ Iqbal MM., Can we get AIDS from mosquito bites? , in J La State Med Soc. , vol. 151, agosto 1999.
- ^ Mazloomy SS, Baghianimoghadam MH., Knowledge and attitude about HIV/ AIDS of schoolteachers in Yazd, Islamic Republic of Iran. , in East Mediterr Health J. , vol. 14, marzo-aprile 2008, pp. 292-297.
- ^ Kalichman , op. cit. p. 205 .
- ^ Denying science , in Nat. Med. , vol. 12, n. 4, 2006, p. 369, DOI : 10.1038/nm0406-369 , PMID 16598265 .
«To support their ideas, some AIDS denialists have also misappropriated a scientific review in Nature Medicine which opens with this reasonable statement: "Despite considerable advances in HIV science in the past 20 years, the reason why HIV-1 infection is pathogenic is still debated."» . - ^ The Durban Declaration. , in Nature , vol. 406, n. 6791, luglio 2000, pp. 15-6, DOI : 10.1038/35017662 , PMID 10894520 .
- ^ ( EN ) Curtis T, The origin of AIDS , in Rolling Stone , n. 626, 1992, 54–59, 61, 106, 108. URL consultato il 1º gennaio 2012 (archiviato dall' url originale il 2 aprile 2017) .
- ^ Hooper E, The River: A Journey to the Source of HIV and AIDS , prima, Boston, Massachusetts, Little Brown & Co, 1999, pp. 1–1070, ISBN 0-316-37261-7 .
- ^ Worobey M, Santiago ML, Keele BF, Jean-Bosco N. Ndjango, Jeffrey B. Joy, Bernard L. Labama, Benoît D. Dhed'a, Andrew Rambaut e Paul M. Sharp, Origin of AIDS: contaminated polio vaccine theory refuted , in Nature , vol. 428, n. 6985, 2004, p. 820, DOI : 10.1038/428820a , PMID 15103367 .
- ^ Berry N, Jenkins A, Martin J, Clare Davis, David Wood, Geoffrey Schild, Margareta Bottiger, Harvey Holmes e Philip Minor, Mitochondrial DNA and retroviral RNA analyses of archival oral polio vaccine (OPV CHAT) materials: evidence of macaque nuclear sequences confirms substrate identity , in Vaccine , vol. 23, n. 14, 2005, pp. 1639-1648, DOI : 10.1016/j.vaccine.2004.10.038 , PMID 15705467 .
- ^ Oral Polio Vaccine and HIV / AIDS: Questions and Answers , su cdc.gov , Centers for Disease Control and Prevention , 23 marzo 2004. URL consultato il 20 novembre 2006 (archiviato dall' url originale il 23 novembre 2006) .
- ^ Treccani.it, Universo del corpo , su treccani.it , 1999. URL consultato il 20 novembre 2012 .
- ^ Clerici M, Balotta C, Meroni L, Enrica Ferrario, Chiara Riva, Daria Trabattoni, Annalisa Ridolfo, Marialuisa Villa e Gene M. Shearer, Type 1 cytokine production and low prevalence of viral isolation correlate with long-term non progression in HIV infection , in AIDS Res. Hum. Retroviruses. , vol. 12, n. 11, 1996, pp. 1053-1061, DOI : 10.1089/aid.1996.12.1053 , PMID 8827221 .
- ^ Morgan D, Mahe C, Mayanja B, Whitworth JA, Progression to symptomatic disease in people infected with HIV-1 in rural Uganda: prospective cohort study , in BMJ , vol. 324, n. 7331, 2002, pp. 193-196, DOI : 10.1136/bmj.324.7331.193 , PMID 11809639 .
- ^ Tang J, Kaslow RA, The impact of host genetics on HIV infection and disease progression in the era of highly active antiretroviral therapy , in AIDS , vol. 17, Suppl 4, 2003, pp. S51–S60, DOI : 10.1097/00002030-200317004-00006 , PMID 15080180 .
- ^ Campbell GR, Pasquier E, Watkins J, V Bourgarel-Rey, V Peyrot, D Esquieu, P Barbier, J De Mareuil e D Braguer, The glutamine-rich region of the HIV-1 Tat protein is involved in T-cell apoptosis , in J. Biol. Chem. , vol. 279, n. 46, 2004, pp. 48197-48204, DOI : 10.1074/jbc.M406195200 , PMID 15331610 .
- ^ Campbell GR, Watkins JD, Esquieu D, Pasquier E, Loret EP, Spector SA, The C terminus of HIV-1 Tat modulates the extent of CD178-mediated apoptosis of T cells , in J. Biol. Chem. , vol. 280, n. 46, 2005, pp. 38376-39382, DOI : 10.1074/jbc.M506630200 , PMID 16155003 .
- ^ Senkaali D, Muwonge R, Morgan D, Yirrell D, Whitworth J, Kaleebu P, The relationship between HIV type 1 disease progression and V3 serotype in a rural Ugandan cohort , in AIDS Res. Hum. Retroviruses. , vol. 20, n. 9, 2005, pp. 932-937, DOI : 10.1089/aid.2004.20.932 , PMID 15585080 .
- ^ DA. Guss, The acquired immune deficiency syndrome: an overview for the emergency physician, Part 1. , in J Emerg Med , vol. 12, n. 3, pp. 375-84, PMID 8040596 .
- ^ Nell'era della HAART aspettativa di vita maggiore di 30 anni , su poloinformativohiv.it , 29 gennaio 2010 (archiviato dall' url originale il 20 gennaio 2012) .
- ^ ( EN ) HAART increases HIV-positive people's life expectancy by average of 13 years , su news-medical.net , 29 luglio 2008.
- ^ A 15-Year Jump in Life Expectancy for People With HIV , su aidsmeds.com , 16 luglio 2013. URL consultato il 30 luglio 2013 (archiviato dall' url originale il 6 agosto 2013) .
- ^ a b c d e f g h i WHO case definitions of HIV for surveillance and revised clinical staging and immunological classification of HIV-related disease in adults and children. ( PDF ), Geneva, World Health Organization, 2007, pp. 6–16, ISBN 978-92-4-159562-9 .
- ^ a b c d e M Vogel, Schwarze-Zander, C; Wasmuth, JC; Spengler, U; Sauerbruch, T; Rockstroh, JK, The treatment of patients with HIV , in Deutsches Ärzteblatt international , vol. 107, 28–29, 2010 Jul, pp. 507–15; quiz 516, DOI : 10.3238/arztebl.2010.0507 , PMID 20703338 .
- ^ a b Kumaranayake L, Watts C, Resource allocation and priority setting of HIV/AIDS interventions: addressing the generalized epidemic in sub-Saharan Africa , in J. Int. Dev. , vol. 13, n. 4, 2001, pp. 451-466, DOI : 10.1002/jid.798 .
- ^ a b Mandell, Bennett, Dolin , capitolo 18 .
- ^ Weber B, Screening of HIV infection: role of molecular and immunological assays , in Expert Rev. Mol. Diagn. , vol. 6, n. 3, 2006, pp. 399-411, DOI : 10.1586/14737159.6.3.399 , PMID 16706742 .
- ^ eMedicine – HIV Infection (Pediatrics: General Medicine) , su medscape.com . URL consultato il 1º novembre 2011 .
- ^ Tóth FD, Bácsi A, Beck Z, Szabó J, Vertical transmission of human immunodeficiency virus , in Acta Microbiol Immunol Hung , vol. 48, 3–4, 2001, pp. 413-27, DOI : 10.1556/AMicr.48.2001.3-4.10 , PMID 11791341 .
- ^ a b World Health Organization, Interim proposal for a WHO staging system for HIV infection and disease , in WHO Wkly Epidem. Rec. , vol. 65, n. 29, 1990, pp. 221-228, PMID 1974812 .
- ^ a b Richard M. Selik, Eve D. Mokotoff; Bernard Branson; S. Michele Owen; Suzanne Whitmore; H. Irene Hall, Revised surveillance case definition for HIV infection--United States, 2014. , in MMWR Recomm Rep , vol. 63, RR-03, 11 aprile 2014, pp. 1-10, PMID 24717910 .
- ^ Mandell, Bennett, Dolin , p. 121 .
- ^ Hamlyn E, Easterbrook P, Occupational exposure to HIV and the use of post-exposure prophylaxis , in Occup Med (Lond) , vol. 57, n. 5, agosto 2007, pp. 329-36, DOI : 10.1093/occmed/kqm046 , PMID 17656498 .
- ^ ( EN ) A Pocket Guide to Adult HIV/AIDS Treatment February 2006 edition ( PDF ), su hab.hrsa.gov , Department of Health and Human Services , febbraio 2006. URL consultato il 20 novembre 2012 .
- ^ Guidelines for the Use of Antiretroviral Agents in Pediatric HIV Infection ( PDF ), su aidsinfo.nih.gov , Department of Health and Human Services Working Group on Antiretroviral Therapy and Medical Management of HIV-Infected Children, 3 novembre 2005. URL consultato il 10 gennaio 2013 (archiviato dall' url originale il 15 maggio 2012) .
- ^ Guidelines for the Use of Antiretroviral Agents in HIV-1-Infected Adults and Adolescents ( PDF ), su aidsinfo.nih.gov , Department of Health and Human Services Panel on Clinical Practices for Treatment of HIV Infection, 6 ottobre 2005. URL consultato il 10 gennaio 2013 .
- ^ ( EN ) When is the best time to start antiretroviral therapy in people with HIV infection, who have not received antiretroviral treatment before and who do not have any symptoms of HIV illness? , DOI : 10.1002/14651858.CD008272.pub2 .
- ^ J. Martinez-Picado, MP. DePasquale; N. Kartsonis; GJ. Hanna; J. Wong; D. Finzi; E. Rosenberg; HF. Gunthard; L. Sutton; A. Savara; CJ. Petropoulos, Antiretroviral resistance during successful therapy of HIV type 1 infection. , in Proc Natl Acad Sci USA , vol. 97, n. 20, settembre 2000, pp. 10948-53, PMID 11005867 .
- ^ Dybul M, Fauci AS, Bartlett JG, Kaplan JE, Pau AK; Panel on Clinical Practices for Treatment of HIV., Guidelines for using antiretroviral agents among HIV-infected adults and adolescents , in Ann. Intern. Med. , vol. 137, 5 Pt 2, 2002, pp. 381-433, PMID 12617573 .
- ^ Blankson JN, Persaud D, Siliciano RF, The challenge of viral reservoirs in HIV-1 infection , in Annu. Rev. Med. , vol. 53, 2002, pp. 557-593, DOI : 10.1146/annurev.med.53.082901.104024 , PMID 11818490 .
- ^ Palella FJ, Delaney KM, Moorman AC, Loveless MO, Fuhrer J, Satten GA, Aschman DJ, Holmberg SD, Declining morbidity and mortality among patients with advanced human immunodeficiency virus infection , in N. Engl. J. Med. , vol. 338, n. 13, 1998, pp. 853-860, DOI : 10.1056/NEJM199803263381301 , PMID 9516219 .
- ^ Wood E, Hogg RS, Yip B, Harrigan PR, O'Shaughnessy MV, Montaner JS, Is there a baseline CD4 cell count that precludes a survival response to modern antiretroviral therapy? , in AIDS , vol. 17, n. 5, 2003, pp. 711-720, DOI : 10.1097/00002030-200303280-00009 , PMID 12646794 .
- ^ Chene G, Sterne JA, May M, Costagliola D, Ledergerber B, Phillips AN, Dabis F, Lundgren J, D'Arminio Monforte A, de Wolf F, Hogg R, Reiss P, Justice A, Leport C, Staszewski S, Gill J, Fatkenheuer G, Egger ME and the Antiretroviral Therapy Cohort Collaboration, Prognostic importance of initial response in HIV-1 infected patients starting potent antiretroviral therapy: analysis of prospective studies , in Lancet , vol. 362, n. 9385, 2003, pp. 679-686, DOI : 10.1016/S0140-6736(03)14229-8 , PMID 12957089 .
- ^ a b c Morgan D, Mahe C, Mayanja B, Okongo JM, Lubega R, Whitworth JA, HIV-1 infection in rural Africa: is there a difference in median time to AIDS and survival compared with that in industrialized countries? , in AIDS , vol. 16, n. 4, 2002, pp. 597-632, DOI : 10.1097/00002030-200203080-00011 , PMID 11873003 .
- ^ a b c Knoll B, Lassmann B, Temesgen Z, Current status of HIV infection: a review for non-HIV-treating physicians , in Int J Dermatol , vol. 46, n. 12, 2007, pp. 1219-28, DOI : 10.1111/j.1365-4632.2007.03520.x , PMID 18173512 .
- ^ Zwahlen M, Egger M, Progression and mortality of untreated HIV-positive individuals living in resource-limited settings: update of literature review and evidence synthesis ( PDF ), UNAIDS Obligation HQ/05/422204, 2006. URL consultato il 19 marzo 2008 (archiviato dall' url originale il 9 aprile 2008) .
- ^ a b Antiretroviral Therapy Cohort Collaboration, Life expectancy of individuals on combination antiretroviral therapy in high-income countries: a collaborative analysis of 14 cohort studies , in Lancet , vol. 372, n. 9635, 2008, pp. 293-9, DOI : 10.1016/S0140-6736(08)61113-7 , PMID 18657708 .
- ^ Schackman BR, Gebo KA, Walensky RP, Losina E, Muccio T, Sax PE, Weinstein MC, Seage GR 3rd, Moore RD, Freedberg KA.,The lifetime cost of current HIV care in the United States , in Med Care , vol. 44, n. 11, 2006, pp. 990-997, DOI : 10.1097/01.mlr.0000228021.89490.2a , PMID 17063130 .
- ^ AI van Sighem, Gras, LA; Reiss, P; Brinkman, K; de Wolf, F; ATHENA national observational cohort, study, Life expectancy of recently diagnosed asymptomatic HIV-infected patients approaches that of uninfected individuals , in AIDS (London, England) , vol. 24, n. 10, 19 giugno 2010, pp. 1527-35, DOI : 10.1097/QAD.0b013e32833a3946 , PMID 20467289 .
- ^ M. Vogel, C. Schwarze-Zander; JC. Wasmuth; U. Spengler; T. Sauerbruch; JK. Rockstroh, The treatment of patients with HIV. , in Dtsch Arztebl Int , vol. 107, n. 28-29, luglio 2010, pp. 507-15; quiz 516, DOI : 10.3238/arztebl.2010.0507 , PMID 20703338 .
- ^ UNAIDS 2011 pg. 60–70
- ^ [edited by] Blaine T. Smith, Concepts in immunology and immunotherapeutics , 4ª ed., Bethesda, Md., American Society of Health-System Pharmacists, 2008, p. 143, ISBN 978-1-58528-127-5 .
- ^ a b MC Cheung, Pantanowitz, L; Dezube, BJ, AIDS-related malignancies: emerging challenges in the era of highly active antiretroviral therapy , in The oncologist , vol. 10, n. 6, 2005 Jun–Jul, pp. 412-26, DOI : 10.1634/theoncologist.10-6-412 , PMID 15967835 .
- ^ Tang J, Kaslow RA, The impact of host genetics on HIV infection and disease progression in the era of highly active antiretroviral therapy , in AIDS , vol. 17, Suppl 4, 2003, pp. S51–S60, DOI : 10.1097/00002030-200317004-00006 , PMID 15080180 .
- ^ Lawn SD, AIDS in Africa: the impact of co-infections on the pathogenesis of HIV-1 infection , in J. Infect. Dis. , vol. 48, n. 1, 2004, pp. 1-12, DOI : 10.1016/j.jinf.2003.09.001 , PMID 14667787 .
- ^ Campbell GR, Pasquier E, Watkins J, V Bourgarel-Rey, V Peyrot, D Esquieu, P Barbier, J De Mareuil e D Braguer, The glutamine-rich region of the HIV-1 Tat protein is involved in T-cell apoptosis , in J. Biol. Chem. , vol. 279, n. 46, 2004, pp. 48197-48204, DOI : 10.1074/jbc.M406195200 , PMID 15331610 .
- ^ Campbell GR, Watkins JD, Esquieu D, Pasquier E, Loret EP, Spector SA, The C terminus of HIV-1 Tat modulates the extent of CD178-mediated apoptosis of T cells , in J. Biol. Chem. , vol. 280, n. 46, 2005, pp. 38376-39382, DOI : 10.1074/jbc.M506630200 , PMID 16155003 .
- ^ Tuberculosis , su Fact sheet 104 , World Health Organization, marzo 2012. URL consultato il 29 agosto 2012 .
- ^ Pennsylvania, Rubin's pathology : clinicopathologic foundations of medicine , a cura di Raphael Rubin, David S. Strayer, Emanuel Rubin e Gonzalo Aponte, sesta, Philadelphia, Wolters Kluwer Health/Lippincott Williams & Wilkins, 2011, p. 154, ISBN 978-1-60547-968-2 .
- ^ SP. Woods, DJ. Moore; E. Weber; I. Grant, Cognitive neuropsychology of HIV-associated neurocognitive disorders. , in Neuropsychol Rev , vol. 19, n. 2, giugno 2009, pp. 152-68, DOI : 10.1007/s11065-009-9102-5 , PMID 19462243 .
- ^ TT. Brown, RB. Qaqish, Antiretroviral therapy and the prevalence of osteopenia and osteoporosis: a meta-analytic review. , in AIDS , vol. 20, n. 17, novembre 2006, pp. 2165-74, DOI : 10.1097/QAD.0b013e32801022eb , PMID 17086056 .
- ^ a b FA. Post, SG. Holt, Recent developments in HIV and the kidney. , in Curr Opin Infect Dis , vol. 22, n. 1, febbraio 2009, pp. 43-8, DOI : 10.1097/QCO.0b013e328320ffec , PMID 19106702 .
- ^ Boshoff C, Weiss R, AIDS-related malignancies , in Nat. Rev. Cancer , vol. 2, n. 5, 2002, pp. 373-382, DOI : 10.1038/nrc797 , PMID 12044013 .
- ^ Yarchoan R, Tosato G, Little RF, Therapy insight: AIDS-related malignancies – the influence of antiviral therapy on pathogenesis and management , in Nat. Clin. Pract. Oncol. , vol. 2, n. 8, 2005, pp. 406-415, DOI : 10.1038/ncponc0253 , PMID 16130937 .
- ^ Burgoyne RW, Tan DH, Prolongation and quality of life for HIV-infected adults treated with highly active antiretroviral therapy (HAART): a balancing act , in J. Antimicrob. Chemother. , vol. 61, n. 3, marzo 2008, pp. 469-73, DOI : 10.1093/jac/dkm499 , PMID 18174196 .
- ^ Karlsson Hedestam GB, Fouchier RA, Phogat S, Burton DR, Sodroski J, Wyatt RT, The challenges of eliciting neutralizing antibodies to HIV-1 and to influenza virus , in Nat. Rev. Microbiol. , vol. 6, n. 2, febbraio 2008, pp. 143-55, DOI : 10.1038/nrmicro1819 , PMID 18197170 .
- ^ Laurence J, Hepatitis A and B virus immunization in HIV-infected persons , in AIDS Reader , vol. 16, n. 1, 2006, pp. 15-17, PMID 16433468 .
- ^ Treating opportunistic infections among HIV-infected adults and adolescents. Recommendations from CDC, the National Institutes of Health, and the HIV Medicine Association/Infectious Diseases Society of America. , Department of Health and Human Services , 2 febbraio 2007. URL consultato il 10 gennaio 2013 .
- ^ Dan Even, Hebrew U. researchers develop treatment to kill HIV cells , in Haaretz , 3 settembre 2010. URL consultato il 10 gennaio 2013 (archiviato dall' url originale il 6 settembre 2010) .
- ^ Aviad Levin, Hayouka, Zvi; Friedler, Assaf; Loyter; Abraham, Specific eradication of HIV-1 from infected cultured cells , in AIDS Research and Therapy , vol. 7, n. 31, 19 agosto 2010, p. 31, DOI : 10.1186/1742-6405-7-31 , PMID 20723214 . URL consultato il 10 gennaio 2013 (archiviato dall' url originale il 26 agosto 2010) .
- ^ Abigail Klein Leichman, On the HIV warpath , 10 gennaio 2013. URL consultato l'11 ottobre 2010 (archiviato dall' url originale l'11 ottobre 2010) .
- ^ N. Scotti, L. Buonaguro; ML. Tornesello; T. Cardi; FM. Buonaguro, Plant-based anti-HIV-1 strategies: vaccine molecules and antiviral approaches. , in Expert Rev Vaccines , vol. 9, n. 8, agosto 2010, pp. 925-36, DOI : 10.1586/erv.10.79 , PMID 20673014 .
- ^ DE. Webster, MC. Thomas; R. Pickering; A. Whyte; IB. Dry; PR. Gorry; SL. Wesselingh, Is there a role for plant-made vaccines in the prevention of HIV/AIDS? , in Immunol Cell Biol , vol. 83, n. 3, giugno 2005, pp. 239-47, DOI : 10.1111/j.1440-1711.2005.01341.x , PMID 15877601 .
- ^ a b German HIV patient cured after stem cell transplant , in Belfast Telegraph , 15 dicembre 2010. URL consultato il 10 gennaio 2013 .
- ^ Mark Schoofs, A Doctor, a Mutation and a Potential Cure for AIDS: A Bone Marrow Transplant to Treat a Leukemia Patient Also Gives Him Virus-Resistant Cells; Many Thanks, Sample 61 , in Wall Street Journal , novembre 2008. URL consultato il 10 gennaio 2013 .
- ^ ( EN ) New England Journal of Medicine, Not an HIV Cure, but Encouraging New Directions , su nejm.org . URL consultato il 10 gennaio 2013 .
- ^ Cohen MS, Chen YQ, McCauley M., Gamble T., Hosseinipour MC, Kumarasamy N., Hakim JG, Kumwenda J., Grinsztejn B., Pilotto JH, Godbole SV, Mehendale S., Chariyalertsak S., Santos BR, Mayer KH, Hoffman IF, Eshleman SH, Piwowar-Manning E., Wang L., Makhema J., Mills LA, de Bruyn G., Sanne I., Eron J., Gallant J., Havlir D., Swindells S., Ribaudo H., Elharrar V., Burns D., Taha TE, Nielsen-Saines K., Celentano D., Essex M., Fleming TR, HPTN 052 Study Team, Prevention of HIV-1 Infection with Early Antiretroviral Therapy , in The New England Journal of Medicine , vol. 365, n. 6, agosto 2011, pp. 493-50, DOI : 10.1056/NEJMoa1105243 , PMID 21767103 .
- ^ Hammer Scott M., Antiretroviral Treatment as Prevention , in The New England Journal of Medicine , vol. 365, n. 6, agosto 2011, pp. 561-2, DOI : 10.1056/NEJMe1107487 , PMID 21767102 .
- ^ de Bruyn G., Magaret A., Baeten JM, Lingappa J., Ndase P., Celum C., Wald A., For The Partners In Prevention Hsv-Hiv Transmission Study Team, Mortality in members of HIV-1 serodiscordant couples in Africa and implications for antiretroviral therapy initiation: Results of analyses from a multicenter randomized trial , in BMC Innfectious Disease , vol. 12, n. 1, ottobre 2012, p. 277, DOI : 10.1186/1471-2334-12-277 , PMID 23130818 .
- ^ Geng EH, Hare CB, Kahn JO, Jain V., Van Nunnery T., Christopoulos KA, Deeks SG, Gandhi M., Havlir DV, The Effect of a “Universal Antiretroviral Therapy” Recommendation on HIV RNA Levels Among HIV-Infected Patients Entering Care With a CD4 Count Greater Than 500/µL in a Public Health Setting , in Clinical Innfectious Disease , vol. 55, n. 12, Oxford University Press, settembre 2012, pp. 1690-1697, DOI : 10.1093/cid/cis750 , PMID 22955429 .
- ^ GJia Z., Ruan Y., Li Q., Xie P., Li P., Wang X., Chen RY, Shao Y., Antiretroviral therapy to prevent HIV transmission in serodiscordant couples in China (2003-11): a national observational cohort study , in The Lancet , S0140-6736, n. 12, novembre 2012, pp. 61898-4, DOI : 10.1016/S0140-6736(12)61898-4 , PMID 23206835 .
- ^ TH. Rider, CE. Zook; TL. Boettcher; ST. Wick; JS. Pancoast; BD. Zusman, Broad-spectrum antiviral therapeutics. , in PLoS One , vol. 6, n. 7, luglio 2011, pp. e22572, DOI : 10.1371/journal.pone.0022572 , PMID 21818340 .
- ^ R Crosby, Bounse, S, Condom effectiveness: where are we now? , in Sexual health , vol. 9, n. 1, 2012 Mar, pp. 10-7, DOI : 10.1071/SH11036 , PMID 22348628 .
- ^ Condom Facts and Figures , su wpro.who.int , WHO , agosto 2003. URL consultato il 10 gennaio 2013 .
- ^ MF Gallo, Kilbourne-Brook, M; Coffey, PS, A review of the effectiveness and acceptability of the female condom for dual protection , in Sexual health , vol. 9, n. 1, 2012 Mar, pp. 18-26, DOI : 10.1071/SH11037 , PMID 22348629 .
- ^ C Celum, Baeten, JM, Tenofovir-based pre-exposure prophylaxis for HIV prevention: evolving evidence , in Current opinion in infectious diseases , vol. 25, n. 1, 2012 Feb, pp. 51-7, DOI : 10.1097/QCO.0b013e32834ef5ef , PMID 22156901 .
- ^ M Baptista, Ramalho-Santos, J, Spermicides, microbicides and antiviral agents: recent advances in the development of novel multi-functional compounds , in Mini reviews in medicinal chemistry , vol. 9, n. 13, 1º novembre 2009, pp. 1556-67, DOI : 10.2174/138955709790361548 , PMID 20205637 .
- ^ N Siegfried, Muller, M; Deeks, JJ; Volmink, J, Male circumcision for prevention of heterosexual acquisition of HIV in men , in Nandi Siegfried (a cura di), Cochrane database of systematic reviews (Online) , n. 2, 15 aprile 2009, pp. CD003362, DOI : 10.1002/14651858.CD003362.pub2 , PMID 19370585 .
- ^ WHO and UNAIDS announce recommendations from expert consultation on male circumcision for HIV prevention , su who.int , World Health Organization, 28 marzo 2007.
- ^ N Larke, Male circumcision, HIV and sexually transmitted infections: a review , in British journal of nursing (Mark Allen Publishing) , vol. 19, n. 10, 27 maggio 2010 – Jun 9, pp. 629-34, PMID 20622758 .
- ^ HH Kim, Li, PS, Goldstein, M, Male circumcision: Africa and beyond? , in Current opinion in urology , vol. 20, n. 6, 2010 Nov, pp. 515-9, DOI : 10.1097/MOU.0b013e32833f1b21 , PMID 20844437 .
- ^ DJ Templeton, Millett, GA, Grulich, AE, Male circumcision to reduce the risk of HIV and sexually transmitted infections among men who have sex with men , in Current opinion in infectious diseases , vol. 23, n. 1, 2010 Feb, pp. 45-52, DOI : 10.1097/QCO.0b013e328334e54d , PMID 19935420 .
- ^ CS. Wiysonge, EJ. Kongnyuy, M. Shey, AS. Muula, OB. Navti, EA. Akl e YR. Lo, Male circumcision for prevention of homosexual acquisition of HIV in men , in Charles Shey Wiysonge (a cura di), Cochrane Database Syst Rev , n. 6, 2011, pp. CD007496, DOI : 10.1002/14651858.CD007496.pub2 , PMID 21678366 .
- ^ Eaton LA, Kalichman S, Risk compensation in HIV prevention: implications for vaccines, microbicides, and other biomedical HIV prevention technologies , in Curr HIV/AIDS Rep , vol. 4, n. 4, dicembre 2007, pp. 165-72, DOI : 10.1007/s11904-007-0024-7 , PMID 18366947 .
- ^ Utz-Billing I, Kentenich H, Female genital mutilation: an injury, physical and mental harm , in J Psychosom Obstet Gynaecol , vol. 29, n. 4, dicembre 2008, pp. 225-9, DOI : 10.1080/01674820802547087 , PMID 19065392 .
- ^ Underhill K, Operario D, Montgomery P, Abstinence-only programs for HIV infection prevention in high-income countries , in Don Operario (a cura di), Cochrane Database of Systematic Reviews , n. 4, 2008, pp. CD005421, DOI : 10.1002/14651858.CD005421.pub2 , PMID 17943855 . URL consultato il 6 settembre 2012 (archiviato dall' url originale il 25 novembre 2010) .
- ^ ( EN ) The ABC of HIV Prevention , su avert.org , AVERT. URL consultato il 29 gennaio 2013 .
- ^ Daniel T. Helperin, A Surprising Prevention Success: Why Did the HIV Epidemic Decline in Zimbabwe? , 8 febbraio 2011, DOI : 10.1371/journal.pmed.1000414 , PMID 21346807 .
- ^ EM. Murphy, ME. Greene; A. Mihailovic; P. Olupot-Olupot, Was the ABC approach (abstinence, being faithful, using condoms) responsible for Uganda's decline in HIV? , in PLoS Med , vol. 3, n. 9, settembre 2006, pp. e379, DOI : 10.1371/journal.pmed.0030379 , PMID 17002505 .
- ^ DT. Halperin, MJ. Steiner; MM. Cassell; EC. Green; N. Hearst; D. Kirby; HD. Gayle; W. Cates, The time has come for common ground on preventing sexual transmission of HIV. , in Lancet , vol. 364, n. 9449, pp. 1913-5, DOI : 10.1016/S0140-6736(04)17487-4 , PMID 15566989 .
- ^ MV Tolli, Effectiveness of peer education interventions for HIV prevention, adolescent pregnancy prevention and sexual health promotion for young people: a systematic review of European studies , in Health education research , 28 maggio 2012, DOI : 10.1093/her/cys055 , PMID 22641791 .
- ^ Patel VL, Yoskowitz NA, Kaufman DR, Shortliffe EH, Discerning patterns of human immunodeficiency virus risk in healthy young adults , in Am J Med , vol. 121, n. 4, 2008, pp. 758-764, DOI : 10.1016/j.amjmed.2008.04.022 , PMID 18724961 .
- ^ BE Ng, Butler, LM; Horvath, T; Rutherford, GW, Population-based biomedical sexually transmitted infection control interventions for reducing HIV infection , in Lisa M Butler (a cura di), Cochrane database of systematic reviews (Online) , n. 3, 16 marzo 2011, pp. CD001220, DOI : 10.1002/14651858.CD001220.pub3 , PMID 21412869 .
- ^ a b A Coutsoudis, Kwaan, L; Thomson, M, Prevention of vertical transmission of HIV-1 in resource-limited settings , in Expert review of anti-infective therapy , vol. 8, n. 10, 2010 Oct, pp. 1163-75, DOI : 10.1586/eri.10.94 , PMID 20954881 .
- ^ AE Kurth, Celum, C; Baeten, JM; Vermund, SH; Wasserheit, JN, Combination HIV prevention: significance, challenges, and opportunities , in Current HIV/AIDS reports , vol. 8, n. 1, 2011 Mar, pp. 62-72, DOI : 10.1007/s11904-010-0063-3 , PMID 20941553 .
- ^ N Siegfried, van der Merwe, L; Brocklehurst, P; Sint, TT, Antiretrovirals for reducing the risk of mother-to-child transmission of HIV infection , in Nandi Siegfried (a cura di), Cochrane database of systematic reviews (Online) , n. 7, 6 luglio 2011, pp. CD003510, DOI : 10.1002/14651858.CD003510.pub3 , PMID 21735394 .
- ^ T Horvath, Madi, BC; Iuppa, IM; Kennedy, GE; Rutherford, G; Read, JS, Interventions for preventing late postnatal mother-to-child transmission of HIV , in Tara Horvath (a cura di), Cochrane database of systematic reviews (Online) , n. 1, 21 gennaio 2009, pp. CD006734, DOI : 10.1002/14651858.CD006734.pub2 , PMID 19160297 .
- ^ a b V. Barlet, [Technological evolutions in blood donation screening and their impact on the residual risk]. , in Transfus Clin Biol , vol. 18, n. 2, aprile 2011, pp. 292-301, DOI : 10.1016/j.tracli.2011.02.025 , PMID 21466969 .
- ^ Michelina Miceli, Angela Candido, Test di amplificazione degli acidi nucleici virali: un nuovo approccio allo screening delle malattie trasmissibili con la terapia trasfusionale ( PDF ), Roma, Centro Nazionale Trasfusione Sangue.
- ^ RN. Makroo, M. Chowdhry; A. Bhatia; B. Arora; NL. Rosamma, Prevalence of HIV among blood donors in a tertiary care centre of north India. , in Indian J Med Res , vol. 134, n. 6, dicembre 2011, pp. 950-3, DOI : 10.4103/0971-5916.92640 , PMID 22310827 .
- ^ a b R. Offergeld, S. Ritter; O. Hamouda, [HIV, HCV, HBV and syphilis surveillance among blood donors in Germany 2008-2010]. , in Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz , vol. 55, n. 8, agosto 2012, pp. 907-13, DOI : 10.1007/s00103-012-1516-1 , PMID 22842883 .
- ^ AVIS, Sicurezza e Test , su avis.it . URL consultato il 10 gennaio 2013 (archiviato dall' url originale il 10 gennaio 2013) .
- ^ La sicurezza del sangue trasfuso ( PDF ), su roche.it . URL consultato il 10 gennaio 2013 (archiviato dall' url originale l'8 ottobre 2013) .
- ^ a b c HIV exposure through contact with body fluids , in Prescrire Int , vol. 21, n. 126, aprile 2012, pp. 100–1, 103–5, PMID 22515138 .
- ^ JA Linden, Clinical practice. Care of the adult patient after sexual assault , in The New England Journal of Medicine , vol. 365, n. 9, 1º settembre 2011, pp. 834-41, DOI : 10.1056/NEJMcp1102869 , PMID 21879901 .
- ^ TN Young, Arens, FJ; Kennedy, GE; Laurie, JW; Rutherford, G, Antiretroviral post-exposure prophylaxis (PEP) for occupational HIV exposure , in Taryn Young (a cura di), Cochrane database of systematic reviews (Online) , n. 1, 24 gennaio 2007, pp. CD002835, DOI : 10.1002/14651858.CD002835.pub3 , PMID 17253483 .
- ^ C Kripke, Antiretroviral prophylaxis for occupational exposure to HIV , in American family physician , vol. 76, n. 3, 1º agosto 2007, pp. 375-6, PMID 17708137 .
- ^ a b c Mandell, Bennett, Dolin , p. 117 .
- ^ Bell C, Devarajan S, Gersbach H, The long-run economic costs of AIDS: theory and an application to South Africa ( PDF ), World Bank Policy Research Working Paper No. 3152, 2003. URL consultato il 28 aprile 2008 (archiviato dall' url originale il 5 giugno 2013) .
- ^ a b Greener R, AIDS and macroeconomic impact ( PDF ), in S, Forsyth (ed.) (a cura di), State of The Art: AIDS and Economics , IAEN, 2002, pp. 49–55.
- ^ Over M, The macroeconomic impact of AIDS in Sub-Saharan Africa, Population and Human Resources Department ( PDF ), The World Bank, 1992. URL consultato il 3 maggio 2008 (archiviato dall' url originale il 27 maggio 2008) .
- ^ Michel Schooyans, L'AIDS e il preservativo , in L'Espresso Online , Gruppo Editoriale L'Espresso Spa, 15 dicembre 2012. URL consultato il 29 gennaio 2013 .
- ^ pp. 217-226 Michel Schooyans, Terrorismo dal volto umano , Siena, Cantagalli, 2009, ISBN 978-88-8272-473-3 . URL consultato il 29 gennaio 2013 .
- ^ Catechismo della Chiesa cattolica - Compendio, Parte terza, Sezione seconda, cap. II, nn. 497-498
- ^ Francesco Ognibene, Melina: «Sessualità banalizzata Benedetto XVI va oltre» ( PDF ), in Avvenire , 23 novembre 2010. URL consultato il 29 gennaio 2013 (archiviato dall' url originale il 30 luglio 2013) .
- ^ Thirty years after AIDS discovery, appreciation growing for Catholic approach , su catholicnewsagency.com , 5 giugno 2011. URL consultato il 1º novembre 2011 .
- ^ ( EN ) Carrie Gress, AIDS in Africa: Abstinence works , in Zenit , Innovative Media, Inc., 27 febbraio 2008. URL consultato il 29 gennaio 2013 (archiviato dall' url originale il 25 novembre 2011) .
- ^ Benedetto XVI, Luce del mondo , Milano, Mondadori, 2012, ISBN 978-88-520-2581-5 . URL consultato il 29 gennaio 2013 .
- ^ redazione, Campagna otto per mille valdese. “Un pozzo per l'acqua, un profilattico contro l'AIDS, un sorriso alla vita”. 217 progetti in Italia e nel mondo a favore della vita , su fedevangelica.it , Federazione delle chiese evangeliche in Italia, 17 aprile 2007. URL consultato il 29 gennaio 2013. (archiviato dall' url originale il 22 dicembre 2013) .
Bibliografia
- A. Maccabruni, D. Caselli, EG Rondanelli (a cura di), Aids pediatrico , PICCIN, 1996, ISBN 978-88-299-1258-2 .
- M. Moroni, S. Antinori, V. Vullo, Manuale di malattie infettive , Elsevier srl, 2012, ISBN 978-88-214-3362-7 .
- ( EN ) Elizabeth Fee, Daniel M. Fox (a cura di),AIDS: The Burdens of History , University of California Press, 1988, ISBN 978-0-520-06396-9 .
- ( EN ) Sigall K. Bell, Kevin Selby, Courtney L. McMickens, Kevin J. Selby, MD, AIDS - Biographies of Disease , a cura di Sigall K. Bell, ABC-CLIO, 2011, ISBN 978-0-313-37682-5 .
- ( EN ) Carol Sonenklar, Aids , Twenty-First Century Books, 2011, ISBN 978-0-8225-8581-7 .
- ( EN ) Benjamin Weeks, Edward Alcamo,AIDS: The Biological Basis: The Biological Basis , Jones & Bartlett Learning, 2011, ISBN 978-0-7637-6324-4 .
- ( EN ) Kenrad E. Nelson, Carolyn Masters Williams, Infectious Disease Epidemiology: Theory And Practice , a cura di Kenrad E. Nelson, Carolyn Masters Williams, 2ª ed., Jones & Bartlett Learning, 2007, ISBN 978-0-7637-2879-3 .
- ( EN ) Sherwood L. Gorbach, John G. Bartlett, Neil R. Blacklow (a cura di), Infectious Diseases , 3ª ed., Lippincott Williams & Wilkins, 2003, ISBN 978-0-7817-3371-7 .
- ( EN ) William A. Rushing,The AIDS epidemic: social dimensions of an infectious disease , Westview Press, 1995, ISBN 978-0-8133-2044-1 .
- ( EN ) Paul W. Ewald, Evolution of Infectious Disease , Oxford University Press, 1994, ISBN 978-0-19-506058-4 .
- ( EN ) Gerald Mandell, John Bennett, Raphael Dolin, Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases , 7th, Philadelphia, PA, Churchill Livingstone/Elsevier, 2010, ISBN 978-0-443-06839-3 .
- ( EN ) Seth C. Kalichman, Denying AIDS: Conspiracy Theories, Pseudoscience, and Human Tragedy , Springer, 2009, ISBN 978-0-387-79475-4 .
Voci correlate
- Sieropositività
- Sierofobia
- Sindrome infiammatoria da immunoricostituzione
- Nastro rosso
- Storia dell'epidemia di HIV/AIDS
- Giornata mondiale contro l'AIDS
- Programma delle Nazioni Unite per l'AIDS/HIV
- NAMES Project AIDS Memorial Quilt
- FightAIDS@Home
- The Mercury Phoenix Trust
- Diffusione dell'HIV in Africa
- Orfano da AIDS
- Rappresentazione dell'HIV/AIDS nel cinema e nella televisione
- HLA-B
Altri progetti
-
 Wikiquote contiene citazioni sull' AIDS
Wikiquote contiene citazioni sull' AIDS -
 Wikizionario contiene il lemma di dizionario « AIDS »
Wikizionario contiene il lemma di dizionario « AIDS » -
 Wikinotizie contiene notizie di attualità su AIDS
Wikinotizie contiene notizie di attualità su AIDS -
 Wikimedia Commons contiene immagini o altri file sull' AIDS
Wikimedia Commons contiene immagini o altri file sull' AIDS
Collegamenti esterni
- AIDS , su Treccani.it – Enciclopedie on line , Istituto dell'Enciclopedia Italiana .
- AIDS , su sapere.it , De Agostini .
- ( IT , DE , FR ) AIDS , su hls-dhs-dss.ch , Dizionario storico della Svizzera .
- ( EN ) AIDS , su Enciclopedia Britannica , Encyclopædia Britannica, Inc.
- ( EN , FR ) AIDS , su Enciclopedia canadese .
- Portale di epidemiologia (EpiCentro) , su epicentro.iss.it .
- Centro Operativo AIDS (Istituto Superiore di Sanità) , su iss.it . URL consultato il 17 novembre 2011 (archiviato dall' url originale il 16 novembre 2011) .
- Dati Aids in Italia 2011 , su salute.gov.it (archiviato dall' url originale il 22 dicembre 2013) .
- Domande e risposte relative all'infezione da HIV e all'AIDS : documento sui contenuti scientifici, promosso e finanziato dal Ministero della salute con responsabilità scientifica e coordinamento dell' Istituto Superiore di Sanità .
- ( EN ) Centers for Diseases Control di Atlanta: Recommendations & Guidelines
| Controllo di autorità | Thesaurus BNCF 4836 · LCCN ( EN ) sh85002541 · GND ( DE ) 4112470-4 · BNF ( FR ) cb11975352k (data) · BNE ( ES ) XX527488 (data) · NDL ( EN , JA ) 00575858 |
|---|