Apendicită
| Apendicită | |
|---|---|
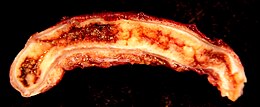
| Secțiunea apendicelui inflamat | |
| Specialitate | Chirurgie generala |
| Clasificare și resurse externe (EN) | |
| Plasă | D001064 |
| MedlinePlus | 000256 |
| eMedicină | 195778 , 773895 , 926795 și 933825 |
Prin apendicită înțelegem inflamația apendicelui vermiform care până la mijlocul secolului al XIX-lea era cunoscut sub numele de tiflit sau peritiflit deoarece a fost atribuit în mod eronat cecumului (din greaca : τυφλός : orb ). Se face distincția între o formă acută și una cronică. Simptomele frecvente includ durerea abdominală a cadranului inferior drept, greață , vărsături și pierderea poftei de mâncare. Cu toate acestea, aproximativ 40% din cazuri nu prezintă aceste simptome tipice. [1] Complicațiile grave care pot apărea în cazul unei rupturi ale apendicelui sunt peritonita și sepsisul . [2]
Apendicita este cauzată de obstrucția cavității apendicelui [3] care poate fi cauzată de coprolite , inflamații virale ale țesutului limfoid, paraziți , calculi biliari sau neoplasme . [4] Obstrucția duce la o creștere a presiunii în apendice, la o scădere a fluxului sanguin către țesuturile apendicelui și la creșterea bacteriană în interiorul căreia este cauza directă a inflamației. [4] [5] Combinația de inflamație, fluxul sanguin redus către apendice și distensia acesteia provoacă leziuni tisulare și moarte . [6] Dacă acest proces nu este tratat, apendicele poate exploda eliberând bacterii în cavitatea abdominală , rezultând dureri abdominale severe și complicații. [6] [7]
Diagnosticul apendicitei se bazează în mare parte pe semnele și simptomele pacientului. [5] În cazurile în care diagnosticul nu poate fi pus pe baza istoricului și a examenului fizic al persoanei, observarea atentă, testele de laborator și tehnicile de imagistică biomedicală pot fi utile. Cele mai frecvente două teste imagistice sunt ultrasunetele și tomografia computerizată (CT). [8] CT s-a dovedit a fi mai precis decât ecografia în detectarea apendicitei acute [9] ; cu toate acestea, acesta din urmă poate fi preferabil ca prim test de imagistică la copii și femei însărcinate din cauza absenței riscurilor asociate expunerii la radiații ionizante . [8]
Tratamentul standard pentru apendicita acută este îndepărtarea chirurgicală a apendicelui, [4] [5] care se poate face printr-o incizie deschisă în abdomen ( laparotomie ) sau laparoscopic . Chirurgia reduce riscul de efecte secundare legate de ruperea apendicelui. [2] Antibioticele pot fi la fel de eficiente în unele cazuri de apendicită neîntreruptă. [10] Apendicita este una dintre cele mai frecvente și semnificative cauze ale durerii abdominale severe bruște la nivel mondial. În 2013, aproximativ 16 milioane de cazuri au avut loc la nivel global, [11] având ca rezultat 72.000 de decese. [12] Reginald Fitz este creditat că a fost prima persoană care a descris starea în 1886. [13]
Epidemiologie
Apendicita reprezintă una dintre cele mai frecvente boli vreodată și prima cauză a abdomenului chirurgical acut . Afectează ambele sexe la toate vârstele, dar mai ales între 5 și 40 de ani; [14] vârsta mediană este de 28 de ani. [15] La nou-născuți, datorită lățimii lumenului și a deficitului de țesut limfatic , este destul de rar; la fel și la vârstnici la care organul este de obicei atrofic . După pubertate și până la maturitate, acesta predomină la sexul masculin. [14]

fără dată
mai puțin de 2,5
2,5-5
5-7,5
7,5-10
10-12.5
12.5-15
15-17.5
17.5-20
20-22.5
22.5-25
25-27,5
mai mult de 27,5
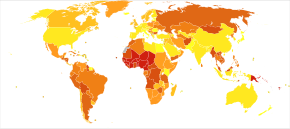
Se estimează că aproximativ 7% din populația lumii occidentale va experimenta mai devreme sau mai târziu un atac apendicular și 1% suferă o apendicectomie. Boala este mult mai puțin frecventă în Africa și Asia [17] . În 2013, a provocat 72.000 de decese la nivel global, în scădere față de 88.000 în 1990. [12] În Statele Unite , în 2010 au existat aproximativ 293.000 de spitalizări cu apendicită. [7] Tot în Statele Unite, apendicita este unul dintre cele mai frecvente diagnostice pentru vizitele de urgență care implică spitalizare în rândul copiilor și adolescenților cu vârste cuprinse între 5 și 17 ani. [18] În Italia se efectuează aproximativ 55-60.000 de operații de apendectomie pe an.
Note anatomice

Apendicele este o mică structură tubulară conectată la partea inferioară și medială a cecului la 2 sau 3 centimetri sub punctul în care se termină intestinul ileal . Datorită asemănării sale cu o râmă, se numește vermiform . Are o lungime foarte variabilă, care poate varia de la 2 la 25 cm. Suprafața sa, roz cenușiu, este netedă și uniformă, dar în cazul inflamației organului devine tulbure, neregulată și capătă o culoare roșu aprins sau violet. În interior are o cavitate cu un diametru de câțiva milimetri. La fel ca toate segmentele intestinale, este format din niște straturi care din exterior spre interior sunt seroase , musculare , sub-mucoase și mucoase . Particularitatea sa constă în abundența țesutului limfatic în stratul sub-mucos. Unele caracteristici anatomice și topografice ale apendicelui [19] [20] explică multiplicitatea imaginilor clinice cu care poate apărea un atac de apendicită și sunt de mare ajutor în acele cazuri în care, în timpul intervenției chirurgicale, sunt întâmpinate dificultăți în găsirea acesteia. :
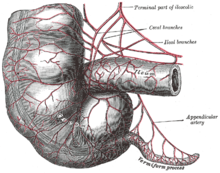
- Apendicele are o relație fixă cu cele trei benzi sau tenii care se desfășoară longitudinal de-a lungul cecului. Urmând, în jos, cel anterior ajunge inevitabil la baza plantei.
- Are o relație constantă cu cecul având întotdeauna originea pe partea sa medială și inferioară imediat sub unghiul ileocecal. Acesta este, de asemenea, un reper chirurgical important.
- Fiind solidar cu omul orb, urmează orice anomalii de poziție. Cecul ocupă de obicei fosa iliacă dreaptă (sau fosa ileo-cecală), dar poate apărea mai sus (situs subhepatic) sau inferior ( situs pelvian ) sau în poziție ectopică (în fosa iliacă stângă ).
- Apendicele este un organ dotat cu o mare mobilitate datorită faptului că peritoneul , care îl înconjoară complet, fixează doar baza, lăsând vârful liber. În cazurile în care intestinul este deosebit de lung, se poate deci angaja în direcții diferite în sensul:
- ascendent: în aproximativ 10/13% din cazuri corpul apendicelui rulează posterior cecului (apendicele retrocecal) iar vârful acestuia poate atinge nivelul rinichiului sau chiar al ficatului .
- descendent: la puțin sub 50% dintre subiecți apendicele este întors în jos și, prin urmare, pătrunzând în pelvisul mic poate avea o relație cu organele care se află acolo ( vezică , uter , ovar , rect ).
- lateral: în aproximativ 20/26% din cazuri este îndreptat spre coloana iliacă anterioară
- medial: 10/17% din timp apendicele se întoarce spre cavitatea abdominală trecând sub sau în mijlocul anselor intestinale.
Această variabilitate de poziție implică posibilitatea unor relații cu organe foarte diferite ( vezica biliară , rinichi , ovar ) și explică dificultățile de clasificare diagnostic care sunt uneori întâlnite.
Cu cecumul în poziție normală, proiecția bazei apendicelui pe peretele abdominal cade în punctul McBurney , numit astfel în onoarea chirurgului Charles McBurney care l-a identificat pentru prima dată la sfârșitul secolului al XIX-lea [ 21] [22] , descriind o nouă cale de acces laparotomică în procedurile de apendectomie (de fapt identificate anterior de Louis L. MacArthur) [23] și care corespunde punctului de unire a celor două treimi mijlocii cu treimea laterală a unei linii ideale care unește buricul cu coloana iliacă anterioară superioară (mai corect „1,5 - 2 inci de la procesul spinos anterior” conform indicației originale a lui McBurney).
Etiopatogenie și anatomie patologică
În patogeneza apendicitei, se acordă o mare importanță ocluziei lumenului care, după cum am spus, are un calibru redus și, prin urmare, predispus la obstrucție. Mai multe cauze contribuie la această obstrucție:
- coprolite : mici concrețiuni fecale (gr: κοπρὸς : balegă și λιθος : piatră)
- corpuri străine: pietre ( struguri , cireșe , ardei ), paraziți intestinali ( oxiuri )
- țesut limfatic : datorită caracteristicii acestui țesut de a crește în volum datorită hipertrofiei ca reacție la numeroasele noxe patogene ( lat.noxa : deteriorare; gr. πάθος : boală; γένεσις : origine) care afectează organismul.
- malpoziție, compresie: din frâna aderentă, din unghiuri fiziologice, din tumori.
Lumenul apendicular, deși virtual, conține de obicei o floră microbiană de origine alimentară care este expulzată periodic cu mișcările peristaltice, de asemenea, tipice apendicelui. În caz de obstrucție, acest lucru nu se întâmplă și germenii, care au rămas segregați, se pot înmulți și virulenți, dând naștere unei infecții locale care evocă un răspuns inflamator din partea organismului.
Succesiunea evenimentelor poate fi rezumată schematic după cum urmează:
- Faza catarală. În care țesuturile devin edematoase și congestionate și lumenul este umplut cu secreții mucoase . Există o creștere a presiunii exercitate asupra pereților intestinului. Infecția este încă limitată, iar peritoneul nu este încă implicat. Apendicele este roșu, umflat, cu vase arteriale dilatate și clar vizibile.
- Faza flegmonă. Presiunea exercitată pe pereți provoacă tromboză a vaselor conținute în acestea cu formarea de micro-eroziuni și zone mici de necroză prin care infecția își face drum ajungând la stratul seros exterior. Organul este foarte congestionat, de culoare violet, adesea cu vârful mărit, acoperit cu un exudat cenușiu. Implicarea peritoneală este evidențiată de un exsudat seric - purulent .
- Faza gangrenoasă. Corespunde stadiului cel mai avansat al bolii în care apendicele capătă o culoare cenușie verzuie și are zone necrotice mari și frecvent perforate cu descărcare de material purulent și fecaloid. Peritoneul înconjurător, care și-a pierdut culoarea roz și luciul normal, apare acoperit cu exsudat gros și cu membrane fibrinoase .
Aceste trei faze nu au anumite perioade de evoluție și nu este neobișnuit să vezi că apendicita acută începe direct cu un model perforativ: apendicita fulminantă acută. La fel de variabile sunt și imaginile macroscopice. Apendicele, care, în unele cazuri și inițial, poate fi mobil și bine izolat de structurile învecinate, alteori este fixat de coji fibroase de obicei libere. În cele mai grave și inveterate cazuri, poate fi invizibil, deoarece este complet înconjurat și acoperit de structurile abdominale mobile ( epiploon , bucle ale intestinului subțire , mezenter ) care, implicate în procesul inflamator, s-au îndreptat către apendice formând un fel de plic, barieră, în jurul său, capabil să-l izoleze de restul abdomenului.
Această masă este denumită „plastronul apendicular” și are o funcție extrem de utilă. De fapt, în cazul unei perforații a apendicelui, conținutul septic scurs va rămâne limitat în acest sac (cu peritonita locală consecventă) fără a intra în contact cu cavitatea abdominală liberă, unde ar provoca o peritonită generalizată mult mai severă.
semne si simptome
Apendicita acută se poate prezenta cu o simptomatologie tipică, dar de cele mai multe ori se prezintă cu imagini clinice care sunt, de asemenea, foarte înșelătoare. În general, semnele și simptomele apendicitei acute sunt dureri abdominale , greață , vărsături , anorexie și febră , acestea din urmă nu fiind foarte mari, cu valori în jur de 38 ° C. Pot fi prezente atât diaree, cât și constipație . Uneori apendicita poate începe cu durere în zona epigastrică sau mezogastrică, care este localizată ulterior în fosa iliacă dreaptă, locul anatomic normal al acesteia datorită iritației abdominale cauzate de apendicita umflată și inflamată. Alteori durerea este localizată în locații foarte îndepărtate și poate simula colica renală biliară sau dreaptă (apendicele retrocecal ascendent) sau patologia vezicii urinare sau ginecologice (apendicele pelvian).
Alte semne clinice includ constatări localizate în fosa iliacă dreaptă. Peretele abdominal devine foarte sensibil la palpare (o presiune ușoară); poate exista durere severă rezultată din eliberarea bruscă a presiunii profunde în abdomenul inferior (sensibilitate de recomandare). Dacă apendicele este retrocecal (situat în spatele cecului ), presiunea profundă în cadranul inferior drept nu poate provoca sensibilitate (apendicele silențios). Acest lucru se datorează faptului că cecumul, distins de gaz, protejează apendicele inflamat de presiune. La fel, dacă apendicele se află în întregime în bazin , există de obicei o absență completă a rigidității abdominale. În aceste cazuri, un examen rectal digital determină sensibilitate în punga rectală.
Diagnostic
În cazuri tipice, diagnosticul de apendicită nu pune probleme speciale. Descoperirea unei dureri vagi în zona epigastrică localizată ulterior în zona ileocecală și însoțită de anorexie, greață și vărsături indică un atac acut. Modificarea simultană a unor parametri de laborator este de asemenea importantă. În special, trebuie să existe o leucocitoză neutrofilă semnificativă. Entitatea valorilor care poate varia de la 10-19.000 nu reflectă întotdeauna severitatea tabloului clinic, în timp ce valorile> 20.000 pot fi indicative ale peritonitei ca o consecință a perforației organelor.
Dacă acest lucru este suficient în aproximativ 80% din cazuri [24] în restul de 20%, tabloul clinic este mai puțin clar și necesită evaluări suplimentare și utilizarea unor investigații instrumentale.
Cu excepția celor endoscopice și radiografice cu medii de contrast, datorită riscului de perforație a apendicelui inflamat (dar și a cecului), sunt utile radiografiile „directe” ale abdomenului, CT și mai presus de toate ultrasonografia . [25] [26] [27] Importanța acestor investigații nu diminuează cea a examenului clinic al pacientului. Căutarea sensibilității în anumite puncte specifice sau pozitivitatea anumitor manevre pot oferi indicații importante:
- Manevra Blumberg . Această manevră constă în așezarea ușoară a degetelor mâinii pe peretele abdominal al pacientului, scufundarea acestuia treptat (prima fază) și apoi ridicarea bruscă (a doua fază). Se spune pozitiv dacă durerea pe care o resimte pacientul în timpul primei faze a manevrei este modestă, în a doua fază crește în intensitate și devine violentă.
- Manevra Rovsing . Cu degetele și palma mâinii, se aplică presiune pe abdomen la nivelul fosei iliace stângi. Apoi mâna este deplasată progresiv în sus pentru a comprima colonul descendent. Dacă manevra evocă durere în fosa iliacă dreaptă, se spune că este pozitivă și este un semn inconstant al apendicitei acute.
- Manevra Psoas . Pacientul se află în decubit stâng (sau, alternativ, predispus), iar coapsa este hiperextinsă pe șold, cu un genunchi rigid, punând tensiune pe psoas (a cărei funcție normală este implicată în flexia coapsei). Această manevră provoacă durere dacă există apendicită și, în special, indică localizarea retrocecală a apendicelui.
- Presiune asupra punctelor specifice. Presiunea la punctul McBurney este dureroasă în apendicita acută. Cea din excavația Douglas , la care se poate ajunge la femeia cu explorare vaginală și la masculul cu cea rectală, provoacă dureri ascuțite în caz de peritonită.
Scorul Alvarado
În 1986, a fost propus un sistem de notare clinică (cunoscut sub numele de scor clinic Alvarado după autorul său) pentru a facilita diagnosticul de apendicită [28] . Se bazează pe constatarea unor simptome, semne și descoperiri de laborator cărora li se atribuie un scor. Dacă suma este mai mare de 7, diagnosticul este confirmat. Dacă este mai mică de 5, există o mare probabilitate ca aceasta să nu fie apendicită. Scorurile intermediare între 5 și 7 necesită investigații suplimentare ( TC ). Schema originală a suferit unele variații; este utilizat în țările vorbitoare de limbă engleză și în unele țări europene. [29] [30]
| Simptome | |
|---|---|
| Durere care migrează către fosa iliacă dreaptă | 1 punct |
| Anorexie | 1 punct |
| Greață și vărsături | 1 punct |
| Semne | |
| Durere la palpare în fosa iliacă dreaptă | 2 puncte |
| Manevra pozitivă Blumberg | 1 punct |
| Febră | 1 punct |
| Examene de laborator | |
| Leucocitoza | 2 puncte |
| Neutrofilie cu deplasarea la stânga a schemei Arneth | 1 punct |
| Scorul total | 10 puncte |
Imagistica biomedicală
La copii, examinarea clinică este importantă pentru a determina care dintre cei care suferă de dureri abdominale ar trebui să fie supuși unei vizite chirurgicale imediate și care ar trebui să fie examinați utilizând tehnici de imagistică biomedicală . [31] Din cauza riscurilor pentru sănătate legate de expunerea copiilor la radiații ionizante , ultrasunetele sunt metoda de primă alegere, în timp ce tomografia computerizată poate fi utilizată atunci când rezultatele primelor sunt neconcludente. [32] [33] [34] CT este mai precisă decât ultrasunetele pentru diagnosticarea apendicitei la adulți și adolescenți cu o sensibilitate de 94% și o specificitate de 95%. Ecografia arată o sensibilitate generală de 86% și o specificitate de 81%. [35]
Ecografie
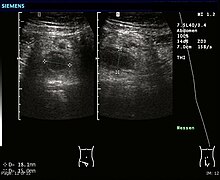
Ecografia abdominală, realizată de preferință cu tehnica Doppler , este utilă pentru diagnosticarea apendicitei, în special la pacienții copii. Ecografia poate arăta o colecție de fluide libere în fosa iliacă dreaptă și o creștere a fluxului sanguin în apendice. Alte semne ecografice secundare ale apendicitei acute includ prezența grăsimii mezenterice ecogene care înconjoară apendicele și umbra acustică a unei apendicite. [36] În unele cazuri (aproximativ 5%), [37] ecografia fosei iliace nu relevă nicio anomalie în ciuda prezenței unei afecțiuni a apendicitei. Acest rezultat fals negativ este deosebit de frecvent pentru cazurile timpurii, adică înainte ca apendicele să se distanțe semnificativ. În plus, negativele false sunt mai frecvente la adulți, unde cantități mai mari de grăsimi și gaze intestinale fac din punct de vedere tehnic dificilă vizualizarea apendicelui. În ciuda acestor limitări, imagistica cu ultrasunete, utilizată de practicieni cu experiență, este adesea capabilă să facă distincția între apendicita și alte boli cu simptome similare, cum ar fi inflamația ganglionilor limfatici lângă apendice sau durerea de la alte organe pelvine, cum ar fi ovarele sau trompele uterine .
Tomografie computerizata

Tomografia computerizată , acolo unde este disponibilă, este frecvent utilizată la persoanele al căror diagnostic nu este evident în urma istoricului și examenului fizic . Cu toate acestea, riscurile asociate expunerii la radiații ionizante , tipice acestei metode, o fac nepotrivită pentru copii și femei însărcinate , mai ales atunci când este posibilă utilizarea rezonanței magnetice ca alternativă. [38] [39]
Un diagnostic precis al apendicitei apare la mai multe niveluri, dimensiunea apendicelui având cea mai mare valoare predictivă pozitivă, în timp ce caracteristicile indirecte pot crește sau micșora sensibilitatea și specificitatea. O dimensiune de peste 6 mm este 95% sensibilă și specifică pentru apendicită. [40]
Cu toate acestea, din moment ce apendicele poate fi umplut cu material fecal , provocând distensie intraluminală, acest criteriu a arătat, în cele mai recente metaanalize, de utilitate limitată, [41] spre deosebire de ultrasunete, în care peretele apendicelui poate fi mai ușor distins de scaune intraluminale. În astfel de scenarii, caracteristicile secundare ale apendicitei, cum ar fi o creștere mai mare a peretelui decât intestinul adiacent și inflamația grăsimii înconjurătoare, pot susține diagnosticul, deși absența lor nu îl împiedică. În cazurile severe cu perforație, se poate observa un flegmon adiacent sau un abces . De asemenea, poate rezulta o stratificare groasă a fluidului în pelvis, legată de puroi sau revărsat enteric. Când pacienții sunt mai slabi sau mai tineri, absența relativă a grăsimii poate face dificilă respectarea apendicelui și a grăsimii din jur. [41]
Rezonanță magnetică
Utilizarea imagisticii prin rezonanță magnetică a devenit din ce în ce mai frecventă pentru diagnosticarea apendicitei la copii și la pacientele gravide, datorită absenței radiațiilor ionizante prezente în CT care, deși implică un risc aproape neglijabil la adulții sănătoși, pot fi dăunătoare copiilor sau fătul . În timpul unei sarcini, RMN-ul sa dovedit a fi cel mai util în al doilea și al treilea trimestru, deoarece mărirea uterului implică o deplasare a apendicelui, ceea ce face dificilă găsirea la ultrasunete. Ripple periappendicial la RMN apare ca o creștere a semnalului fluid pe secvențele ponderate T2. Femeile din primul trimestru de sarcină nu sunt de obicei candidate la RMN, deoarece fătul este încă în curs de organogeneză și nu există studii pe termen lung cu privire la riscurile potențiale sau efectele secundare ale acestuia. [42]
Raze X

În general, o simplă radiografie a abdomenului nu este utilă pentru a pune un diagnostic de apendicită și nu ar trebui făcută în cursul unei investigații pentru această afecțiune. [43] [44] Un abdomen direct (așa cum se numește radiografia abdominală necontrastată poate fi util pentru identificarea calculilor ureterali , obstrucției intestinului sau ulcerului perforat , cu toate acestea aceste condiții sunt rareori confundate cu apendicita. [45] O impacție fecală opacă poate fi identificat în cadranul inferior drept la mai puțin de 5% din persoanele evaluate pentru apendicită. [46] O clismă cu sulfat de bariu , utilizată ca agent de contrast, s-a dovedit a fi un instrument de diagnostic inadecvat pentru apendicită. De fapt, dacă lipsa umplerii cu bariu a apendicelui este legată de o afecțiune a apendicitei, s-a demonstrat că acest lucru se întâmplă încă în 20% din apendicele normale. [45]
Diagnostic diferentiat
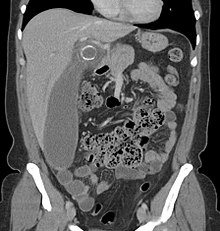
Diagnosticul diferențial joacă un rol fundamental în cazurile suspecte de apendicită. Dintre apendicita acută care merge la operație doar în aproximativ 50% din cazuri există o constatare obiectivă intra-operatorie și confirmare histologică . În celelalte cazuri, chirurgul găsește o apendice albă (adică lipsită de semne de inflamație ) și numai într-o mică parte, calculată în jur de 10-20%, poate urmări patologia care a declanșat imaginea de tip apendicular.
Următorul tabel prezintă câteva dintre condițiile care pot fi confundate cu un atac de apendicită acută:
| patologie | natură | caractere distinctive |
|---|---|---|
| - explozie de folicul ovarian pe dreapta - torsiunea chistului ovarian spre dreapta - sarcină ectopică - anexat la dreapta | - hemoragie endoperitoneală - stres vascular - hemoragie endoperitoneală - infecție severă | - leucocitoză normală, stare anemică , descoperiri ecografice ale lichidului endoperitoneal - hemogramă normală, durere pronunțată în Douglas, ultrasunete (?) - anemie severă, leucocitoză normală, constatări cu ultrasunete de hemoragie severă - leucocitoză foarte mare, durere pronunțată la Douglas |
| - pietre ureterale în dreapta - cistita - pielonefrita | - spasm al ureterului - infecție - infecție | prezența urmelor de sânge, leucocite, puroi în urină utilitatea investigațiilor radio și ultrasunete |
| - colecistita acută - ulcer duodenal - Diverticulul lui Meckel - Boala Crohn | - inflamație - perforație - inflamație / perforație - ileita terminală | - semne cu ultrasunete (prezența pietrelor și îngroșarea vezicii biliare) - semne radiografice (prezența aerului subdiagramatic ) - - |
| - cancer de colon sau apendice - diverticulită - obstrucție intestinală - infarct intestinal | - stare ocluzivă - inflamație / perforație - - suferință ischemică | importanța datelor anamnestice: tulburări ale stupului cu posibile urme de sânge (neoplasme) operații anterioare (ocluzii), boli cardiace fibrilante (infarct intestinal) |
| - gastroenterită - limfadenopatie mezenterică - invaginarea - pneumonie bazală dreaptă | - infecție - hiperplazie limfatică - stare ocluzivă - infecție extraabdominală |
Dificultatea diagnosticului diferențial nu este legată doar de numărul mare de patologii care pot prezenta imagini similare celor cu care apare apendicita acută, ci și de faptul că nu este întotdeauna timpul necesar pentru efectuarea investigațiilor capabile să ofere lămurirea răspunsurilor. Acesta este cazul acelor imagini acute ale abdomenului care necesită intervenții chirurgicale rapide, indiferent de diagnosticul de certitudine. Alteori este teama că o apendicită catarală s-ar putea transforma într-o apendicită gangrenoasă mult mai înfricoșătoare, complicată de o peritonită care face să prevaleze atitudinea intervențională, mai degrabă decât așteptarea.
Evoluţie
L'eziopatogenesi dell'appendicite acuta prevede una serie di passaggi che portano dalla forma catarrale alla forma gangrenosa. Tuttavia questa sequenza non è certa né è possibile prevederne i tempi e le modalità tanto che non sono infrequenti i casi di regressione spontanea o viceversa di esordio della malattia direttamente con un quadro perforativo: appendicite acuta fulminante.
Il fatto che l'occlusione del lume sia per lo più dovuta a corpi estranei lascia supporre che la espulsione degli stessi (legata all'aumento di pressione endoluminale propria della fase catarrale dell'infezione) possa portare alla risoluzione spontanea della malattia. Anche nel caso della iperplasia linfatica così frequente nell' infanzia , particolarmente esposta a noxae patogene soprattutto infettive, si può immaginare che una sua rapida detumescenza possa avere effetti benefici. È opportuno ricordare che l'appendice vermiforme viene chiamata anche tonsilla intestinale per analogia di struttura e funzione con la tonsilla platina e che di quest'ultima sono note, perché ben visibili, le variazioni volumetriche frequenti e repentine soprattutto nei bambini più piccoli.
Una regressione quindi è possibile anche se limitatamente alle prime fasi della malattia. Nella maggior parte dei casi invece essa progredisce con un coinvolgimento sempre più grave del viscere, degli organi circostanti, del peritoneo. Quando la risposta locale e la virulenza dei germi lo consentono c'è possibilità che attorno all'appendice si formi l'agglomerato che abbiamo descritto come piastrone, se il quadro evolve più acutamente manca il tempo necessario. Le conseguenze al momento della perforazione dell'appendice, ultimo atto della evoluzione anatomo patologica della malattia, saranno molto diverse.
Infatti il materiale settico fuoruscito se incontrerà la barriera rappresentata dal piastrone rimarrà circoscritto dando luogo a un ascesso saccato , in caso contrario inonderà il cavo addominale libero con una conseguente e ben più grave peritonite generalizzata.
Un'appendicite con peritonite generalizzata se non trattata chirurgicamente ha una evoluzione fatale. In caso di peritonite circoscritta la prognosi rimane ugualmente sfavorevole ma con qualche eccezione legata ai rapporti che il piastrone può contrarre con particolari organi: retto , vagina , vescica nei quali si fistolizza così che al momento della rottura dell'ascesso il materiale purulento uscirà dalla cavità addominale seguendo queste vie. Il caso più favorevole è rappresentato da eventuali aderenze tra piastrone e parete addominale che favorisce lo svuotamento dell'ascesso direttamente all'esterno con buona probabilità di sopravvivenza del paziente.
È una prognosi sostanzialmente sfavorevole quella che caratterizza la storia dell'appendicite fino alla fine del XIX secolo. L'avvento della chirurgia moderna e la possibilità di approccio alla cavità addominale produrrà una drastica inversione di tendenza in senso positivo ma limitatamente alle appendiciti acute non complicate da peritonite. Per queste ultime, occorre ricordare, la mortalità è rimasta alta fino a qualche decennio fa e ancora oggi si registrano alcune decine di decessi all'anno.
A rischio rimangono:
- la primissima infanzia: per obiettive difficoltà di diagnosi
- la vecchiaia: perché, essendo l'appendicite poco frequente, viene confusa con patologie più usuali a questa età e perché il deficit delle difese immunitarie e dell'apporto ematico legato all'atrofia dell'organo predispongono alla sua rottura
- la gravidanza: per la difficoltà di diagnosi legate allo spostamento del cieco e quindi dell'appendice da parte dell'utero gravido e per la condivisione di sintomi comuni come la nausea o il vomito o la leucocitosi. La diagnosi tardiva e ancor di più la comparsa di una peritonite sono eventi drammatici gravati da un'alta mortalità fetale (dal 3-5% dopo appendicectomia per appendicite acuta iniziale al 20% in caso di appendice perforata con peritonite [47] )
- i casi che giungono tardivamente all'osservazione chirurgica. Può accadere infatti che una sintomatologia atipica indirizzi verso patologie specifiche alternative (colecistite, cistite, colica renale) ritardando la diagnosi esatta ma accade troppo spesso che anche una appendicite tipica che, ricordiamo, può esordire con un dolore vago in sede epigastrica accompagnato da anoressia e nausea, venga frettolosamente etichettata come una banale indigestione e giudicata, almeno inizialmente, non meritevole di un consulto chirurgico o di un ricovero ospedaliero urgente.
Trattamento
Generalmente, l' intervento chirurgico rappresenta il trattamento di prima scelta dell'appendicite acuta [48] mentre il ricorso agli antibiotici può essere sufficiente per alcuni casi privi di complicazioni. [10] [49] Tuttavia, il 26% delle persone trattate farmacologicamente ha sperimentato una recidiva entro un anno che ha richiesto l'esecuzione di una appendicectomia . [50] Gli antibiotici perdono ulteriore efficacia nel caso vi sia la presenza di un fecaloma . [51]
La somministrazione di antibiotici è comunque raccomandata per prevenire potenziali complicanze postoperatorie nelle procedure di appendicectomia in emergenza e devono essere assunti prima, durante o dopo l'intervento chirurgico. [52] Nella fase diagnostica e poi in quella preparatoria all'intervento il paziente può essere trattato con terapia infusionale , con antibiotici , eventualmente posizionando un sondino naso-gastrico .
Gestione del dolore
L'assunzione di farmaci antinfiammatori e, soprattutto, antidolorifici (come i FANS o il paracetamolo ) non sembra influenzare l'accuratezza della diagnosi clinica di appendicite e pertanto dovrebbero essere somministrati nelle prime fasi della cura del paziente. [53] Storicamente, vi erano preoccupazioni tra alcuni chirurghi sul fatto che gli analgesici potessero influenzare l'esame clinico nei bambini, e alcuni raccomandarono che non venissero somministrati finché il chirurgo non fosse stato in grado di esaminare il paziente. [53]
Intervento chirurgico
L' appendicectomia (dal greco ἐκτό ς: fuori e τέμνω : tagliare) eseguita nella prima fase dell'infezione si risolve in un intervento semplice e rapido con brevi tempi di degenza e costi sanitari e sociali contenuti. Viceversa la presenza di un piastrone, di un ascesso o di una peritonite rendono l'atto operatorio molto più indaginoso, rischioso e gravato da numerose complicazioni intra e post-operatorie.
L'intervento può essere eseguito con una tecnica tradizionale 'aperta' o con quella 'mini invasiva' più recente.
Appendicectomia a "cielo aperto"
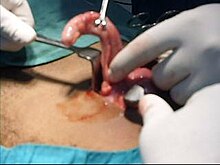
Per oltre un secolo, la laparotomia (appendicectomia a "cielo aperto") è stato il trattamento standard per trattare l'appendicite acuta. [54] Questa procedura consiste nella rimozione dell'appendice infetta attraverso una singola grande incisione effettuata nell'area inferiore destra dell'addome, [55] in genere lunga dai 51 ai 76 mm.
Nel corso di un'appendicectomia aperta, il paziente viene posto sotto anestesia generale al fine di mantenere i muscoli completamente rilassati e tenerlo in stato di incoscienza. L'incisione viene pratica nell'addome inferiore destro, alcuni centimetri sopra l' osso iliaco . Quando, grazie all'incisione, viene aperta la cavità dell'addome e l'appendice può essere identificata, il chirurgo rimuove il tessuto infetto e recide l'appendice non prima di aver effettuato un'attenta ispezione dell'area infetta ed essersi assicurato che non vi siano segni che i tessuti circostanti siano danneggiati o infetti. In caso che ci si trovasse davanti ad un'appendicite complicata che richiede un'appendicectomia di emergenza aperta, può essere inserito un drenaggio addominale, aumentando tuttavia di conseguenza la degenza ospedaliera. [56] Fatto ciò il chirurgo inizierà a chiudere l'incisione. Ciò significa cucire i muscoli e utilizzare graffette chirurgiche o punti per chiudere la cute. Per prevenire infezioni, l'incisione è coperta con una benda sterile o un adesivo chirurgico.
Appendicectomia laparoscopica
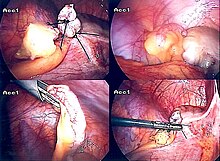
Introdotto nel 1983, l'appendicectomia laparoscopica è diventata un intervento sempre più diffuso per risolvere l'appendicite acuta. [57] Questa procedura chirurgica consiste nel praticare, da tre a quattro, incisioni nell'addome, ciascuna della lunghezza variabile dai 6,4 a 12,7 mm. Successivamente viene inserito uno speciale strumento chirurgico, chiamato laparoscopio, in una delle incisioni. Il laparoscopio è collegato a un monitor ed è progettato per aiutare il chirurgo a ispezionare l'area infetta nell'addome. Le altre due incisioni vengono utilizzare per la rimozione dell'appendice, grazie all'introduzione di strumenti chirurgici. La chirurgia laparoscopica richiede un' anestesia generale e può durare fino a due ore. L'appendicectomia laparoscopica presenta diversi vantaggi rispetto all'appendicectomia "a cielo aperto", tra cui un recupero post-operatorio più breve e meno doloroso e una minore percentuale di infezioni superficiali del sito chirurgico. Tuttavia, l'occorrenza di un ascesso intra-addominale è quasi tre volte più prevalente nell'appendicectomia laparoscopica rispetto all'appendicectomia aperta. [58]
Appendicite cronica
L'appendicite cronica, in quanto entità nosologica, pone alcuni problemi di carattere ezio patogenetico e clinico essendo viceversa definita sotto l'aspetto anatomo-patologico . Sono state ipotizzati due tipi di appendicite cronica:
- quella che nasce cronica fin dall'esordio. È un'ipotesi non condivisa da tutti gli Autori.
- quella che rappresenta l'esito di una forma acuta risoltasi spontaneamente. È l'ipotesi più accreditata anche per il fatto che i fenomeni di atrofia , sclerosi e fibrosi periviscerale che caratterizzano il quadro istologico di un'appendicite cronica, e che rivestono un ruolo importante nella sua eziopatogenesi, possono essere interpretati come esiti di un episodio acuto subito in precedenza e risoltosi spontaneamente.
I dubbi sotto l'aspetto clinico nascono dal fatto che la sintomatologia delle due forme è sovrapponibile: dolore localizzato alla fossa ileo-cecale, nausea , anoressia e pone la stessa indicazione chirurgica urgente. Davanti a un quadro simile è difficile stabilire se si tratti di una recidiva di un episodio acuto o della cronicizzazione di una infiammazione precedente e solo l'esame istologico è in grado di dirimere il dubbio.
Avendo messo in relazione i dati forniti dalla istologia con i quadri clinici osservati nei pazienti operati alcuni Autori hanno ritenuto di affermare che l'appendicite cronica ha una sua precisa connotazione anche clinica (oltre che anatomo-patologica) [59] [60] , per altri invece non è così perché non ravvisano una peculiarità della sintomatologia cronica rispetto a quella acuta.
Ancora maggiori perplessità suscitano le ipotesi di ricondurre a una patologia appendicolare cronica sintomatologie prolungate nel tempo, vaghe e mal definite. Anzi sono proprio queste che devono imporre una attenta valutazione diagnostica differenziale prima che venga presa la decisione di procedere a un'appendicectomia.
Prognosi
La maggior parte delle persone con appendicite guarisce facilmente dopo l'intervento chirurgico, ma possono verificarsi complicanze se l'operazione viene ritardata o se si verifica una peritonite . Il tempo di recupero dipende dall'età, dalle condizioni generali, dalle complicanze e da altre circostanze, compresa la quantità di assunzione di bevande alcoliche , ma solitamente è compresa tra i 10 ei 28 giorni. Per i bambini piccoli (circa 10 anni), il recupero dura solitamente tre settimane.
La possibilità di incorrere in una peritonite, è la ragione per cui si procede con una rapida valutazione e trattamento. Le persone con sospetta appendicite potrebbero dover essere sottoposte a un' evacuazione medica , se si trovano in luoghi dove non hanno una pronta disponibilità delle strutture adeguate. Occasionalmente sono state eseguite appendicectomie in condizioni di emergenza (ad esempio, non in un ospedale adeguato), quando una tempestiva evacuazione medica non era possibile.
L'appendicite acuta tipica risponde rapidamente all'appendicectomia e occasionalmente si risolve spontaneamente. Se l'appendicite si risolve spontaneamente, rimane controverso se debba essere eseguita un'appendicectomia al fine di prevenire un episodio ricorrente di appendicite. L'appendicite atipica (associata ad appendicite suppurativa) è più difficile da diagnosticare ed è più conforme a sviluppare complicanze, anche se operata precocemente. In entrambe le condizioni, una pronta diagnosi e l'esecuzione di una appendicectomia, producono i migliori risultati con il pieno recupero, ottenuto solitamente in due o quattro settimane. La mortalità e le gravi complicanze sono inusuali, ma si verificano, specialmente se persiste la peritonite e non viene adeguatamente trattata.
Una complicazione insolita di un'appendicectomia è l'appendicite del moncone residuo. Questa condizione consiste nell'infiammazione del moncone appendicolare rimanente a seguito di una appendicectomia incompleta. [61] L'appendicite del moncone può verificarsi mesi o anni dopo la prima appendicectomia e può essere identificata grazie alle tecniche di imaging biomedico , come l' ecografia . [62]
Note
- ^ Charles S. Graffeo e Francis L. Counselman, Appendicitis , in Emergency Medicine Clinics of North America , vol. 14, n. 4, novembre 1996, pp. 653–71, DOI : 10.1016/s0733-8627(05)70273-x , PMID 8921763 .
- ^ a b K. Hobler, Acute and Suppurative Appendicitis: Disease Duration and its Implications for Quality Improvement ( PDF ), in Permanente Medical Journal , vol. 2, Spring 1998.
- ^ Pieper R, Kager L, Tidefeldt U, Obstruction of appendix vermiformis causing acute appendicitis. One of the most common causes of this is an acute viral infection which causes lymphoid hyperplasia and therefore obstruction. An experimental study in the rabbit , in Acta Chirurgica Scandinavica , vol. 148, n. 1, 1982, pp. 63–72, PMID 7136413 .
- ^ a b c Dan L. Longo (a cura di), Harrison's principles of internal medicine. , 18th, New York, McGraw-Hill, 2012, p. Chapter 300, ISBN 978-0-07-174889-6 . URL consultato il 6 novembre 2014 .
- ^ a b c editor-in-chief Judith E. Tintinalli, Emergency medicine : a comprehensive study guide , 7.ª ed., New York, McGraw-Hill, 2011, p. Chapter 84, ISBN 978-0-07-174467-6 . URL consultato il 6 novembre 2014 .
- ^ a b Schwartz's principles of surgery , 9th, New York, McGraw-Hill, Medical Pub. Division, 2010, p. Chapter 30, ISBN 978-0-07-154770-3 .
- ^ a b ML Barrett, AL Hines e RM Andrews, Trends in Rates of Perforated Appendix, 2001–2010 ( PDF ), in Healthcare Cost and Utilization Project Statistical Brief #159 , Agency for Healthcare Research and Quality, luglio 2013, PMID 24199256 . URL consultato il 3 marzo 2017 (archiviato dall' url originale il 20 ottobre 2016) .
- ^ a b EK Paulson, MF Kalady e TN Pappas, Clinical practice. Suspected appendicitis. , in The New England Journal of Medicine , vol. 348, n. 3, 16 gennaio 2003, pp. 236–42, DOI : 10.1056/nejmcp013351 , PMID 12529465 .
- ^ DJ Shogilev, N Duus, SR Odom e NI Shapiro,Diagnosing appendicitis: evidence-based review of the diagnostic approach in 2014. (Review), in The Western Journal of Emergency Medicine , vol. 15, n. 7, novembre 2014, pp. 859–71, DOI : 10.5811/westjem.2014.9.21568 , PMC 4251237 , PMID 25493136 .
- ^ a b Varadhan KK, Neal KR, Lobo DN,Safety and efficacy of antibiotics compared with appendicectomy for treatment of uncomplicated acute appendicitis: meta-analysis of randomised controlled trials , in The BMJ , vol. 344, 2012, pp. e2156, DOI : 10.1136/bmj.e2156 , PMC 3320713 , PMID 22491789 .
- ^ Global Burden of Disease Study 2013 Collaborators,Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013 , in The Lancet , vol. 386, n. 9995, 22 agosto 2015, pp. 743–800, DOI : 10.1016/s0140-6736(15)60692-4 , PMC 4561509 , PMID 26063472 .
- ^ a b Collaborators GBD 2013 Mortality and Causes of Death,Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013. , in The Lancet , vol. 385, n. 9963, 17 dicembre 2014, pp. 117–71, DOI : 10.1016/S0140-6736(14)61682-2 , PMC 4340604 , PMID 25530442 .
- ^ Fitz RH, Perforating inflammation of the vermiform appendix with special reference to its early diagnosis and treatment , in American Journal of Medical Science , n. 92, 1886, pp. 321–46.
- ^ a b H Ellis, Acute appendicitis. , in British Journal of Hospital Medicine , vol. 73, n. 3, marzo 2012, pp. C46–8, PMID 22411604 .
- ^ Appendicitis , in VoxHealth.co . URL consultato il 16 giugno 2016 (archiviato dall' url originale il 29 giugno 2016) .
- ^ WHO Disease and injury country estimates , in World Health Organization , 2009. URL consultato l'11 novembre 2009 ( archiviato l'11 novembre 2009) .
- ^ G. Zotti in G. Zannini - Chirurgia Generale - II Volume - Uses - Firenze, 1985
- ^ Lauren M. Wier, Hao Yu, Pamela L. Owens e Raynard Washington, Overview of Children in the Emergency Department, 2010 , in Healthcare Cost and Utilization Project Statistical Brief #157 , Agency for Healthcare Research and Quality, giugno 2013 ( archiviato il 3 dicembre 2013) .
- ^ L. Testut e H. Jacob: Anatomia topografica. UTET, Torino 1967
- ^ Lambertini G.: Anatomia umana. Piccin, Padova 1978
- ^ McBurney Charles - II. The Indications for Early Laparotomy in Appendicitis - Ann Surg. 1891 April; 13(4): 233–254 - PMCID: PMC1428594
- ^ McBurney Charles - IV. The Incision Made in the Abdominal Wall in Cases of Appendicitis, with a Description of a New Method of Operating - Ann Surg. 1894 July 20(1): 38–43 - PMCID: PMC1493708
- ^ Steven H. Yale, Kenneth A. Musana. Charles Heber McBurney (1845-1913). Clin Med Res 2005 August; 3(3): 187-189
- ^ Vons C. - Diagnosis of appendicular syndromes: for a rational approach -J Chir (Paris). 2001 Jun;138(3):143-5.
- ^ Pisarra VH.- Recognizing the various presentations of appendicitis.- Nurse Pract. 1999 Aug;24(8):42, 44, 49, 52-3; quiz 54-5
- ^ Hahn H, Macdonald E, Steinborn M - Sonographic detection of normal appendix in children and adolescents - Ultraschall Med. 2008 Jun;29(3):281-5
- ^ Abu-Yousef MM, Phillips ME, Franken EA Jr, Al-Jurf AS, Smith WL - Sonography of acute appendicitis: a critical review - Crit Rev Diagn Imaging. 1989;29(4):381-408
- ^ Alvarado A. - A practical score for the early diagnosis of acute appendicitis - Ann Emerg Med. 1986 May;15(5):557–564.
- ^ Canavosso L, Carena P, Carbonell JM, Monjo L, Palas Zuñiga C, Sánchez M, Lada PE.- Right iliac fossa pain and Alvarado Score] - Cir Esp. 2008 May;83(5):247-51.
- ^ BestBets: The Alvarado Scoring System is an accurate diagnostic tool for appendicitis , su bestbets.org .
- ^ Bundy DG, Byerley JS, Liles EA, Perrin EM, Katznelson J, Rice HE, Does this child have appendicitis? , in JAMA , vol. 298, n. 4, 2007, pp. 438–51, DOI : 10.1001/jama.298.4.438 , PMC 2703737 , PMID 17652298 .
- ^ American College of Radiology , Five Things Physicians and Patients Should Question ( PDF ), in Choosing Wisely: an initiative of the ABIM Foundation , American College of Radiology . URL consultato il 17 agosto 2012 ( archiviato il 16 aprile 2012) .
- ^ R. Krishnamoorthi, N. Ramarajan, NE Wang, B. Newman, E. Rubesova, CM Mueller e RA Barth, Effectiveness of a Staged US and CT Protocol for the Diagnosis of Pediatric Appendicitis: Reducing Radiation Exposure in the Age of ALARA , in Radiology , vol. 259, n. 1, 2011, pp. 231–239, DOI : 10.1148/radiol.10100984 , PMID 21324843 .
- ^ MJ Wan, M. Krahn, WJ Ungar, E. Caku, L. Sung, LS Medina e AS Doria, Acute Appendicitis in Young Children: Cost-effectiveness of US versus CT in Diagnosis--A Markov Decision Analytic Model , in Radiology , vol. 250, n. 2, 2009, pp. 378–386, DOI : 10.1148/radiol.2502080100 , PMID 19098225 .
- ^ Terasawa T, Blackmore CC, Bent S, Kohlwes RJ, Systematic review: computed tomography and ultrasonography to detect acute appendicitis in adults and adolescents , in Annals of Internal Medicine , vol. 141, n. 7, ottobre 2004, pp. 537–46, DOI : 10.7326/0003-4819-141-7-200410050-00011 , PMID 15466771 .
- ^ Tristan Reddan, Jonathan Corness, Kerrie Mengersen e Fiona Harden, Ultrasound of paediatric appendicitis and its secondary sonographic signs: providing a more meaningful finding , in Journal of Medical Radiation Sciences , vol. 63, n. 1, marzo 2016, pp. 59–66, DOI : 10.1002/jmrs.154 .
- ^ Tristan Reddan, Jonathan Corness, Kerrie Mengersen e Fiona Harden, Sonographic diagnosis of acute appendicitis in children: a 3-year retrospective , in Sonography , giugno 2016, DOI : 10.1002/sono.12068 .
- ^ Y Kim, G Kang e SB Moon,Increasing utilization of abdominal CT in the Emergency Department of a secondary care center: does it produce better outcomes in caring for pediatric surgical patients? , in Annals of Surgical Treatment and Research , vol. 87, n. 5, novembre 2014, pp. 239–44, DOI : 10.4174/astr.2014.87.5.239 , PMC 4217253 , PMID 25368849 .
- ^ B Liu, M Ramalho, M AlObaidy, KK Busireddy, E Altun, J Kalubowila e RC Semelka,Gastrointestinal imaging-practical magnetic resonance imaging approach. , in World Journal of Radiology , vol. 6, n. 8, 28 agosto 2014, pp. 544–66, DOI : 10.4329/wjr.v6.i8.544 , PMC 4147436 , PMID 25170393 .
- ^ K. Garcia, M. Hernanz-Schulman, DL Bennett, SE Morrow, C. Yu e JH Kan, Suspected Appendicitis in Children: Diagnostic Importance of Normal Abdominopelvic CT Findings with Nonvisualized Appendix , in Radiology , vol. 250, n. 2, 2009, pp. 531–537, DOI : 10.1148/radiol.2502080624 , PMID 19188320 .
- ^ a b AS Doria, R. Moineddin, CJ Kellenberger, M. Epelman, J. Beyene, S. Schuh, PS Babyn e PT Dick, US or CT for Diagnosis of Appendicitis in Children and Adults? A Meta-Analysis , in Radiology , vol. 241, n. 1, 2006, pp. 83–94, DOI : 10.1148/radiol.2411050913 , PMID 16928974 .
- ^ LM Burke, MR Bashir, FH Miller, ES Siegelman, M Brown, M Alobaidy, TA Jaffe, SM Hussain, SL Palmer, BT Garon, A Oto, C Reinhold, SM Ascher, DK Demulder, S Thomas, S Best, J Borer, K Zhao, F Pinel-Giroux, I De Oliveira, D Resende e RC Semelka, Magnetic Resonance Imaging of Acute Appendicitis in Pregnancy: a 5-Year Multi-institutional Study. , in American Journal of Obstetrics and Gynecology , vol. 213, 24 luglio 2015, pp. 693.e1-6, DOI : 10.1016/j.ajog.2015.07.026 , PMID 26215327 .
- ^ Rao PM, Rhea JT, Rao JA, Conn AK, Plain abdominal radiography in clinically suspected appendicitis: diagnostic yield, resource use, and comparison with CT , in The American Journal of Emergency Medicine , vol. 17, n. 4, luglio 1999, pp. 325–8, DOI : 10.1016/S0735-6757(99)90077-3 , PMID 10452424 .
- ^ Boleslawski E, Panis Y, Benoist S, Denet C, Mariani P, Valleur P, Plain abdominal radiography as a routine procedure for acute abdominal pain of the right lower quadrant: prospective evaluation , in World Journal of Surgery , vol. 23, n. 3, marzo 1999, pp. 262–4, DOI : 10.1007/pl00013181 , PMID 9933697 .
- ^ a b APPENDICITIS from Townsend: Sabiston Textbook of Surgery on MD Consult Archiviato il December 3, 2013 Data nell'URL non combaciante: 3 dicembre 2013 in Internet Archive .
- ^ Charmaine Gregory, Appendicitis , in CDEM Self Study Modules , Clerkship Directors in Emergency Medicine, 2010 (archiviato dall' url originale il 30 novembre 2013) .
- ^ Sabiston Textbook of Surgery 2007
- ^ IM Wilms, DE de Hoog, DC de Visser e HM Janzing, Appendectomy versus antibiotic treatment for acute appendicitis. , in The Cochrane Database of Systematic Reviews , n. 11, 9 novembre 2011, pp. CD008359, DOI : 10.1002/14651858.CD008359.pub2 , PMID 22071846 .
- ^ V Sallinen, EA Akl, JJ You, A Agarwal, S Shoucair, PO Vandvik, T Agoritsas, D Heels-Ansdell, GH Guyatt e KA Tikkinen, Meta-analysis of antibiotics versus appendicectomy for non-perforated acute appendicitis. , in The British Journal of Surgery , vol. 103, 17 marzo 2016, pp. 656–667, DOI : 10.1002/bjs.10147 , PMID 26990957 .
- ^ JC Harnoss, I Zelienka, P Probst, K Grummich, C Müller-Lantzsch, JM Harnoss, A Ulrich, MW Büchler e MK Diener, Antibiotics Versus Surgical Therapy for Uncomplicated Appendicitis: Systematic Review and Meta-analysis of Controlled Trials (PROSPERO 2015: CRD42015016882). , in Annals of Surgery , 17 ottobre 2016, p. 1, DOI : 10.1097/SLA.0000000000002039 , PMID 27759621 .
- ^ Libin Huang, Yuan Yin, Lie Yang, Cun Wang, Yuan Li e Zongguang Zhou, Comparison of Antibiotic Therapy and Appendectomy for Acute Uncomplicated Appendicitis in Children , in JAMA Pediatrics , 27 marzo 2017, DOI : 10.1001/jamapediatrics.2017.0057 .
- ^ BR Andersen, FL Kallehave e HK Andersen, Antibiotics versus placebo for prevention of postoperative infection after appendicectomy. , in The Cochrane Database of Systematic Reviews , n. 3, 20 luglio 2005, pp. CD001439, DOI : 10.1002/14651858.CD001439.pub2 , PMID 16034862 .
- ^ a b Mark Anderson e Emma Collins, Analgesia for children with acute abdominal pain and diagnostic accuracy. , in Archives of Disease in Childhood , vol. 93, n. 11, novembre 2008, pp. 995–7, DOI : 10.1136/adc.2008.137174 , PMID 18305071 ( archiviato il 17 maggio 2013) .
- ^ Berry J, Malt RA,Appendicitis near its centenary , in Annals of Surgery , vol. 200, 1984, pp. 567–75, DOI : 10.1097/00000658-198411000-00002 , PMC 1250537 , PMID 6385879 .
- ^ Appendicitis , in National Institute of Diabetes and Digestive and Kidney Diseases , US Department of Health and Human Services. URL consultato il 1º febbraio 2010 (archiviato dall' url originale il 1º febbraio 2010) .
- ^ Y Cheng, S Zhou, R Zhou, J Lu, S Wu, X Xiong, H Ye, Y Lin, T Wu e N Cheng, Abdominal drainage to prevent intra-peritoneal abscess after open appendectomy for complicated appendicitis. , in The Cochrane Database of Systematic Reviews , n. 2, 7 febbraio 2015, pp. CD010168, DOI : 10.1002/14651858.CD010168.pub2 , PMID 25914903 .
- ^ Semm K, Endoscopic appendectomy , in Endoscopy , vol. 15, marzo 1983, pp. 59–64, DOI : 10.1055/s-2007-1021466 , PMID 6221925 .
- ^ Siewert B, Raptopoulos V, Liu SI, Hodin RA, Davis RB, Rosen MP, CT predictors of failed laparoscopic appendectomy , in Radiology , vol. 229, 2003, pp. 415–20, DOI : 10.1148/radiol.2292020825 , PMID 14595145 .
- ^ Leardi S, Delmonaco S, Ventura T, Chiominto A, De Rubeis G, Simi M - Recurrent abdominal pain and "chronic appendicitis" - Minerva Chir. 2000 Jan-Feb;55(1-2):39-44
- ^ Mussack T, Schmidbauer S, Nerlich A, Schmidt W, Hallfeldt KK.-Chronic appendicitis as an independent clinical entity - Chirurg. 2002 Jul;73(7):710-5
- ^ Liang MK, Lo HG, Marks JL, Stump appendicitis: a comprehensive review of literature , in The American Surgeon , vol. 72, n. 2, 2006, pp. 162–6, PMID 16536249 .
- ^ Tristan Reddan, Jonathan Corness, Jennifer Powell, Fiona Harden e Kerrie Mengersen , Stumped? It could be stump appendicitis , in Sonography , vol. 4, 2016, pp. 36–39, DOI : 10.1002/sono.12098 .
Altri progetti
-
 Wikizionario contiene il lemma di dizionario « appendicite »
Wikizionario contiene il lemma di dizionario « appendicite » -
 Wikimedia Commons contiene immagini o altri file su appendicite
Wikimedia Commons contiene immagini o altri file su appendicite
Collegamenti esterni
- Immagini TC di appendicite dal sito di CT Cases.net
| Classificazione e risorse esterne ( EN ) | ICD-9-CM : 540-543.99 e 541 ; ICD-10-CM : K37 ; MeSH : D001064 ; DiseasesDB : 885 ; MedlinePlus : 000256 ; eMedicine : 195778 , 773895 , 926795 e 933825 ; |
| Controllo di autorità | Thesaurus BNCF 21358 · LCCN ( EN ) sh85006090 · GND ( DE ) 4139899-3 · BNF ( FR ) cb11948199s (data) · NDL ( EN , JA ) 00567879 |
|---|