Neoplasmele colului uterin
| Cancerul colului uterin | |
|---|---|
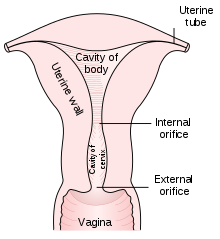
 Localizarea colului uterin și exemple de epiteliu cervical normal și anormal. | |
| Tip | Malign |
| Celula de origine | Epiteliu Celulele APUD |
| Factori de risc | |
| Incidenţă | 2,4 / 100 000 |
| Vârsta medie la diagnostic | 75+ ani, datorită fazei mari de latență a tumorii |
| Raportul M: F | 0: 1 |
| Clasificare și resurse externe | |
| ICD - 9 -CM | ( RO ) 180 |
| ICD - 10 | ( RO ) C53 - |
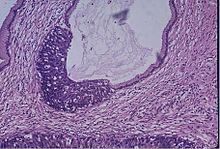
 Prepararea unui carcinom cu celule scuamoase al colului uterin obținut prin frotiu Papanicolau. Țesutul este compus din celule scuamoase și caracteristicile mucoasei cervicale normale nu mai sunt prezente. | |
Cancerul colului uterin (cancer de col uterin sau cancer de col uterin) este o boală care afectează partea inferioară și cea mai îngustă a uterului : gâtul sau colul uterin . [1] Este cauzată de o masă de celule anormale care a dobândit în timp (sau capătă, în funcție de etapă) capacitatea de a invada și coloniza alte regiuni ale corpului uman.
Este unul dintre cele mai studiate tipuri de cancer din ultima perioadă; o etapă importantă este cazul pacientei Henrietta Lacks care a permis cercetătorilor în cancer să obțină celule ideale pentru a crește și a studia în laborator: celulele HeLa . [2]
Histopatologie
Schița anatomiei normale
Colul uterin reprezintă treimea inferioară a uterului . A fost numit în acest fel , din cauza formei sale aproximativ cilindrică (etimologia cuvântului derivă din „cervicis“ latine, referindu - se la cefei : de exemplu , de col uterin vertebre , uterin colului uterin , colului uterin vezicii urinare , etc. [3] ). La fel ca majoritatea viscerelor goale, este căptușită cu o membrană mucoasă .
Mucoasa colului uterin este un țesut supus continuu reînnoirii celulare (ciclul colului uterin, dependent de hormoni) și la insulte de origine exogenă. Este ușor de înțeles de ce acest ultim aspect are o importanță fundamentală în patogeneza neoplaziei cervicale: epiteliul cervical - fiind continuu cu cel al vaginului - este supus interacțiunii indirecte cu mediul, deci și cu potențiali agenți patogeni.
În mod specific, canalul cervical este „descompozabil” - procedând de la uter spre exterior - din următoarele regiuni:
- Porțiunea „ supravaginală ” a colului uterin sau a endocervixului : continuă superior cu cele două treimi restante ale uterului (numite „corp” și „fund”). La rândul său, acesta poate fi împărțit în:
- Istmul uterului (din pasajul Gr. Isthmós );
- Ostium uterin intern histologic (din latinescul ostium „deschidere, ușă”);
- Canal cervical, căptușit cu membrană mucoasă similară cu cea uterină (epiteliu și țesut conjunctiv subiacent).
- Porțiunea " vaginală " a colului uterin sau exocervix : se deschide în cavitatea vaginală, ieșind în interiorul acesteia. Poate fi împărțit în:
- Ostium uterin extern (histologic):
- Zona de tranziție, unde are loc trecerea de la membrana mucoasă la epiteliul multistrat neceratinizat.
- Cheag de col uterin. [4]
Subtipuri de neoplazie cervicală
Neoplasmele cervicale pot afecta atât mucoasa endocervicală și de tranziție, cât și mucoasa exocervicală.
În funcție de celula care a dat naștere neoplasmului (cu alte cuvinte, tumora primară) vorbim despre carcinom (căptușeală celulară epitelială), adenocarcinom (celulă epitelială a unui adenomer) sau forme intermediare (de exemplu, endometrioid dacă are caracteristici tipice de endometrul, adenosquamous dacă derivă atât din porțiunea epitelială adenomericha, cât și a mucoasei scuamoase etc.). [5]
| Nume | Porțiune a colului uterin afectat | Celula de origine | Frecvență | Imagini | Sursă |
|---|---|---|---|---|---|
| Carcinom cu celule scuamoase (epidermoid) | Epiteliu stratificat scuamos neceratinizat (dell'esocerviciu al membranei mucoase sau al zonei de tranziție). | Acoperirea celulei epiteliale | 80% | [5] | |
| Adenocarcinom | Epiteliul batiprismatic simplu al unui adenomer (al membranei mucoase a endocervixului sau a zonei de tranziție) | Celula epitelială a unui adenomer al unei glande | 15% | [5] | |
| Adenocarcinom endometrioid | Epiteliul batiprismatic simplu al unei glande sau al unei zone normale (a membranei mucoase a endocervixului) | Celula epitelială a unei glande | ND | [5] | |
| Adenocarcinom cu celule clare | Epiteliul batiprismatic simplu al unei glande (al membranei mucoase a exocervixului sau a zonei de tranziție). | Celula epitelială clară, deoarece este bogată în glicogen (caracteristică secretării celulelor epiteliale) | ND | [5] | |
| Carcinomul adenoschamos | Epiteliul batiprismatic simplu al unui adenomer (al membranei mucoase a endocervixului sau a zonei de tranziție) | Celula epitelială (fie cu adenomer și / sau caracteristici simple de acoperire) | ND | [5] | |
| Carcinom adenoid bazocelular | Epiteliul batiprismatic simplu al unei glande sau al unei zone normale (a membranei mucoase a endocervixului) | Celula epitelială bazală care este aranjată într-o manieră asemănătoare adenomerului. | ND | ND | |
| Carcinomul adenoid chistic | Epiteliul batiprismatic simplu al unui adenomer (al membranei mucoase a endocervixului sau a zonei de tranziție) | Celula epitelială care se aranjează cu alte celule maligne pentru a forma tubuli umpluți cu material PAS-pozitiv | ND | [5] | |
| Carcinom cu celule mici | ND | Celule epiteliale nediferențiate: sunt mici datorită indicelui mitotic ridicat și diferențierii slabe | ND | ND | |
| Carcinoid (neuroendocrin) | ND | Celula sistemului neuroendocrin difuz | ND | ND | |
| Carcinom nediferențiat | ND | Celula nediferențiată | ND | ND |
Etiopatogenie
Carcinom scuamos
Apariția neoplaziei cu celule scuamoase a fost corelată statistic cu co-infecția cu virusul papiloma uman (HPV). Oncogenitatea HPV a fost descoperită în anii 1980 și odată cu avansarea tehnicilor de laborator a fost posibilă clasificarea diferitelor tulpini în funcție de potențialul lor oncogen. În general, se disting următoarele: [6]
- Tulpini HPV cu potențial oncogen redus;
- Tulpini de HPV cu potențial oncogen ridicat.
Acestea, în timpul fazei de infecție, ajung la stratul bazal al epiteliului mucoasei, traversând rupturi intercelulare tranzitorii (datorate, de exemplu, procesului de citomorfoză sau ciclului colului uterin). În alte cazuri, pot coloniza joncțiunea celulelor scuamoase dacă există metaplazie.
Oncogenitatea tulpinilor HPV se corelează cu prezența proteinelor virale E6 și E7, care interferează cu supresorii tumorali ai proteinelor. Acestea permit, în situații normale, o rotație celulară corectă și o dimensiune adecvată a citotipurilor epiteliale. Infecția cu HPV poate apărea în două moduri principale:
- Infecția stratului bazal (unde este prezentă nișa de celule stem). Aici genomul virusului este prezent sub formă stabilă de plasmidă multicopie. Cu alte cuvinte: genomul viral nu se integrează în celulele celulare în procesul de replicare, ci rămâne între o generație și următoarea, favorizând astfel permanența agentului patogen;
- Infecția stratului parabazal și a altor straturi exterioare (de exemplu granulare). Aici genomul virusului se integrează în celulele celulare somatice; acest eveniment inițiază formarea proteinelor tipice infecțiilor tardive (de exemplu, proteine capsidale, sinteza genomului viral, asamblarea virionilor).
Deși infecția este suportată de celulele bazale (prin inserția genomului HPV cu cel autozomal al gazdei), replicarea are loc în interiorul celulelor stratului exterior (de exemplu, în procesul descuamării). În situații normale. aceste celule se află încă în stadiul G1 al ciclului celular, dar în caz de infecție cu HPV încep să se înmulțească din nou, intrând în faze succesive S. Acest lucru se datorează proteinei E7, care se leagă de oncosupresorul Rb (hiperfosforilat) și promovează degradarea asociată proteazomului.
De asemenea, E7 se leagă de p21 și 17 (doi inhibitori puternici ai kinazelor dependente de ciclină), inactivându-le. [7]
Epidemiologie
Începând din 2017, cancerul de col uterin este al doilea tip de cancer cel mai frecvent raportat la femeile din întreaga lume. [8] În primul rând există cel al sânului.
În 2002, aproape 500.000 de cazuri ale acestei tumori au fost înregistrate la nivel mondial; în Europa, cele mai afectate țări au fost Belarus , Bulgaria și Ungaria .
Cancerul colului uterin are o incidență mică asupra neoplasmelor la femeile din lumea occidentală, în timp ce este mult mai răspândit în lumea mai puțin industrializată, din cauza condițiilor igienice precare. Numărul acestor tumori crește odată cu înaintarea în vârstă . Poate apărea la orice vârstă, deși cea mai mare incidență apare în jur de 40-45 de ani.
Factori de risc
Papilomavirusul uman (HPV) este agentul cauzator al cancerului de col uterin. Prezența multor parteneri sexuali și un număr mare de sarcini finalizate sunt, de asemenea, factori de risc . Infecțiile anterioare genitale Chlamydial sunt, de asemenea, un factor predispozant pentru această patologie.
Printre diferitele condiții modificabile care pot afecta nașterea acestor neoplasme găsim fumatul .
Prevenirea
Este recomandabil să efectuați un screening oncologic la vârsta de douăzeci de ani și să îl repetați ciclic.
Simptomatologie
Inițial clinica este tăcută.
Printre simptomele și semnele clinice ale acestor tumori, cea mai frecventă este menometroragia , iar apoi găsim durere , dismenoree , hematurie , strangurie , incontinență, în timp ce pentru dezvoltarea metastazelor, dispneea și hepatomegalia se găsesc la oameni.
În etapele mai avansate simptomele se modifică în funcție de organele implicate: se pot observa tenesme rectale sau proctoragii .
Punerea în scenă
Începând cu 2018, au fost adoptate două tipuri de clasificare:
- TNM clasic, care se bazează pe definirea parametrilor anatomici și clinici prin sistemul TNM;
- FIGO, definit de asocierea omonimă internațională de ginecologie și obstetrică.
Stadiul FIGO
FIGO clasifică stadializarea clinică a diferitelor tipuri de cancer de col uterin luând în considerare trei factori: dimensiunea tumorii, implicarea ganglionilor limfatici locoregionali și prezența metastazelor la distanță.
În funcție de stadiul în care ne putem confrunta cu: boală limitată (0e IA); extensie locoregională (IB-IVA); forma metastatică (IVB). Etapele posibile sunt:
Stadializarea TNM
Începând din 2018, AJCC a remodelat etapizarea în așa fel încât să fie conformă cu cea introdusă de FIGO. Datele sunt rezumate în următorul tabel:
| TNM | FIGO (Stadionul corespunzător) | Descriere | Sursă |
|---|---|---|---|
Parametrii T:
|
|
| [9] |
Parametrii N:
|
|
| |
M parametri:
|
|
|
Diagnostic
În ceea ce privește examinările, tomografia axială computerizată, mai frecvent numită scanare CT, este cea mai utilizată pentru a înțelege amploarea bolii . Examenul ginecologic sub sedative este în schimb util atât pentru a înțelege stadializarea tumorii
Alte examene sunt:
- Urografie
- Limfangiografia numită și limfografie
- Scanarea osului
- Tomografie cu emisie de pozitroni
- Pielografia trebuie efectuată intravenos
- Colposcopie cu biopsie
- Rectoscopie
Tratamentul și terapia în etape
Tratamentele variază în funcție de caracteristicile tumorii. În general, diferitele carcinoame sunt vindecate prin conizare ; dacă leziunea este în prima etapă, se efectuează histerectomie radicală. Asociate cu terapiile chirurgicale sunt radioterapia și chimioterapia .
Există mai multe indicații pentru radioterapie :
- exclusiv (pentru etapele inițiale ca alternativă la intervenția chirurgicală; la alegere în forme avansate local);
- preoperator (brahiterapie sau radioterapie externă concomitentă cu chimioterapie, urmată de histerectomie extrafascială);
- postoperator (în prezența unor factori prognostici nefavorabili precum stadiul patologic pT2, volumul neoplazic, ganglionii limfatici pozitivi, invazia stromei cervicale> 50%, lipsa radicalității oncologice, intervenția inadecvată, marginile afectate <5mm).
Astăzi, tratamentele de radioterapie sunt standardizate și reprezintă rezultatul experienței a numeroase studii clinice. Pentru tratamentul neoplasmelor ginecologice, pot fi utilizate două tipuri diferite de tratament cu radioterapie, utilizate individual sau în combinație: radioterapie externă și brahiterapie .
Mai jos sunt principalele terapii chirurgicale practicate în Italia și care sunt descrise pe deplin în Ghidurile din 2017 ale AIOM (Asociația Italiană de Oncologie Medicală). [10]
0. Tumori preinvazive
Terapia cu leziuni preinvazive constă în excizia țesutului, de exemplu cu tehnica de conizare cervicală. În general, este preferată o abordare conservatoare, care vizează îndepărtarea doar a porțiunii de țesut metaplastic și a unei mici margini de țesut sănătos. Marginile de excizie sunt definite în raport cu vârsta și dorința reproductivă.
În orice caz, tratamentul trebuie să garanteze formarea unei noi joncțiuni scuamo-celulare, care va fi ulterior monitorizată (urmărire cito-colposcopică).
Conizație
Conizația cervicală constă în luarea unui „nucleu” de țesut mucos. Conizația cervicală poate fi efectuată cu:
- lama rece
- bucla diatermică
- laser
- ac de frecvență radio
În cazul femeilor însărcinate, alegerea conizării trebuie justificată de alți factori de prognostic
Histerectomie
Histerectomia este recomandată în cazul femeilor care au trecut deja de ciclul reproductiv.
1. Tumori invazive precoce
Tumorile invazive precoce sunt definite ca leziuni neoplazice limitate la grosimea colului uterin. Prin urmare, liniile directoare AIOM se aplică carcinoamelor scuamoase în etapele:
- IA1 (carcinom "microinvaziv");
- IA2 (carcinom "microinvaziv");
- IB1 (carcinom "vizibil clinic", diametru ≤4 cm);
- IIA (carcinom "vizibil clinic").
Terapiile chirurgicale furnizate în Italia sunt numeroase și variază în funcție de caracteristicile individuale ale pacientului. În general, se are în vedere o abordare conservatoare (similară terapiilor anterioare: conizație și trahelectomie) sau o abordare de tip demolitiv. Cu siguranță, tehnicile mai invazive sunt:
- histerectomie radicală, clasică și modificată;
- limfadenectomie pelviană;
- demolarea eviscerării pelvine.
În cazul leziunii scuamoase din stadiul A1 fără invazia limfaticelor / vaselor de sânge / spațiilor topologice limfovasculare, poate fi sugerată conizarea sau histerectomia extrafascială.
2. Tumori invazive localizate
Acestea includ carcinoame ale colului uterin în următoarele etape:
- IB1
- IIA1
Abordările preconizate în Italia sunt în esență:
- de natură chirurgicală (histeroanexectomie radicală cu limfadenectomie sistemică pelviană)
- radioterapie (radioterapie exclusivă)
Tratamentul exclusiv cu radioterapie trebuie combinat cu brahiterapia endocavitară cervicovaginală și radioterapia cu fascicul extern.
3. Tumori avansate local
3.1 Radioterapie cu fascicul extern
Radioterapia cu fascicul extern constă în furnizarea de radiații ionizante de mare energie în regiunea pelviană care conține uterul și alte structuri (colul uterin, endometru etc.) care trebuie tratate pentru că sunt bolnave sau pentru a preveni îmbolnăvirea lor după un timp. În unele cazuri, câmpul de tratament poate include și regiunea abdominală centrală superioară pentru sterilizarea ganglionilor limfatici care sunt localizați și acolo.
Înainte de a începe ședințele de radioterapie, pacientul trebuie să efectueze o scanare CT de simulare: această procedură constă în reproducerea pe patul CT a poziției pe care pacientul o va menține în toate sesiunile de tratament, o scanare CT a zonei în care va fi efectuată este a efectuat terapie și pe aceste imagini radioterapeuții și fizicienii din sănătate vor lucra pentru a pregăti planul de tratament.
Medicul va desena toate contururile organelor cu risc (rect, vezică, intestin subțire) și ale țintei de radioterapie, adică PTV pelvian (faza de conturare). Ulterior, pe aceste imagini fizicienii din sănătate se vor ocupa de dozele care trebuie administrate și de limitele care trebuie respectate pentru organele sănătoase (faza de planificare). Dozele pe PTV pelvian vor fi de 45-50Gy (supradozaj de 10-15Gy), cu o fracționare convențională de 1,8-2Gy (este important ca tratamentul să fie încheiat astfel încât să se atingă ținta doza corectă calculată de fizician și aprobat medicului).
Tratamentul va dura aproximativ o lună (tipul și durata tratamentului variază în funcție de protocolul utilizat de medic, de mărimea și localizarea bolii).
Înainte de fiecare ședință de radioterapie, este important să respectați câteva reguli: să aveți ultima parte a intestinului fără fecale (urmați o dietă corectă, beți cel puțin 1,5 l de apă pe zi, dacă este necesar, folosiți supozitoare sau clisme cu glicerină, dar este important nu luați laxative înainte de a vorbi cu radioterapeutul); au vezica plina.
Deoarece radioterapia este o disciplină în continuă evoluție, grație dezvoltării unor tehnologii din ce în ce mai avansate, există astăzi posibilitatea de a folosi echipamente de înaltă precizie care vă permit să produceți așa-numitele tratamente de „intensitate modulată”: acestea vă permit să administrați mai mult și mai bine dozele adaptate la conformația geometrică a bolii și dozele mai mici la structurile sănătoase care o înconjoară, minimizând astfel efectele secundare, în special la nivelurile intestinale, rectale, renale și ale vezicii urinare (tehnici 3DCRT și IMRT).
În funcție de sensibilitatea la tratament și posibila asociere cu alte terapii, efectele secundare pot fi mai mult sau mai puțin puternice. Debutul și severitatea efectelor nedorite variază de la individ la individ, de la doza globală și de la locul de iradiere.
Efectele secundare, în majoritatea cazurilor, sunt ușoare și se rezolvă în câteva zile sau săptămâni de la sfârșitul tratamentului, mult mai rar după luni.
Puteți găsi: tulburări intestinale, cum ar fi enterita și proctita; tulburări hemoroidale; dureri de crampe la nivelul abdomenului, balonare abdominală și balonare; modificări ale stupului, cum ar fi diareea; întărirea țesuturilor iradiate (fibroză), astenie, emeză, toxicitate a măduvei osoase și scăderea numărului de celule sanguine; vaginită, cistouretrită, trebuie să urineze mai des, disconfort și senzație de arsură la urinare.
Cele mai multe reacții adverse pot fi tratate cu ușurință cu comprimate și ar trebui să dispară treptat odată cu finalizarea tratamentului.
4. Terapia recăderii
Frecvența recidivelor este strâns legată de: [10]
- stadiul cancerului la diagnostic:
- locul debutului recidivei;
- DFI (Interval fără boli);
- abordare efectuată pe prima linie.
Cea mai mare incidență a recidivelor, în mod indicativ, se înregistrează la 18-24 de luni după diagnostic (și nu după terapie, de exemplu histerectomie).
5. Urmărire
Având în vedere că 75% din recidive apar în decurs de 2 ani de tratament, vizitele de urmărire ar trebui să fie mai frecvente în această perioadă. O examinare fizică a pacientului trebuie efectuată la fiecare 3-4 luni, cu evaluarea durerii , sângerărilor vaginale, scăderii în greutate, a funcției intestinului și a vezicii urinare, a limfadenopatiei inghinale și supraclaviculare . Instrumentele sunt reprezentate de un examen ginecologic / rectovaginal pentru a evalua moliciunea vaginală, parametrială , orice masă pelviană; Papanicolau ; markeri tumorali (CEA, CA125, SCC). De la 3 la 5 ani, intervalul de supraveghere poate fi prelungit la 6 luni cu evaluarea anuală a radiografiei toracice și a CT-ului abdominal-pelvian periodic în bolile avansate.
Brahiterapie
Brahiterapia este o metodă de tratament care se bazează pe utilizarea surselor radioactive sigilate introduse în țesuturi sau cavități anatomice în contact direct cu țesuturile care urmează a fi tratate (neoplasm sau pat chirurgical), permițând iradierea selectivă cu doze mari și reducând toxicitatea pentru vecinii sănătoși șervețele.
Brahiterapia clasică este indicată în tratamentul tumorilor accesibile din punct de vedere anatomic, de volum limitat și bine definit, poate fi utilizată singură sau în asociere cu radioterapie transcutanată (radioterapie cu fascicul extern) și chirurgie. Există mai multe tehnici de brahiterapie:
- interstițială, direct în contextul patului tumoral / chirurgical sau al țesuturilor învecinate;
- endocavitar, în interiorul cavităților anatomice naturale;
- endoluminale, transportate prin intermediul unor catetere speciale ale lumenului organelor goale;
- anticorpi monoclonali metabolici, marcați.
Pentru tratamentul exclusiv al neoplasmelor cervicale, se utilizează în principal brahiterapia endocavitară, cu utilizarea unei sonde endocervicale și colpostate în fornixurile vaginale; poate fi integrat și cu modalitatea interstițială în caz de boală reziduală semnificativă.
Tratamentul se efectuează cu tehnica de încărcare la distanță, adică prin introducerea de aplicatoare în contact cu colul uterin și introducerea ulterioară a particulelor încărcate cu Iridium192; poate fi practicat cu metode de intensitate mică a dozei (LDR) sau de doză pulsată (PDR) sau de intensitate mare a dozei (HDR).
Tehnica HDR este cea mai utilizată metodă în prezent și se administrează cu doze de 30Gy în fracțiuni de 6Gy sau 28Gy în fracțiuni de 7Gy; aceste doze sunt echivalente ca efect biologic cu aproximativ 40Gy de brahiterapie LDR.
Doza totală, luând în considerare orice tratament cu radioterapie cu fascicul extern, este foarte mare: 80Gy pentru neoplasmele IB1-IIA1 și 90-95Gy pentru neoplasmele mai mari.
Tratamentul durează în total 7-8 săptămâni.
Nu se justifică niciodată înlocuirea brahiterapiei cu radioterapie cu fascicul extern; brahiterapia este mai bună decât IMRT atât în ceea ce privește doza țintă, cât și doza critică de organ.
Planul de tratament este elaborat de un software 3D, de obicei pe imagini CT (imagini MR mai bune) care permite analiza histogramelor doză-volum și optimizarea consecventă a dozelor.
Calculul dozimetric presupune reconstrucția geometrică a poziției surselor în cavitatea uterină. Următoarele puncte trebuie definite conform raportului ICRU nr. 38:
- punctul A: acest punct este situat ideal la 2 cm deasupra și la 2 cm lateral orificiu al canalului cervical;
- punctul B: acest punct este situat ideal la 2 cm deasupra și la 5 cm de partea orificiului canalului cervical (proiecția punctului A pe peretele pelvian).
Avantajele tratamentului intracavitar de brahiterapie:
- conformația vaginului și a cavității uterine se pretează la plasarea preparatelor radioactive;
- structurile direct în contact cu preparatele radioactive (colul uterin, vagin) au toleranță la doze mari de radioterapie;
- scăderea rapidă a dozei permite protejarea organelor cu risc (rect, vezică).
Dezavantaje ale tratamentului de brahiterapie intracavitar:
- scăderea rapidă a dozei nu permite administrarea dozelor prescrise în zone mai distale;
- anatomia locală este adesea distorsionată de tumoră și nu permite întotdeauna poziționarea optimă a preparatelor radioactive.
Prognoză
Prognosticul este pozitiv pentru stadiul I. În orice caz, există o probabilitate de supraviețuire de 5% la 10 ani de la diagnosticul pentru stadiul IV. În cursul bolii, poate apărea insuficiență renală cu uremie. Alte complicații includ sângerări abundente și insuficiență respiratorie datorată afectării metastatice a plămânilor.
Notă
- ^ (EN) Tratamentul cancerului de col uterin , Institutul Național al Cancerului pe. Adus la 15 octombrie 2017.
- ^ (EN) Charles E. Carraher Jr., Carraher's Polymer Chemistry, Ediția a IX-a , CRC Press, 5 septembrie 2013, ISBN 9781466552036 . Adus la 15 octombrie 2017.
- ^ cervix în Enciclopedia Treccani , pe www.treccani.it . Adus la 15 octombrie 2017.
- ^ ( EN ) TAa09 , pe www.unifr.ch . Adus la 16 octombrie 2017 .
- ^ a b c d e f g AJCC- Manual de clasificare a cancerului , ediția a VIII-a, Springer, p. 654.
- ^ Robbins & Cotran Pathologic Basis of Disease, 9e , Elsevier, p. 1002.
- ^ Gallo ,, Anatomie patologică sistematică, Vol 2 , UTET, p. 968.
- ^ AIOM, Numere de cancer în Italia 2017 , editorul gândirii științifice (arhivat din arhiva originală ) .
- ^ AJCC Cancer Staging Manual, 8th , p. 653.
- ^ a b AIOM, Ghid pentru cancerul uterin : endometru și col uterin ( PDF ) [ link rupt ] , 2017.
Bibliografie
- Gianni Bonadonna, Gioacchino Robustelli Della Cuna, Pinuccia Valgussa, Medicina oncologic (ediția a 8 -a ), Milano, Elsevier Masson, 2007, ISBN 978-88-214-2814-2 .
- Joseph C. Sengen, Concise Dictionary of Modern Medicine , New York, McGraw-Hill, ISBN 978-88-386-3917-3 .
- Harrison, Principi di Medicina Interna (il manuale - 16ª edizione) , New York - Milano, McGraw-Hill, 2006, ISBN 88-386-2459-3 .
- Angelo Raffaele Bianco, Manuale di Oncologia clinica , MilanoNew York, McGraw-Hill, 2007, ISBN 978-88-386-2395-0 .
- T. Thigpen, Vance R., T Khansur, Carcinoma of the uterine cervix:current status and future direction , Milano, 1994, ISBN.
Voci correlate
Altri progetti
-
 Wikimedia Commons contiene immagini o altri file su neoplasie della cervice uterina
Wikimedia Commons contiene immagini o altri file su neoplasie della cervice uterina
Collegamenti esterni
- ( EN ) Neoplasie della cervice uterina , su Enciclopedia Britannica , Encyclopædia Britannica, Inc.
| Classificazione e risorse esterne ( EN ) | ICD-9-CM : 180.9 e 180 ; ICD-10-CM : C53.9 e C53 ; OMIM : 603956 ; DiseasesDB : 2278 ; MedlinePlus : 000893 ; eMedicine : 253513 e 402329 ; |
| Controllo di autorità | LCCN ( EN ) sh85022186 · GND ( DE ) 4131512-1 · NDL ( EN , JA ) 01171451 |
|---|