Encefalopatie hepatica
| Encefalopatie hepatica | |
|---|---|
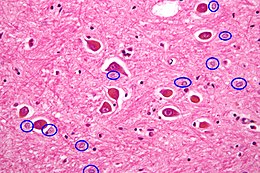
| Fotomicrografie a astrocitelor Alzheimer de tip II , un tip de celule patologice ale cortexului cerebral , întâlnite în encefalopatia hepatică și în boala Wilson ; nu sunt celule asociate bolii Alzheimer . | |
| Specialitate | gastroenterologie , hepatologie , boli infecțioase și medicină de urgență |
| Etiologie | ciroză hepatică , otrăvire , hepatită B și insuficiență hepatică fulminantă |
| Clasificare și resurse externe (EN) | |
| Plasă | D006501 |
| MedlinePlus | 000302 |
| eMedicină | 186101 și 182208 |
| Sinonime | |
| comă hepatică coma hepaticum | |
Encefalopatia hepatică (cunoscută și sub denumirea de encefalopatie portosistemică ) în medicină înseamnă apariția unei stări de confuzie mentală sau a unui nivel modificat de conștiință sau comă , din cauza insuficienței hepatice . În stadii avansate se numește coma hepatică sau coma hepaticum și poate duce la moartea pacientului afectat. [1]
Această afecțiune se găsește în cazurile de insuficiență hepatică, când ficatul nu mai este capabil să elimine în mod eficient substanțele toxice care se acumulează în sânge . Episoadele de encefalopatie hepatică apar adesea ca urmare a unei patologii intercurente, cum ar fi infecții , constipație , hemoragie gastro-intestinală , dezechilibru electrolitic . Se găsește adesea la pacienții supuși unei proceduri de șunt portosistemice intrahepatice transjugulare . Diagnosticul afecțiunii se face de obicei în urma observării simptomelor , cu excluderea unei explicații alternative ; testele de sânge (în special nivelurile de amoniac ) sau imagistica biomedicală a creierului pot ajuta la formularea acestuia. [1] [2]
Encefalopatia hepatică este o situație reversibilă dacă este tratată corespunzător. Tratamentul se bazează pe suprimarea producției de substanțe toxice în intestin , cel mai frecvent datorită utilizării laxativului lactulozic sau cu antibiotice neabsorbabile. În plus, gestionarea condițiilor de bază poate îmbunătăți simptomele.
În cazuri speciale, cum ar fi insuficiența hepatică acută , debutul encefalopatiei poate indica necesitatea unui transplant de ficat . [1] [3]
Note istorice și epidemiologie
La persoanele cu ciroză , riscul de a dezvolta encefalopatie hepatică este de 20% pe an și, la un moment dat, aproximativ 30-45% dintre persoanele cu ciroză prezintă semne de encefalopatie evidentă. Prevalența encefalopatiei hepatice minime detectabile la testarea neuropsihologică formală este de 60-80%, ceea ce crește probabilitatea de a dezvolta encefalopatie evidentă în viitor. [4]
Apariția tulburărilor de comportament la persoanele cu icter a fost descrisă în antichitate de Hipocrate din Kos (aprox. 460-370 î.Hr.), [5] [6] Celsus și Galen (din secolele I și , respectiv, al treilea ), de asemenea, au recunoscut această corelație. Multe descrieri moderne ale legăturii dintre bolile hepatice și simptomele neuropsihiatrice au fost făcute în secolele XVIII și XIX . De exemplu, Giovanni Battista Morgagni (1682-1771) a demonstrat, în 1761, că este o condiție progresivă. [6]
În 1950, mai multe cercetări au enumerat numeroasele anomalii raportate anterior și au confirmat teoria că afectarea metabolică este mecanismul declanșator al encefalopatiei hepatice și că compușii bogați în azot provin din intestin . [5] [7] Multe dintre aceste studii au fost făcute de profesorul Sheila Sherlock (1918-2001), apoi dezvoltat de Royal Postgraduate Medical School din Londra și mai târziu de Royal Free Hospital . Același grup a studiat epuizarea proteinelor și neomicina . [6] [8]
Clasificarea West Haven a fost formulată de profesorul Harold Conn și colegii de la Universitatea Yale, în timp ce investiga eficacitatea terapeutică a lactulozei . [9] [10]
Etiologie
Se știe că cauza directă a encefalopatiei hepatice este prezența excesivă în sânge a substanțelor toxice, în special a amoniacului produs de degradarea aminoacizilor , datorită incapacității ficatului de a le face inofensive, așa cum se întâmplă în condiții normale. Această situație apare foarte des pentru mai multe condiții de bază. Într-un procent mic din cazuri, encefalopatia este cauzată direct de insuficiența hepatică ; acest lucru apare mai des în cazurile de insuficiență hepatică acută . Cu toate acestea, mai ales în cazul bolilor hepatice cronice, encefalopatia hepatică se datorează sau este agravată de o cauză suplimentară, a cărei identificare poate fi importantă în tratarea eficientă a episodului. [1]
| Natura cauzei | Cauza [1] [2] [11] |
|---|---|
| Excesiv cantitatea de azot |
|
| Tulburări metabolice sau dezechilibre electrolitice |
|
| Droguri e medicamente |
|
| Infecții | |
| Alte |
|
Encefalopatia hepatică poate apărea și după crearea unui șunt portosistemic intrahepatic transjugular (TIPSS), care se efectuează în tratamentul ascitei refractare, sângerarea de la varicele esofagiene și sindromul hepato-renal . [12] [13] Encefalopatia legată de TIPSS apare în aproximativ 30% din cazuri, cu riscul de a fi mai frecventă la subiecții cu episoade anterioare de encefalopatie, vârstă mai înaintată, sex feminin și boli hepatice din cauza diferitelor cauze din alcool. [11]
Patogenie

Există diverse explicații pentru care un șunt portosistemic sau o disfuncție hepatică pot provoca encefalopatie.
La subiecții sănătoși, compușii care conțin azot , generați de microbiota umană în intestin , sunt transportați din vena portă în ficat , unde 80-90% este metabolizat prin ciclul ureei și / sau excretat imediat. Acest proces apare redus în toate subtipurile de encefalopatie hepatică, fie pentru că hepatocite (ficat celule ) sunt în imposibilitatea de a metaboliza produse reziduale sau pentru că sângele venos portal șuntează ficat prin circulatie colaterale sau prin crearea chirurgie a unui șunt . Produsele reziduale cu azot se acumulează în circulația sistemică (de unde și termenul mai vechi de „encefalopatie porto-sistemică”). [14]
Cel mai important deșeu este amoniacul (NH 3 ). Această mică moleculă traversează bariera hematoencefalică și este absorbită și metabolizată de astrocite , un tip de celulă care se găsește în creier și care reprezintă 30% din cortexul cerebral . Astrocitele folosesc amoniac atunci când sintetizează glutamină din glutamat . Nivelurile crescute de glutamină duc la o creștere a presiunii osmotice în astrocitele umflate. Există, de asemenea, o activitate crescută a sistemului acidului γ-aminobutiric (GABA), iar aportul de energie către alte celule ale creierului este redus. Acest lucru poate fi considerat ca un exemplu de edem cerebral „ citotoxic ”. [14]
În ciuda numeroaselor studii care demonstrează rolul central al amoniacului, nivelurile sale nu sunt întotdeauna corelate cu severitatea encefalopatiei. Se crede că persoanele cu cele mai severe simptome au absorbit deja o mulțime de amoniac în creier și astfel nivelurile sale serice par relativ scăzute. [1] [2] Alte produse reziduale implicate în encefalopatia hepatică includ mercaptanii , acizii grași cu lanț scurt și fenolul . [2]
Numeroase alte anomalii au fost descrise în encefalopatia hepatică, deși contribuția lor relativă la starea bolii este incertă. Compuși similari benzodiazepinelor au fost găsiți la niveluri mai ridicate, precum și anomalii în sistemul de neurotransmisie GABA. A fost descris un dezechilibru între aminoacizi aromatici ( fenilalanină , triptofan și tirozină ) și aminoacizi cu lanț ramificat ( leucină , izoleucină și valină ) și acest lucru ar duce la generarea de neurotransmițători falși (cum ar fi octopamina și feniletanolamina ). De asemenea, a fost raportată o dereglare a sistemului serotoninei . O scădere a zincului și a acumulării de mangan pot juca, de asemenea, un rol cauzal. [1] [2]
Prezența inflamației în orice parte a corpului poate agrava encefalopatia prin acțiunea citokinelor bacteriene și a lipopolizaharidelor asupra astrocitelor. [11]
Anatomie patologică
Encefalopatia hepatică se caracterizează prin dovezi anatomo-patologice rare care, totuși, pot întări diagnosticul. Cu toate acestea, în cazul evenimentelor acute, există un edem semnificativ la nivelul creierului, adesea absent în cazuri mai ușoare sau cronice. Examinările histologice au relevat unele modificări, oricât de nespecifice , ale neuronilor și ale celulelor gliale (atât astrocite, cât și microglia ). [15] Caracteristica cea mai frecvent întâlnită este prezența în cortexul cerebral a astrocitelor Alzheimer de tip II , un tip de celulă patologică. [16] [17]
Clasificări
Criteriile West Haven
Evaluarea severității encefalopatiei se bazează pe criteriile West Haven , care formulează o clasificare semicantitativă a stării mentale, referindu-se la nivelul de autonomie scăzută, modificările stării de conștiință, funcțiile intelectuale, comportamentul și dependența de terapie . [1] [9] [18]
- Gradul 1: pierderea minimă a conștientizării; euforie sau anxietate; scăderea gradului de atenție; capacitatea scăzută de a face calcule matematice simple. 67% dintre pacienții cirotici pot avea „encefalopatie hepatică minimă”. [19]
- Gradul 2: letargie sau apatie severă; dezorientarea spațială și temporală; alterarea personalității; comportament inadecvat.
- Gradul 3: somnolență sau semi-stupoare , dar totuși receptiv la stimuli verbali; confuzie mentală; comportament bizar.
- Gradul 4: comă , adică eșecul de a răspunde la stimuli verbali și dureroși.
Tipuri

Encefalopatia hepatică se împarte în: [9]
- tip A: apare în timpul insuficienței hepatice acute ; este foarte rapid (ore);
- tip B: poate apărea după o intervenție chirurgicală de inserție de șunt portosistemică ;
- tip C: derivă din ciroza hepatică cronică; este cea mai lentă formă, poate apărea chiar și după zile. Cauzele declanșatoare pot fi diferite: infecții (urinare, pneumonie , peritonită , altele), hemoragii gastrointestinale, hipovolemice, hiponatremie, medicamente psihotrope (de exemplu sedative precum benzodiazepinele ), încărcături de proteine. Dezvoltarea encefalopatiei hepatice la pacienții cu ciroză apare în aproximativ 25% din cazuri la 5 ani.
Encefalopatie hepatică minimă
Stadiul encefalopatiei minime (MHE) este definit ca o encefalopatie care nu duce la o disfuncție cognitivă evidentă clinic, dar poate fi demonstrată cu teste neuropsihologice. [9] [20] S-a demonstrat că encefalopatia minimă degradează calitatea vieții și crește riscul de implicare în accidente de circulație. [4]
Clinica
semne si simptome
Forma mai ușoară a encefalopatiei hepatice este dificil de detectat clinic, dar poate fi demonstrată în testele neuropsihologice. Se manifestă ca uitare, confuzie ușoară și iritabilitate. [21]
Prima etapă a encefalopatiei hepatice este caracterizată de tulburări de ritm circadian cu un model de somn-veghe inversat (dormind ziua și fiind treaz noaptea). A doua fază implică în schimb letargie și schimbări de personalitate. A treia etapă de la confuzia mentală agravată și a patra de la o progresie la comă . [1] Coma și convulsiile sunt cele mai avansate etape. [21]
În etapele intermediare, se observă un tremur caracteristic „flapping” al membrelor ( asterypsis ), acesta dispare în timp ce somnolența se agravează. Există dezorientare și se pot observa amnezii și comportamente dezinhibate. În a treia fază, examenul neurologic poate dezvălui mioclonia și un semn Babinski pozitiv. [1] [22] Cele mai severe forme de encefalopatie hepatică duc la o agravare a nivelului conștiinței, de la letargie la somnolență și, în cele din urmă, la comă. [21]
Encefalopatia apare adesea alături de alte simptome și semne de insuficiență hepatică . Acestea pot include icter (îngălbenirea pielii și a albului ochilor), ascită (acumularea de lichid în cavitatea abdominală ) și edem periferic (umflarea picioarelor datorită acumulării de lichid în piele). Tendonul reflexelor poate fi exagerat și reflexul plantar, într-o formă severă de encefalopatie, poate fi anormal, adică cu o extensie care în loc de scădere ( semn Babinski ). Un miros special ( fetor hepaticus ) poate fi detectabil. [2]
Diagnostic
Deoarece simptomele sale sunt similare cu cele găsite în alte encefalopatii, diagnosticul de encefalopatie hepatică se poate face numai în prezența unei boli hepatice confirmate (tipurile A și C) sau prin prezența unui șunt port sistemic (tip B). Pentru a face distincția, sunt necesare modificări ale testelor funcției hepatice și / sau o ecografie care sugerează prezența bolilor hepatice. De asemenea, în mod ideal, ar fi necesară o biopsie hepatică . [1] [2]
Odată ce celelalte cauze de confuzie și comă au fost excluse, diagnosticul de encefalopatie hepatică este pur clinic: niciun test, de fapt, nu poate confirma sau exclude complet un diagnostic. Nivelurile serice de amoniac apar la 90% dintre pacienți, dar hiperamonemia (niveluri ridicate de amoniac) nu pot fi întotdeauna asociate cu encefalopatia. [1] [2]
Tomografia computerizată a creierului nu prezintă, de obicei, alte anomalii decât encefalopatia de nivel IV, atunci când edemul cerebral poate deveni vizibil. [2]
Alte modalități de neuroimagistică , cum ar fi imagistica prin rezonanță magnetică (RMN), nu sunt considerate utile în prezent (începutul secolului XXI), deși pot prezenta unele anomalii. [9] Electroencefalograma nu prezintă modificări vizibile în faza 0, chiar dacă este prezentă encefalopatie hepatică minimă. În stadiile I, II și III, există unde trifazice în lobii frontali care oscilează la 5 Hz și în stadiul IV nu există activitate de undă delta lentă. [1] Cu toate acestea, modificările găsite în EEG nu sunt suficient de tipice pentru a fi utile în a distinge encefalopatia hepatică de alte afecțiuni similare. [9]
Odată ce diagnosticul de encefalopatie a fost pus, eforturile sunt îndreptate pentru a exclude cauzele care stau la baza. Acest lucru necesită analize de sânge ( uree și electroliți , complet de sânge conta, testele funcționale hepatice), un piept X -ray și urinalysis. [1]
Dacă există ascită , poate fi necesară o paracenteză diagnostic (prelevarea unei probe de lichid printr-un ac) pentru a identifica orice peritonită bacteriană spontană . [1]
Diagnosticul de encefalopatie hepatică minimă necesită efectuarea unor teste neuropsihologice. Cele mai vechi teste sunt „testul de legare a numerelor” (care măsoară cât de repede puteți conecta numerele împrăștiate aleatoriu de la 1-20), [9] „testul desenului bloc” și „simbolul cifrei”. În 2009, un grup de experți a concluzionat că utilizarea unei serii de teste neuropsihologice, care vizează măsurarea mai multor domenii ale funcției cognitive, este, în general, mai fiabilă decât efectuarea testelor individuale, primele având tendința de a fi mai corelate cu starea funcțională. Ambele serii repetabile pentru evaluarea stării neuropsihologice (RBANS), [23] și testul PSE pot fi utilizate în acest scop. [5] [20] Testul PSE, dezvoltat în Germania și acceptat în alte câteva țări europene , include instrumente de evaluare mai vechi, cum ar fi „testul de legare a numărului”. [4] [5] [9] [20]
Diagnostic diferentiat
Există unele patologii care pot fi luate în considerare în diagnosticul diferențial al encefalopatiei hepatice. [24]
Patologiile care imită encefalopatia pot fi meningita , encefalita , encefalopatia Wernicke și boala Wilson . Acestea pot fi suspectate pe bază clinică și confirmate cu examinări instrumentale. [2] [9]
- Encefalopatii metabolice: hipoglicemie , hiponatremie , hipoxie , uremie
- Encefalopatii toxice: alcool , droguri psihotrope , intoxicație cu metale grele
- Leziuni intracraniene: hemoragie cerebrală, infarct cerebral , neoplasme cerebrale , abcese cerebrale , meningită , encefalită , epilepsie
- Tulburări neuropsihiatrice
Simptomele encefalopatiei hepatice pot rezulta și din alte afecțiuni, cum ar fi hemoragia cerebrală și convulsiile . O tomografie computerizată (CT) a creierului poate fi necesară pentru a exclude sângerarea și dacă se suspectează epilepsia, poate fi indicată o electroencefalogramă (EEG). [1]
Tratament
Pacienții cu encefalopatie severă (stadiile 3 și 4) prezintă un risc real de a suferi o obstrucție a căilor respiratorii datorită scăderii reflexelor de protecție, cum ar fi cea legată de vărsături . Acest lucru poate duce la stop respirator. Spitalizarea pacientului într-o secție de spital care poate garanta un nivel ridicat de îngrijire, cum ar fi o unitate de terapie intensivă , este, prin urmare, recomandabilă, iar intubația endotraheală este adesea necesară pentru a evita complicațiile care pun viața în pericol (cum ar fi pneumonia de aspirație sau insuficiența respiratorie ). [2] [3] Amplasarea unui tub nazogastric permite administrarea în siguranță a substanțelor nutritive și a medicamentelor. [1]
Tratamentul encefalopatiei hepatice depinde de cauza suspectată de bază (tip A, B sau C) sau de absența acesteia.
- Dacă encefalopatia se dezvoltă în urma insuficienței hepatice acute (tip A), chiar ușor (gradul 1-2), poate exista o indicație pentru un transplant hepatic și, prin urmare, se recomandă transferul la un centru specializat. [3]
- Encefalopatia hepatică de tip B poate apărea la toți cei care au suferit o procedură de șunt portosistemică intrahepatică transjugulară (TIPS), majoritatea acestor cazuri se rezolvă spontan sau cu tratamentele descrise mai jos, totuși pentru o mică parte a acestora, aproximativ 5%, necesită ocluzie de șunt pentru a rezolva simptomele. [11]
- În cazul encefalopatiei hepatice de tip C, identificarea și tratarea cauzelor alternative sau subiacente sunt esențiale pentru gestionarea inițială. [1] [2] [4] [11] Având în vedere frecvența infecțiilor ca cauză de bază, antibioticele sunt adesea administrate empiric (adică fără a cunoaște exact originea și natura infecției). [1] [11] Odată ce episodul de encefalopatie a fost tratat eficient, poate fi necesară o evaluare a necesității unui transplant de ficat. [4]
Dietă
În mod tradițional, s-a emis ipoteza că un aport excesiv de proteine ar putea duce la o creștere a producției de ion amoniu (provenind din catabolismul aminoacizilor ) care, dacă este concomitent cu un deficit sever al funcției hepatice, poate acumula și agrava encefalopatia . Acest lucru sa dovedit a fi incorect și, într-adevăr, s-a observat că multe persoane cu boli hepatice cronice sunt subnutriți și, prin urmare, au nevoie de o cantitate adecvată de proteine pentru a menține o greutate corporală stabilă. Prin urmare, se recomandă o dietă corectă, atât în ceea ce privește aportul de proteine, cât și cel de calorii . [1] [11]
S-a dovedit că suplimentarea alimentară cu aminoacizi cu lanț ramificat duce la îmbunătățirea cazurilor de encefalopatie și a altor complicații ale cirozei . [1] [11] Unele studii au arătat unele beneficii din administrarea probioticelor . [11]
Tratamente farmacologice
Lactuloza și lactitolul
Lactuloza și lactitolul sunt dizaharide neabsorbite de tractul digestiv . Datorită lor, se crede că poate îmbunătăți producția de amoniac , făcându-l neabsorbabil, transformându-l în amoniu (NH 4 ) și mărind tranzitul conținutului intestinal . Dozele de 15-30 ml se administrează de trei ori pe zi. Rezultatul are ca scop provocarea a 3 până la 5 defecații moi pe zi sau (în unele tratamente) când se atinge un pH sub 6,0. [1] [2] [4] [11]
Lactuloza poate fi administrată și prin clismă , mai ales dacă encefalopatia este severă. [4] Cel mai frecvent se folosesc clisme fosfat . Acest lucru poate ameliora constipația , una dintre consecințele encefalopatiei și poate crește tranzitul intestinal. [1]
Un audit efectuat în 2004 de Cochrane Collaboration a concluzionat că nu există dovezi suficiente pentru a determina dacă lactuloza și lactitolul prezintă un anumit beneficiu pentru ameliorarea encefalopatiei hepatice [25], dar acestea rămân tratamentul de primă linie pentru afecțiunea de tip C. [1] În insuficiența hepatică acută nu este clar dacă administrarea lactulozei are un beneficiu. În plus, acest lucru poate duce la edem și astfel poate interfera cu o posibilă procedură de transplant hepatic. [3]
Antibiotice

În trecut, antibioticele neomicină și metronidazol au fost utilizate ca tratament în cazurile de encefalopatie hepatică. Motivul utilizării lor a fost că amoniacul și alte produse reziduale au fost generate și transformate de bacteriile intestinale și, prin urmare, uciderea acestor bacterii ar reduce producția. Neomicina a fost aleasă datorită absorbției sale intestinale scăzute. Totuși, la fel ca antibioticele asemănătoare aminoglicozidelor , poate provoca pierderea auzului și insuficiență renală dacă este utilizat prea frecvent. Studiile ulterioare au arătat că neomicina a fost absorbită enteral, cu complicațiile rezultate. Metronidazolul, de asemenea, a fost abandonat deoarece utilizarea sa prelungită ar putea provoca neuropatie periferică (leziuni ale nervilor) și multe efecte secundare gastrointestinale. [1]
Un medicament mai sigur și probabil mai eficient este rifaximinul , un antibiotic neresorbabil din clasa rifampicinei . Se crede că acest lucru funcționează într-un mod similar, dar fără complicațiile legate de neomicină și metronidazol. Utilizarea rifaximinului este susținută de dovezi mai bune decât pentru lactuloză. [25] Datorită experienței mai mari cu aceasta din urmă, rifaximinul este utilizat ca tratament de a doua linie, adică dacă lactuloza nu este eficientă sau este slab tolerată și este, de asemenea, mai scumpă decât lactuloza, dar acest lucru poate fi compensat de spitalul de reducere internări datorate encefalopatiei. [4] Când se adaugă la lactuloză, combinația celor două poate fi mai eficientă decât componentele luate separat. [1]
LOLA
Un preparat de L-ornitină și L-aspartat (LOLA) este utilizat pentru a crește producția de uree prin ciclul ureei , o cale metabolică care îndepărtează amoniacul și îl transformă în uree neutră. Poate fi combinat cu lactuloză și / sau rifaximină dacă acestea numai sunt ineficiente în controlul simptomelor. [1]
Prognoză
Odată ce a apărut encefalopatia hepatică, prognosticul este determinat în mare măsură de anumiți markeri, cum ar fi nivelurile de albumină (o proteină produsă de ficat), timpul de protrombină (un test de coagulare a sângelui , care depinde de factorii de coagulare produși în ficat), prezența a ascitei și a nivelului de bilirubină (un produs de descompunere a hemoglobinei , care este conjugată și excretată de ficat). [26] [27]
Insieme alla gravità della encefalopatia, questi marcatori sono stati incorporati nella classificazione di Child-Pugh . Questa punteggio determina la probabilità di sopravvivenza a due anni e può aiutare a prendere una decisione circa la possibilità di proporre un trapianto di fegato. [9]
In caso di insufficienza epatica acuta, lo sviluppo di una grave encefalopatia predice seriamente la mortalità a breve termine, ed è un fattore importante quasi quanto la natura della causa di fondo dell'insufficienza epatica nel determinare la prognosi. Storicamente, i criteri utilizzati per decidere se proporre un trapianto di fegato, come i "criteri di King College", sono di uso limitato e le linee guida recenti scoraggiano un eccessivo affidamento su tali criteri. [27] [28] L'insorgenza di encefalopatia epatica nei pazienti affetti da malattia di Wilson (una patologia ereditaria che comporta l'accumulo di rame ) o da avvelenamento da funghi indica un urgente bisogno di un trapianto di fegato. [3] L'instaurarsi di edema cerebrale porta generalmente alla morte. [1]
Note
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ( EN ) Cash WJ, McConville P, McDermott E, McCormick PA, Callender ME, McDougall NI, Current concepts in the assessment and treatment of hepatic encephalopathy , in QJM , vol. 103, n. 1, gennaio 2010, pp. 9–16, DOI : 10.1093/qjmed/hcp152 , PMID 19903725 .
- ^ a b c d e f g h i j k l m ( EN ) Chung RT, Podolsky DK, Cirrhosis and its complications , in Kasper DL, Braunwald E, Fauci AS, et al. (a cura di), Harrison's Principles of Internal Medicine , 16th, New York, NY, McGraw-Hill, 2005, pp. 1858–69, ISBN 0-07-139140-1 .
- ^ a b c d e ( EN ) Polson J, Lee WM, AASLD position paper: the management of acute liver failure , in Hepatology , vol. 41, n. 5, maggio 2005, pp. 1179–97, DOI : 10.1002/hep.20703 , PMID 15841455 . URL consultato il 2 novembre 2013 (archiviato dall' url originale il 16 dicembre 2012) .
- ^ a b c d e f g h ( EN ) Bajaj JS, Review article: the modern management of hepatic encephalopathy , in Aliment. Pharmacol. Ther. , vol. 31, n. 5, marzo 2010, pp. 537–47, DOI : 10.1111/j.1365-2036.2009.04211.x , PMID 20002027 .
- ^ a b c d ( EN ) Weissenborn K, Ennen JC, Schomerus H, Rückert N, Hecker H, Neuropsychological characterization of hepatic encephalopathy , in J. Hepatol. , vol. 34, n. 5, maggio 2001, pp. 768–73, DOI : 10.1016/S0168-8278(01)00026-5 , PMID 11434627 .
- ^ a b c ( EN ) Summerskill WH, Davidson EA, Sherlock S, Steiner RE, The neuropsychiatric syndrome associated with hepatic cirrhosis and an extensive portal collateral circulation , in QJ Med. , vol. 25, n. 98, aprile 1956, pp. 245–66, PMID 13323252 .
- ^ ( EN ) Sherlock S, Summerskill WH, White LP, Phear EA, Portal-systemic encephalopathy; neurological complications of liver disease , in Lancet , vol. 264, n. 6836, settembre 1954, pp. 453–7, DOI : 10.1016/S0140-6736(54)91874-7 , PMID 13193045 .
- ^ ( EN ) Last PM, Sherlock S, Systemic absorption of orally administered neomycin in liver disease , in N. Engl. J. Med. , vol. 262, n. 8, febbraio 1960, pp. 385–9, DOI : 10.1056/NEJM196002252620803 , PMID 14414396 .
- ^ a b c d e f g h i j ( EN ) Ferenci P, Lockwood A, Mullen K, Tarter R, Weissenborn K, Blei A, Hepatic encephalopathy--definition, nomenclature, diagnosis, and quantification: final report of the working party at the 11th World Congresses of Gastroenterology, Vienna, 1998 , in Hepatology , vol. 35, n. 3, 2002, pp. 716–21, DOI : 10.1053/jhep.2002.31250 , PMID 11870389 .
- ^ ( EN ) Conn HO, Leevy CM, Vlahcevic ZR, et al. , Comparison of lactulose and neomycin in the treatment of chronic portal-systemic encephalopathy. A double blind controlled trial , in Gastroenterology , vol. 72, 4 Pt 1, 1977, pp. 573–83, PMID 14049 .
- ^ a b c d e f g h i j ( EN ) Sundaram V, Shaikh OS, Hepatic encephalopathy: pathophysiology and emerging therapies , in Med. Clin. North Am. , vol. 93, n. 4, luglio 2009, pp. 819–36, vii, DOI : 10.1016/j.mcna.2009.03.009 , PMID 19577116 .
- ^ ( EN ) Khan S, Tudur Smith C, Williamson P, Sutton R, Portosystemic shunts versus endoscopic therapy for variceal rebleeding in patients with cirrhosis , in Saboor A Khan (a cura di), Cochrane Database of Systematic Reviews , Cochrane Database Syst Rev , n. 4, 2006, pp. CD000553, DOI : 10.1002/14651858.CD000553.pub2 , PMID 17054131 .
- ^ ( EN ) Saab S, Nieto JM, Lewis SK, Runyon BA, TIPS versus paracentesis for cirrhotic patients with refractory ascites , in Sammy Saab (a cura di), TIPSS versus paracentesis for cirrhotic patients with refractory ascites , Cochrane Database Syst Rev , n. 4, 2006, pp. CD004889, DOI : 10.1002/14651858.CD004889.pub2 , PMID 17054221 .
- ^ a b ( EN ) Ryan JM, Shawcross DL, Hepatic encephalopathy , in Medicine , vol. 39, n. 10, 2011, pp. 617–620, DOI : 10.1016/j.mpmed.2011.07.008 .
- ^ Laffi, 2000 , pp. 246-247 .
- ^ ( EN ) Butterworth RF, Neurosteroids in hepatic encephalopathy: Novel insights and new therapeutic opportunities , in J. Steroid Biochem. Mol. Biol. , vol. 160, giugno 2016, pp. 94–7, DOI : 10.1016/j.jsbmb.2015.11.006 , PMID 26589093 .
- ^ ( EN ) Butterworth RF,Hepatic encephalopathy in alcoholic cirrhosis , in Handb Clin Neurol , vol. 125, 2014, pp. 589–602, DOI : 10.1016/B978-0-444-62619-6.00034-3 , PMID 25307598 .
- ^ ( EN ) Conn HO, Leevy CM, Vlahcevic ZR, Rodgers JB, Maddrey WC, Seeff L, Levy LL, Comparison of lactulose and neomycin in the treatment of chronic portal-systemic encephalopathy. A double blind controlled trial , in Gastroenterology , vol. 72, 4 Pt 1, 1977, pp. 573–83, PMID 14049 .
- ^ ( EN ) Prasad S, Dhiman RK, Duseja A, Chawla YK, Sharma A, Agarwal R, Lactulose improves cognitive functions and health-related quality of life in patients with cirrhosis who have minimal hepatic encephalopathy , in Hepatology , vol. 45, n. 3, 2007, pp. 549-59, DOI : 10.1002/hep.21533 , PMID 17326150 .
- ^ a b c ( EN ) Randolph C, Hilsabeck R, Kato A, et al. , Neuropsychological assessment of hepatic encephalopathy: ISHEN practice guidelines , in Liver Int. , vol. 29, n. 5, maggio 2009, pp. 629–35, DOI : 10.1111/j.1478-3231.2009.02009.x , PMID 19302444 . URL consultato il 2 novembre 2013 (archiviato dall' url originale il 10 dicembre 2012) .
- ^ a b c ( EN ) Cash WJ, McConville P, McDermott E, McCormick PA, Callender ME, McDougall NI, Current concepts in the assessment and treatment of hepatic encephalopathy , in QJM , vol. 103, n. 1, gennaio 2010, pp. 9–16, DOI : 10.1093/qjmed/hcp152 , PMID 19903725 .
- ^ ( EN ) Weissenborn K,Hepatic Encephalopathy: Definition, Clinical Grading and Diagnostic Principles , in Drugs , vol. 79, Suppl 1, febbraio 2019, pp. 5–9, DOI : 10.1007/s40265-018-1018-z , PMC 6416238 , PMID 30706420 .
- ^ ( EN ) Randolph C, Tierney MC, Mohr E, Chase TN, The Repeatable Battery for the Assessment of Neuropsychological Status (RBANS): preliminary clinical validity , in J Clin Exp Neuropsychol , vol. 20, n. 3, giugno 1998, pp. 310–9, DOI : 10.1076/jcen.20.3.310.823 , PMID 9845158 .
- ^ Laffi, 2000 , p. 250 .
- ^ a b ( EN ) Als-Nielsen B, Gluud L, Gluud C, Nonabsorbable disaccharides for hepatic encephalopathy , in Bodil Als-Nielsen (a cura di), Cochrane Database of Systematic Reviews , Cochrane Database Syst Rev , n. 2, 2004, pp. CD003044, DOI : 10.1002/14651858.CD003044.pub2 , PMID 15106187 .
- ^ ( EN ) Shalimar, Acharya SK,Management in acute liver failure , in J Clin Exp Hepatol , vol. 5, Suppl 1, marzo 2015, pp. S104–15, DOI : 10.1016/j.jceh.2014.11.005 , PMC 4442864 , PMID 26041950 .
- ^ a b ( EN ) Hadjihambi A, Arias N, Sheikh M, Jalan R,Hepatic encephalopathy: a critical current review , in Hepatol Int , vol. 12, Suppl 1, febbraio 2018, pp. 135–147, DOI : 10.1007/s12072-017-9812-3 , PMC 5830466 , PMID 28770516 .
- ^ ( EN ) Bunchorntavakul C, Reddy KR, Acute Liver Failure , in Clin Liver Dis , vol. 21, n. 4, novembre 2017, pp. 769–792, DOI : 10.1016/j.cld.2017.06.002 , PMID 28987262 .
Bibliografia
- ( EN ) RT Chung, DK Podolsky, Cirrhosis and its complications , in DL Kasper, E Braunwald, AS Fauci, et al. (a cura di), Harrison's Principles of Internal Medicine , 16th, New York, McGraw-Hill, 2005, ISBN 0-07-139140-1 .
- Tinsley Randolph Harrison, Harrison. Principi di medicina interna , 19. ed, Casa editrice ambrosiana, 2017, ISBN 978-88-08-18538-9 , OCLC 1045955943 .
- Giacomo Laffi, La cirrosi epatica nella pratica clinica , SEE Editrice Firenze, 2000, pp. 243-355, ISBN 978-88-8465-010-8 .
- Corrado Angelini e Leontino Battistin, Neurologia clinica , 2. ed, Esculapio, 2014, ISBN 978-88-7488-654-8 , OCLC 928918222 .
Voci correlate
Altri progetti
-
 Wikimedia Commons contiene immagini o altri file su encefalopatia epatica
Wikimedia Commons contiene immagini o altri file su encefalopatia epatica
Collegamenti esterni
- ( EN ) Encefalopatia epatica , su Enciclopedia Britannica , Encyclopædia Britannica, Inc.
| Controllo di autorità | Thesaurus BNCF 59904 · LCCN ( EN ) sh87007318 · BNF ( FR ) cb119937816 (data) |
|---|
| Classificazione e risorse esterne ( EN ) | ICD-9-CM : 572.2 ; ICD-10-CM : K72 ; MeSH : D006501 ; MedlinePlus : 000302 ; eMedicine : 186101 e 182208 ; |