Febră galbenă
| Febră galbenă | |
|---|---|
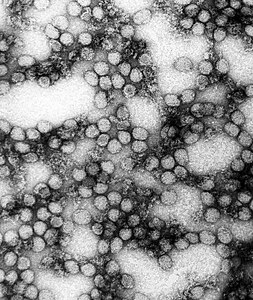
| Microscopia electronică a virusului febrei galbene | |
| Specialitate | boală infecțioasă |
| Etiologie | infecțioase |
| Clasificare și resurse externe (EN) | |
| Plasă | D015004 |
| MedlinePlus | 001365 |
| eMedicină | 232244 |
Febra galbenă , numită și icter tifos , icter tifoid , vărsături negre sau febra antilleană este o boală virală acută. [1] În majoritatea cazurilor, simptomele includ febră , frisoane , pierderea poftei de mâncare , greață , dureri musculare în special în spate și cefalee . De obicei, acestea se ameliorează în decurs de cinci zile, [1] cu toate acestea la unii oameni recidivează după o zi de ameliorare, cu febră, dureri abdominale și leziuni hepatice care cauzează icter . [1] Dacă acesta este cazul, există riscul de sângerare și insuficiență renală . [1]
Boala este cauzată de virusul febrei galbene, un virus ARN monocatenar pozitiv , aparținând familiei Flaviviridae , transmis de Culicidae (țânțari) infectați. [1] [2] . Acesta infectează oamenii, alte primate și mai multe specii de țânțari . [1] În oraș, este răspândit în principal prin țânțari din specia Aedes aegypti . [1] Boala poate fi dificil de distins de alte afecțiuni clinice, în special în stadiile incipiente. [1] Pentru a confirma un caz suspect, este necesar un test de sânge însoțit de testul de reacție în lanț al polimerazei . [3] . Există un vaccin împotriva febrei galbene, care este obligatoriu în unele țări [1] . Alte eforturi de prevenire a infecției includ reducerea populației de țânțari responsabili de transmitere [1] . În zonele în care febra galbenă este frecventă și vaccinarea este rară, diagnosticul precoce și vaccinarea unei mari părți a populației sunt importante pentru prevenirea epidemiilor [1]
Tratamentul persoanei infectate include gestionarea simptomelor cu măsuri specifice eficiente împotriva virusului [1] . Moartea are loc la aproximativ jumătate dintre cei infectați care nu sunt tratați în mod adecvat [1] .
În fiecare an, febra galbenă provoacă 200 000 de infecții e 30 000 de morți [1] , 90% dintre aceștia în Africa [3] . Aproape un miliard de oameni trăiesc într-o zonă a lumii în care boala este comună [1], cum ar fi zonele tropicale din America de Sud și Africa, dar nu și din Asia . [1] [4] Din 1980, numărul cazurilor de febră galbenă a crescut constant. [1] [5] Se crede că acest lucru se datorează numărului mai mic de persoane imune, creșterii oamenilor care trăiesc în orașe și se deplasează mai frecvent și schimbărilor climatice. [1] Boala a luat naștere în Africa, unde s-a răspândit în America de Sud prin comerțul cu sclavi în secolul al XVII-lea. [6] De atunci, au apărut mai multe focare ale bolii în America, Africa și Europa . [6] În secolele XVIII și XIX, febra galbenă a fost considerată una dintre cele mai periculoase boli infecțioase. [6] În 1927, virusul febrei galbene a devenit primul virus uman izolat. [7] [8]
Istorie
Numele „febră galbenă” a fost dat de Hughes în 1750.
O teorie afirmă că febra galbenă este de origine africană și că vectorul său, Aedes aegypti , a fost adus în America cu comerțul cu sclavi ; o a doua teorie afirmă că era deja prezentă ca o boală a maimuței. O teorie nu o exclude neapărat pe cealaltă.
În 1635, tatăl iezuit Raymond Bréton a raportat o boală în Antilele care a provocat dureri de cap severe, prostrație și a făcut ca unul să devină „mai galben decât un măr”: a fost primul raport de febră galbenă în America. În 1692, preotul iezuit António Vieira a descris primul focar de febră galbenă în statul Bahia , în Brazilia, care a lăsat „casele pline de moarte, bisericile moarte și străzile mormintelor”.
În 1854, în Venezuela , Louis Beauperthuy a emis ipoteza că febra galbenă ar putea fi transmisă de un țânțar.
În 1881, în Cuba , Carlos Finlay a identificat Stegomyia fasciata ( Aedes aegypti ) ca vector al bolii, dar nu a putut să o demonstreze cu certitudine [9] .
În 1900 Walter Reed , șeful Comisiei SUA pentru febra galbenă, a reușit să demonstreze cu certitudine ipoteza lui Finlay, și anume că boala a fost purtată de un țânțar [10] .
În 1901, sub comanda lui William Crawford Gorgas , armata SUA a organizat un program de recuperare a terenurilor de la Aedes aegypti care, în șase luni, a condus la eradicarea febrei galbene din Havana. Comisia medicală militară americană a ajuns la concluzia că agentul cauzal al febrei galbene ar putea fi găsit în sânge cel puțin în primele trei zile de boală și că ar putea fi transmis altor persoane, chiar dacă germenul în cauză nu era nici cultivabil nici izolabil cu metode cunoscute la acea vreme. Microorganismul a fost inactivabil la căldură și ultra-filtrabil, așa că s-a ajuns la concluzia că este un virus . Progresele în înțelegerea bolii au permis finalizarea lucrărilor de excavare a Canalului Panama .
În 1903, Oswaldo Cruz a organizat cu succes o campanie de eradicare a febrei galbene din statele Sao Paulo , Minas Gerais și Rio de Janeiro . Peste șase ani, rata mortalității prin febra galbenă va ajunge la zero. Rocha Lima, de la Institutul Manguinhos din Rio de Janeiro, a descris tabloul patologic tipic al necrozei hepatice care apare în febra galbenă. În anii 1950, vectorul febrei galbene a fost eradicat din mare parte din Brazilia.
În 1937, Theiler și Smith de la Universitatea Rockefeller din New York au dezvoltat un vaccin amaryllis dintr-o tulpină virală atenuată. Max Theiler a primit Premiul Nobel pentru Medicină în 1951.
În anii 1930, au apărut focare de febră galbenă în Bolivia și în statul Espírito Santo din Brazilia, în absența vectorului Aedes aegypti. Cei afectați au lucrat în pădure, prin urmare Soper a emis ipoteza existenței unui ciclu silvanic al bolii, care implică maimuțe ca rezervor și țânțari din genul Haemagogus ca vector. În prezent, există încă cazuri de febră galbenă silvană în Amazon .
Recent, după cum demonstrează epidemiile sud-americane de febră dengue , care împărtășește același vector cu febra galbenă, Aedes aegypti , a reapărut în America de Sud.
Epidemiile istorice
În 1793 , a avut loc o epidemie în Philadelphia , Pennsylvania , care a exterminat o zecime din populație. La începutul secolului al XIX-lea, o armată franceză trimisă în Haiti pentru a înăbuși revoluția a fost decimată de o epidemie de febră galbenă. În august 1804, o gravă epidemie de febră galbenă a lovit Livorno .
În 1849 a avut loc o epidemie care, începând din Bahia, a ajuns pe Rio de Janeiro pe mare, adusă acolo de marinarii bolnavi ai navei daneze Navarra . Boala părea să-i scutească pe africani și să ucidă europenii, cu o mortalitate mai mare în rândul bărbaților. Prin urmare, sa observat că patologia nu a fost întotdeauna fatală și că, în multe cazuri, boala a progresat într-un mod puțin sau deloc simptomatic, simulând o gripă banală. În fiecare an, între 1850 și 1902, a existat o epidemie de febră galbenă în Rio de Janeiro.
În 1878, o epidemie majoră a avut loc în toată Valea Mississippi .
Mii de trupe coloniale anglo-americane au murit în Havana între 1898 și 1902.
Epidemiologie

Febra galbenă lovește între paralela 15 nord și a 10 paralelă sud în America și Africa. Nu este prezent în Asia, deși există specii de țânțari care sunt vectori potențiali. Incidența este nespecificată, deoarece majoritatea cazurilor sunt subclinice sau neraportate, apar în zone geografice îndepărtate. OMS estimează că 200.000 de cazuri apar în fiecare an numai în Africa (100-200 de cazuri pe an în Amazon).
Zona geografică afectată de febra galbenă se extinde, în special în Africa, în zone în care se credea că ar fi eradicat (de exemplu, în estul și sudul Africii). În Africa, transmiterea are loc în principal în zonele de savane din centrul și vestul Africii în timpul sezonului ploios, cu epidemii ocazionale în zonele urbane și în sate. Mai rar afectează zonele de pădure ecuatoriale .
În America de Sud, episoadele sunt sporadice și afectează aproape întotdeauna fermierii sau lucrătorii forestieri. După o campanie de eradicare a Aedes aegypti în anii 1930, febra galbenă urbană devenise rară în America de Sud, dar din cauza degradării socio-economice și ecologice din ultimii ani, acești țânțari au reocupat recent o mare parte din zonele din care au fost eliminați iar riscul potențial de epidemii urbane a crescut. Foarte rar există cazuri de febră galbenă în rândul turiștilor și călătorilor.
Etiologie
| Virusul febrei galbene | |
|---|---|
| Virusul febrei galbene la microscopul electronic | |
| Clasificarea virușilor | |
| Domeniu | Acytota |
| grup | IV ( (+) ssARN ) |
| Ordin | Nealocat |
| Familie | Flaviviridae |
| Tip | Flavivirus |
| Specii | Virusul febrei galbene |
Virusul febrei galbene (virusul amaryl) este un arbovirus (grupa B), un virus ARN lung de 40-50 nm din genul Flavivirus , membru al familiei Flaviviridae . [7] Această boală a fost prima care a fost arătată, de Walter Reed în jurul anului 1900, ca fiind transmisibilă de serul uman filtrat și transmis de țânțari. [11]
Virusul este capabil să infecteze monocite , macrofage și celule dendritice , printre altele. Acestea aderă la suprafața celulei prin receptori specifici și sunt aduse în interior de o veziculă endosomală . În interiorul endozomului, pH - ul scade și acest lucru face ca membrana endosomală să se contopească cu pericapsidă (înveliș). Capsidul intră în citosol , se descompune și eliberează genomul . Legarea de receptor, precum și fuziunea membranelor, sunt catalizate de proteina E care își modifică conformația la pH scăzut, provocând o rearanjare a celor 90 homodimeri în 60 homotrimeri. [12]
După intrarea în celula gazdă, genomul viral este replicat de reticulul endoplasmatic (ER). În primul rând, o formă imatură a particulei virale este produsă în interiorul RE, a cărei proteină M nu este încă formată în forma sa matură și, prin urmare, este denumită prM (precursor M) și formează un complex cu proteina E. acestea sunt procesate în aparatul Golgi care clivează prM în M. Aceasta eliberează proteina E din complexul care acum își poate lua locul în virionul matur, infecțios. [12]
Patogenie
Tantarul infectat, in timpul mesei de sange, injecteaza virusul cu saliva sa in micile vase de sange de sub piele. Virușii se replică apoi în ganglionii limfatici și infectează celulele dendritice în special. După diseminarea hematogenă, acestea ajung la ficat pentru a infecta hepatocitele (probabil indirect prin intermediul celulelor Kupffer ) ceea ce duce la degradarea eozinofilă a acestor celule și la eliberarea citokinelor . Corpusculii apoptotici, cunoscuți drept corpurile consilierului , apar în citoplasma hepatocitelor. Există o scădere de hepatocite periportale și pericentrale și degenerescență grasă. Insuficiența renală poate apărea atât din cauza hipoperfuziei, cât și a necrozei tubulare acute. Există o insuficiență hepatică severă, cu hiperbilirubinemie responsabilă de icter , decolorarea gălbuie a pielii care a dat numele bolii. Diateza hemoragică este multifactorială, corelată cu scăderea producției de factori de coagulare și trombocitopenie . [13] [14]
Moartea poate apărea din cauza sindromului sever de eliberare de citokine , șoc și insuficiență multiplă a organelor . [15]
Modul de transmitere și ciclul de viață
Vectorii virusului sunt țânțarii din genul Aedes și Haemagogus și transmit virusul prin mușcătură. Țânțarii rămân infectați pe tot parcursul vieții. Există două cicluri prin care virusul se menține în natură: un ciclu silvan și un ciclu urban
- ciclul silvanic : în febra galbenă silvanică vectorii sunt Haemagogus spp. și Sabethes spp. în America de Sud și Aedes africanus în Africa. Țânțarii dobândesc infecția de la maimuțe , care acționează ca un rezervor pentru virus. Țânțarii mușcă și infectează apoi oamenii, de obicei tineri lucrători forestieri sau lucrători agricoli .
- ciclul urban: în febra galbenă urbană, bărbații sunt rezervoare ale virusului, când acestea sunt viremice, iar infecția apare prin Aedes aegypti . Sângele de la pacienții infectați este contagios cu 24 până la 48 de ore înainte ca simptomele să apară până la 3-5 zile după recuperarea clinică.
semne si simptome
Febra galbenă începe după o perioadă de incubație de trei până la șase zile. [16] Majoritatea cazurilor cauzează doar o infecție ușoară cu febră , cefalee , frisoane , dureri de spate , oboseală, pierderea poftei de mâncare , dureri musculare , greață , mialgie și vărsături . [17] În aceste cazuri, infecția durează doar trei până la patru zile.
40-60% din cazurile de infecție nu prezintă semne clinice, 20-30% se manifestă într-o formă ușoară sau moderată, 10-20% în formă severă, 5-10% cu un rezultat fatal. Boala are un curs tipic bifazic, cu o perioadă de invazie (faza viremică) și o perioadă de localizare a organelor (faza toxică). Semnele inițiale corespund fazei viremice, cu încărcătură virală mare în plasmă ; de aceea pacientul constituie o sursă de infecție pentru țânțari.
Cu toate acestea, în 15% din cazuri, persoanele intră într-o a doua etapă toxică a bolii, de această dată însoțită de icter cauzat de leziuni hepatice, precum și de dureri abdominale recurente. Faza toxică se manifestă prin reapariția febrei și a semnelor clinice ale insuficienței organelor: agravarea icterului, proteinuriei , oliguriei , acidozei , diatezei hemoragice (hematemeza și alte hemoragii). Este posibil să aveți coagulopatie de insuficiență hepatică, cu semne de deficit neurologic ( delir , convulsii, coma) și șoc. Hipoglicemia și coma hepatică sunt evenimente terminale. Sângerarea în gură, ochi și tractul gastro-intestinal va provoca vărsături care conțin sânge, de unde și denumirea în spaniolă a afecțiunii: vomito negro („vărsat negru”). [18] Faza toxică este fatală în aproximativ 20% din cazuri, ceea ce face ca rata generală a mortalității prin boală să fie de 3%. [15] Mortalitatea poate depăși 50% în timpul epidemiilor severe. [19]
Supraviețuirea infecției implică imunitate pe viață [20] și în mod normal nu există leziuni permanente ale organelor. [21]
Diagnostic
Diagnosticul febrei galbene este clinic și se bazează adesea pe locul în care a trăit persoana bolnavă în timpul incubației. Infecțiile ușoare ale bolii pot fi confirmate doar virologic. Deoarece episoadele ușoare pot contribui în mod semnificativ la dezvoltarea focarelor regionale, orice caz suspect de febră galbenă (care implică simptome de febră, durere, greață și vărsături la șase până la 10 zile după părăsirea zonei afectate) este tratat serios.
Confirmarea directă poate fi obținută datorită reacției în lanț a transcriptazei inverse-polimerază în care genomul virusului este amplificat. [3] O altă abordare directă este izolarea virusului în sine și creșterea acestuia în cultura celulară prin plasma sanguină; acest lucru poate dura de la una la patru săptămâni.
Serologic, testul ELISA poate fi utilizat în timpul fazei acute a bolii datorită IgM specifice împotriva febrei galbene sau cu o creștere a IgG specifice care pot confirma infecția. Împreună cu simptomele clinice, detectarea IgM sau o creștere de patru ori a IgG specifice este considerată o indicație suficientă pentru boală. Deoarece aceste teste pot reacționa cu alte flavivirusuri, cum ar fi virusul dengue , aceste metode indirecte nu pot dovedi definitiv infecția cu febră galbenă.
O biopsie hepatică poate verifica existența inflamației și necrozei hepatocitelor și detectarea antigenelor virale. Datorită tendinței de sângerare a pacienților cu febră galbenă, se recomandă biopsia post mortem pentru a confirma doar cauza decesului.
Într-un diagnostic diferențial , infecțiile cu febră galbenă trebuie distinse de alte boli febrile, cum ar fi malaria . Alte febre hemoragice virale, precum virusul Ebola , virusul Lassa, virusul Marburg și virusul Junin , trebuie excluse ca cauză.
Teste instrumentale și de laborator
Leucopenie și trombocitopenie . Creșterea bilirubinei directe, transaminazemiei , azotemiei , creatininemiei . Prelungirea permanentă a coagulării sângelui : protrombină , tromboplastină parțială, raport internațional raționalizat (INR). Scăderea nivelului sanguin al factorului VIII, fibrinogen , cu prezența produselor de degradare a fibrinei, indicii coagulopatiei de consum.
Tehnicile de amplificare genetică (reacția în lanț a PCR-polimerazei) pot detecta ARN-ul viral în timpul bolii acute.
Pentru diagnosticul serologic specific este utilizată tehnica de testare imunosorbentă legată de enzime . IgM apare în 5 zile de la debutul bolii. Compararea datelor serologice acute și convalescente confirmă diagnosticul .
Tratament
Ca și în cazul tuturor infecțiilor cu flavivirus , nu se cunoaște nicio vindecare pentru febra galbenă. Este recomandabil să continuați spitalizarea și poate fi necesară admiterea la terapie intensivă , în unele cazuri, din cauza deteriorării rapide. Mai multe metode de tratare a bolilor acute s-au dovedit a nu fi foarte reușite; imunizarea pasivă după apariția simptomelor este probabil un tratament fără efect. Ribavirina și alte medicamente antivirale , precum și tratamentul cu interferon nu au avut un efect pozitiv la pacienți. [15] Tratamentul simptomatic include rehidratarea și ameliorarea durerii cu medicamente precum acetaminofen . Acidul acetilsalicilic (aspirina) nu trebuie administrat datorită efectului său antiplachetar , care poate fi devastator în cazul sângerărilor interne care pot apărea cu febră galbenă. Transplantul hepatic este o opțiune de tratament, dacă coagulopatia consumabilă o permite.
Prognoză
50% dintre pacienții aflați în faza toxică mor, de obicei în decurs de 2 săptămâni de la apariția simptomelor. Mortalitatea este mai mare la persoanele mai tinere. Rata mortalității este mai mică la epidemii (5%). Un semn prognostic nefavorabil este debutul precoce și severitatea icterului (a treia zi). Creșterea transaminazelor este direct proporțională cu afectarea ficatului și este un semn prognostic slab. Insuficiența renală poate apărea la persoanele care supraviețuiesc fazei toxice. Convalescența cu stare de rău și slăbiciune poate dura până la 3 luni.
Prevenirea
Vaccin
Persoanele care intenționează să călătorească în zone endemice ar trebui să fie vaccinate. Se utilizează un vaccin viu, atenuat, preparat din culturi virale pe embrioni de pui. Vaccinarea este eficientă la 7-10 zile după prima și singura doză și trebuie repetată la fiecare 10 ani [22] . Doza pentru adulți este de 0,5 ml subcutanat, cu cel puțin 10 zile înainte de călătorie. Doza pentru copii este aceeași ca la adult. O doză asigură imunitate pe tot parcursul vieții în 95% din cazuri. Vaccinul este sensibil la temperaturi ridicate și trebuie păstrat între 0 ° C și 5 ° C și utilizat în decurs de o oră după reconstituire.
- Contraindicații: hipersensibilitate documentată la vaccin sau la ouă de pui , sarcină și copii sub 9 luni (cu excepția cazului în care riscul de infecție este cu adevărat ridicat). Nu se știe dacă este sigur în timpul sarcinii.
- Interacțiuni: Administrarea apropiată în timp cu vaccinul împotriva holerei reduce răspunsul ambelor: acestea trebuie administrate la trei săptămâni distanță, dacă este posibil sau în aceeași zi.
Administrarea concomitentă a vaccinului împotriva hepatitei B poate reduce răspunsul la cel al febrei galbene [23] [24] , dar este încă considerat sigur [25] [26] . Imunosupresive medicamente , inclusiv steroizi si radioterapie, pot predispune la infecții diseminate sau răspunsuri insuficiente. Vaccinarea este întârziată până la 8 săptămâni după o transfuzie de produse din sânge (sânge, plasmă).
Lupta vectorială
Pentru a evita mușcăturile de țânțari, este recomandabil să vă îmbrăcați evitând culorile întunecate, acoperind cât mai mult posibil și să folosiți spray-uri și substanțe împotriva insectelor pe pielea expusă.
Lupta împotriva țânțarului Aedes se bazează pe controlul igienei și al apei stagnante, pentru a ucide larvele .
Statutul cercetării
La hamsterii folosiți ca cobai pentru febra galbenă, administrarea timpurie a ribavirinei antivirale este un tratament timpuriu care s-a dovedit eficient pentru multe caracteristici patologice ale bolii. [27] Tratamentul cu ribavirină în primele cinci zile după infecția cu virus a îmbunătățit ratele de supraviețuire, a redus deteriorarea țesutului hepatic și a splinei , a împiedicat apariția steatozei hepatocelulare și a normalizat nivelurile de alanină aminotransferază , un marker pentru afectarea ficatului. Mecanismul de acțiune al ribavirinei în reducerea bolilor hepatice în infecția cu virusul febrei galbene pare a fi similar activității sale în tratarea hepatitei C , un virus similar. [27] Datorită unui experiment anterior cu ribavirină pe un macac mulat în care medicamentul nu a reușit să îmbunătățească supraviețuirea într-un caz de infecție, un astfel de tratament a fost abandonat pentru o vreme ca posibilă terapie. [28]
În trecut, febra galbenă a fost studiată de mai multe țări ca o potențială armă biologică . [29]
Notă
- ^ a b c d e f g h i j k l m n o p q r Febra galbenă Fișă informativă nr. 100 , privind Organizația Mondială a Sănătății , mai 2013. Accesat la 23 februarie 2014 .
- ^ (EN) Charles E. McGee, Konstantin A. Tsetsarkin, Bruno Guy, Jean Lang, Kenneth Plante, Dana L. Vanlandingham și Stephen Higgs, Stabilitatea virusului febrei galbene Recombinator sub presiune comparativ cu virusul Chikungunya , în PLoS One, vol. . 6, nr. 8, 3 august 2011, DOI : 10.1371 / journal.pone.0023247 .
- ^ a b c Tolle MA, Boli transmise de țânțari , în Curr Probl Pediatr Adolesc Health Care , vol. 39, nr. 4, aprilie 2009, pp. 97-140, DOI : 10.1016 / j.cppeds.2009.01.001 , PMID 19327647 .
- ^ CDC Yellow Fever , la cdc.gov . Adus la 12 decembrie 2012 .
- ^ Barrett AD, Higgs S, Febra galbenă: o boală care nu a fost încă cucerită , în Annu. Pr. Entomol. , vol. 52, 2007, pp. 209–29, DOI : 10.1146 / annurev.ento . 52.110405.091454 , PMID 16913829 .
- ^ a b c Michael Oldstone, Viruși, plagi și istorie: trecut, prezent și viitor , Oxford University Press, 2009, pp. 102-4, ISBN 978-0-19-975849-4 .
- ^ a b Lindenbach, BD, Flaviviridae: virusurile și replicarea lor , în Knipe, DM și PM Howley. (eds.) (eds.), Fields Virology , 5th, Philadelphia, PA, Lippincott Williams & Wilkins, 2007, p. 1101 , ISBN 0-7817-6060-7 .
- ^ Jeffrey Sfakianos și Alan Hecht; editor consultant, Hilary Babcock; prefață de David Heymann, West Nile virus , 2nd, New York, Chelsea House, 2009, p. 17, ISBN 978-1-60413-254-0 .
- ^ Tan SY, Sung H. "Carlos Juan Finlay (1833-1915): de țânțari și febră galbenă". Singapore Med J. 2008 mai; 49 (5): 370-1. PMID 18465043 ( pdf )
- ^ Reed W , Carroll J , Agramonte A , Lazear JW . „Etiologia febrei galbene-O notă preliminară”. Public Health Pap Rep. 1900; 26: 37-53. PMID 19600960 ( articol PMC gratuit )
- ^ Staples JE, Monath TP, Febra galbenă: 100 de ani de descoperire , în JAMA: Journal of the American Medical Association , vol. 300, n. 8, 27 august 2008, pp. 960-2, DOI : 10.1001 / jama.300.8.960 , PMID 18728272 .
- ^ a b Sampath A, Padmanabhan R,ținte moleculare pentru descoperirea de medicamente flavivirus , în Antiviral Research , vol. 81, nr. 1, ianuarie 2009, pp. 6-15, DOI :10.1016 / j.antiviral .2008.08.004 , PMC 2647018 , PMID 18796313 .
- ^ Ryan, KJ și CG Ray. (eds.), Sherris Medical Microbiology , 4th, McGraw Hill, 2004, ISBN 0-8385-8529-9 .
- ^ Quaresma JA, Barros VL, Pagliari C, Fernandes ER, Guedes F, Takakura CF, Andrade HF, Vasconcelos PF, Duarte MI, Revizitarea ficatului în febra galbenă umană: apoptoza indusă de virus în hepatocitele asociate cu TGF-beta, TNF- activitatea celulelor alfa și NK , în Virologie , vol. 345, nr. 1, 2006, pp. 22-30, DOI : 10.1016 / j.virol . 2005.09.058 , PMID 16278000 .
- ^ a b c Monath TP, Tratamentul febrei galbene , în Antiviral Res. , vol. 78, nr. 1, aprilie 2008, pp. 116–24, DOI :10.1016 / j.antiviral .2007.10.009 , PMID 18061688 .
- ^ CDC: Febra galbenă - Simptome și tratament , la cdc.gov . Adus la 10 noiembrie 2010 .
- ^ Febra galbenă , la who.int , OMS. Adus la 13 august 2009 .
- ^ ( FR ) Chastel C, [Centenarul descoperirii virusului febrei galbene și transmiterea acestuia de către un țânțar (Cuba 1900-1901)] , în Bull Soc Pathol Exot , vol. 96, nr. 3, august 2003, pp. 250-6, PMID 14582304 .
- ^ Tomori O, Febra galbenă: ciuma recurentă , în Crit Rev Clin Lab Sci , voi. 41, nr. 4, 2004, pp. 391–427, DOI : 10.1080 / 10408360490497474 , PMID 15487593 .
- ^ S. Modrow, Molekulare Virologie - Eine Einführung für Biologen und Mediziner , 2nd, Spektrum Akademischer Verlag, 2002, p. 182, ISBN 3-8274-1086-X .
- ^ Rogers DJ, Wilson AJ, Hay SI, Graham AJ,The global distribution of yellow fever and dengue , în Adv. Parazitol. , vol. 62, 2006, pp. 181-220, DOI : 10.1016 / S0065-308X (05) 62006-4 , PMC 3164798 , PMID 16647971 .
- ^ La 10 octombrie 2016 a fost emisă circulara Noi reguli privind vaccinarea împotriva febrei galbene, care raportează rezoluția WHA67.13.82014 a Organizației Mondiale a Sănătății , care modifică perioada de valabilitate a vaccinării împotriva febrei galbene, de la 10 ani la viață, fără a fi nevoie de reamintiri.
- ^ Yvonnet B, Coursaget P, Deubel V, Diop-Mar I, Digoutte JP, Chiron JP, Simultaneous administration of hepatitis B and yellow fever vaccines , in J. Med. Virol. , vol. 19, n. 4, agosto 1986, pp. 307–11, PMID 2943870 .
- ^ Coursaget P, Fritzell B, Blondeau C, Saliou P, Diop-Mar I, Simultaneous injection of plasma-derived or recombinant hepatitis B vaccines with yellow fever and killed polio vaccines , in Vaccine , vol. 13, n. 1, gennaio 1995, pp. 109–11, PMID 7598769 .
- ^ CDC - Yellow Fever Vaccine Recommendations of the Advisory Committee on Immunization Practices (ACIP) - Novembre 2002
- ^ CDC - General Recommendations on Immunization Recommendations of the Advisory Committee on Immunization Practices (ACIP) - Gennaio 2011
- ^ a b Sbrana E, Xiao SY, Guzman H, Ye M, Travassos da Rosa AP, Tesh RB, Efficacy of post-exposure treatment of yellow fever with ribavirin in a hamster model of the disease , in Am J Trop Med Hyg , vol. 71, n. 3, 2004, pp. 306–12, PMID 15381811 .
- ^ Huggins JW, Prospects for treatment of viral hemorrhagic fevers with ribavirin, a broad-spectrum antiviral drug , in Rev Infect Dis , vol. 11, Suppl 4, 1989, pp. S750–61, DOI : 10.1093/clinids/11.Supplement_4.S750 , PMID 2546248 .
- ^ SL Endicott e E. Hageman, The United States and Biological Warfare: Secrets from the Early Cold War and Korea , Indiana University Press, 1998, ISBN 0-253-33472-1 .
Bibliografia
- R.Veronesi, R.Focaccia, ed. Tratado de Infectologia . São Paulo ed. Atheneu, 1996.
- G.Cook, Manson's P. Tropical Diseases . 12th ed. Saunders, 1998
- G.Mandell, J.Bennett, R.Dolin, ed. Principles and practice of infectious diseases . 6th ed. Elsevier Churchill Livingstone, 2005.
Altri progetti
-
 Wikimedia Commons contiene immagini o altri file su febbre gialla
Wikimedia Commons contiene immagini o altri file su febbre gialla
Collegamenti esterni
- ( EN ) Febbre gialla / Febbre gialla (altra versione) / Febbre gialla (altra versione) / Febbre gialla (altra versione) , su Enciclopedia Britannica , Encyclopædia Britannica, Inc.
- Informazioni sulla febbre gialla dal sito dei CDC , su www2.ncid.cdc.gov (archiviato dall' url originale il 2 luglio 2006) .
- Raccomandazioni per l'impiego del vaccino: Yellow Fever Vaccine Recommendations of the Advisory Committee on Immunization Practices (ACIP), 2002
- TPMonath, MSCetron, Prevention of Yellow Fever in Persons Traveling to the Tropics [ collegamento interrotto ] , in Clin Inf Dis , n. 34, 2002, pp. 1369-1378.
- PF Vasconcelos da Costa, Febre Amarela , in Revista da Sociedade Brasileira de Medicina Tropical , n. 36, 2003, pp. 275-293.
| Controllo di autorità | Thesaurus BNCF 23597 · LCCN ( EN ) sh85149092 · GND ( DE ) 4276496-8 · BNF ( FR ) cb11940364r (data) · NDL ( EN , JA ) 00568824 |
|---|