Mononucleoza infectioasa
| Mononucleoza infectioasa | |
|---|---|
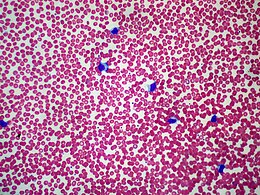
| Frotiu de sânge periferic, tipic limfocitozei, la un băiat de 16 ani. | |
| Specialitate | boală infecțioasă |
| Etiologie | Herpesvirus uman 4 și betaherpes uman 5 |
| Clasificare și resurse externe (EN) | |
| ICD-9 -CM | 075075 |
| ICD-10 | B27.027.0 |
| Plasă | D007244 |
| MedlinePlus | 000591 |
| eMedicină | 784513 , 222040 și 963894 |
| Sinonime | |
| Boala sarutarii Angină monocitară Limfomonocitoză adenopatică infecțioasă Febră glandulară | |
Mononucleoza infecțioasă (numită și simplu mononucleoză sau boală de sărut, pentru transmisibilitatea ei prin salivă ) este o boală virală infecțioasă foarte contagioasă cauzată de virusul Epstein-Barr (EBV). Celulele țintă ale virusului sunt limfocitele B și cursul este acut, de obicei 4-6 săptămâni.
Denumirea bolii se datorează prezenței caracteristice în sânge, la niveluri peste normal, a celulelor mononucleare normale (limfocite și monocite) și a celulelor mononucleare specifice .
fundal
Mononucleoza infecțioasă a fost recunoscută și descrisă pentru prima dată la șase pacienți de E. Larey și Douglas H. Sprunt în Buletinul din 1920 al Spitalului Johns Hopkins sub titlul
| ( EN ) „Leucocitoza mononucleară ca reacție la infecția acută (mononucleoza infecțioasă)” | ( IT ) „Leucocitoza mononucleară ca reacție la infecția acută (mononucleoza infecțioasă)” |
La acea vreme, virusul Epstein-Barr (EBV) nu fusese încă izolat și descoperit, dar încă din 1800, mononucleoza fusese identificată ca un sindrom clinic format din febră , faringită și adenopatie . Termenul de febră glandulară a fost folosit în 1889 de către medicii germani, inclusiv Emil Pfeiffer ;[1] în timp ce asocierea dintre virusul EBV și boală (mononucleoză infecțioasă) a fost recunoscută în 1968 de Diehl V, Henle G, Henle W, Kohn G. de la Virus and Genetics Laboratories, The Children's Hospital of Philadelphia, School of Medicine, University din Pennsylvania , Philadelphia. [2]
Relația virusului EBV cu limfomul Burkitt a fost găsită în acei ani de același grup de cercetare în colaborare cu cercetători de la Școala de Medicină a Institutului Karolinska . [3]
Etiologie și epidemiologie
Mononucleoza infecțioasă este cauzată de virusul Epstein-Barr , un virus ADN bicatenar care aparține familiei Herpesviridae , subfamilia Gammaherpesvirinae .
Virusul infectează țesuturile epiteliale orofaringiene , provocând faringită și uneori tuse, și limfocite B cu transmitere orofaringiană. Infecția poate apărea printr-un schimb de salivă (de unde și termenul popular boală de sărut ), sau indirect prin obiecte care au intrat în contact cu saliva unei persoane infectate (mâini, tacâmuri, ochelari, periuțe de dinți, jucării).
Peste 90% din populația adultă se dovedește seropozitivă pentru virus și, prin urmare, posedă anticorpi direcționați către antigeni virali . [4] Vârfurile infecției sunt copilăria timpurie în țările în curs de dezvoltare și vârsta adolescenților , cu vârste cuprinse între 15 și 25 de ani, în țările industrializate . [4] Cursul este de obicei asimptomatic sau nu se distinge de cel al unei faringite sau sindrom gripal și cu simptome adesea neglijabile. La vârsta tânără în 75% din cazuri apare forma clasică a mononucleozei; [4] la vârsta adultă este tipică o formă ușoară, cu febră, stare generală de rău și slăbiciune. [5]
Latență, oncogenicitate și patogenitate, post remisie
Virusul rămâne latent în gazdă chiar și după vindecare. La subiecții infectați, eliminarea virusului cu salivă continuă timp de aproximativ un an. După această perioadă, eliminarea virusului continuă sporadic pe tot parcursul vieții; acest lucru este demonstrabil prin pozitivitatea virusului în gargarism în aproximativ 15-20% din cazurile de subiecți expuși și asimptomatici.
Unele tipuri de cancer rare sunt asociate cu prezența EBV, cum ar fi cancerul nazofaringian , varianta africană a limfomului Burkitt , [3] unele limfoame non-Hodgkin cu celule B [6] (în special la persoanele imunosupresate) și limfomul Hodgkin . [7] În China, în special în zona de sud, limfomul Burkitt este cel mai frecvent cancer al capului și gâtului. [8]
Pe o bază pur clinică, observând simptomele, unii autori au emis ipoteza unei corelații între mononucleoza infecțioasă și riscul de lupus eritematos sistemic ; cu toate acestea, aparent a fost respins de un studiu prospectiv de 30 de ani, realizat în Danemarca și finalizat în 2007. [9] Alte studii au arătat că la subiecții care suferă de boli autoimune, cum ar fi scleroza sistemică , colita ulcerativă , același lupus eritematos sistemic și într-o măsură mai mică la cei care suferă de artrită reumatoidă , sindromul Sjögren , spondilita anchilozantă și boala Crohn , prezența virusului Epstein-Barr stimulează formarea unui autoanticorp [10] care ar putea contribui la menținerea stării inflamatorii.
Patogenie
Virusul Epstein-Barr posedă glicoproteine de suprafață (gp350 și gp220) capabile să lege un receptor ( CR2 , CD21 ) pentru complementul exprimat în diferite celule ale corpului, inclusiv limfocite B și celule ale orofaringelui. [11] [12] [13] [14]
Odată ce a intrat în contact cu țesuturile orofaringelui, virusul se propagă în ganglionii limfatici ai lanțurilor cervicale, loc de contact cu limfocitele B. De aici, în urma unei replicări virale intense, virușii sunt eliminați în sânge, liberi sau asociați la limfocitele B. În faza acută, prezența genomului (sub formă episomică ) poate fi demonstrată la aproximativ 20% din limfocitele B, cu producerea unui model de anticorpi tipici, inclusiv anticorpi heterofili patognomonici , responsabili de unele complicații și fundamental pentru diagnostic. După faza acută, ADN-ul EBV se găsește încă în celulele epiteliale ale orofaringelui și în celulele de memorie ale ganglionilor limfatici .
O importanță deosebită este reacția mediată de celule împotriva celulelor B infectate și ghidată de limfocite T ; celulele reactive tind să-și asume o anumită morfologie și sunt numite virocite sau celule Downey . [15] Virociti au dimensiuni și forme variabile și se caracterizează printr-o citoplasmă spumoasă, vacuolată și intens bazofilă, un oval central , uneori lobulat sau reniform care prezintă depozite neregulate de cromatină densă și, uneori, nucleoli .
Forme similare, dar rare și diferențiabile de patologie sunt cauzate de alte herpesvirusuri ( CMV , HHV-6 ), de alte forme virale ( Adenovirus , HIV , HAV , Rubivirus ), de Streptococcus pyogenes și de Toxoplasma gondii . [16]
Anatomie patologică
În plus față de modificările hematologice tipice, diverse modificări sunt frecvente în cursul mononucleozei infecțioase, afectând în special splina și ficatul . Splina, mărită și palpabilă, poate prezenta semne nespecifice, cum ar fi hemoragii subcapsulare. În ficat pot exista infiltrate difuze ale spațiilor portale, cu modificări regresive ale parenchimului hepatic și ale infarctelor mici ale parcelelor. Mai mult, limfocitele se pot infiltra în porțiunile periarteriolare ale intestinului și ale țesuturilor subcutanate . Ganglionii limfatici sunt umflați în tot corpul, în special în axile , inghinală și regiunea cervicală posterioară. Examenul histologic relevă prezența limfocitelor T, adesea atât de prolifică încât să dea naștere unui tablou morfologic similar cu limfoamele . Mononucleoza poate avea, de asemenea, repercusiuni asupra sistemului nervos central , care se poate prezenta cu edem și, rar, degenerare mielinizată a fasciculelor de nervi periferici.

Profil clinic
Simptome și semne nespecifice, cum ar fi febră , astenie , stare generală de rău și cefalee, apar în aproximativ 90% din cazuri la 30-60 de zile după expunere la adulții tineri și în decurs de 10-15 zile la copii. [17] Febra, uneori ridicată la tineri, este adesea simptomul debutului.
Aceasta este asociată cu o amigdalită faringiană de diferite grade, uneori modestă și caracterizată doar de eritem , uneori severă, cu o imagine exudativă sau pseudomembranoasă care poate aminti infecția cu Streptococcus pyogenes sau chiar cu Corynebacterium diphtheriae ; există și disfagie și odinofagie . În acest context, după aproximativ o săptămână, pot apărea mici leziuni petechiale (30% din cazuri) la joncțiunea dintre palatele moi și dure, o constatare tipică a mononucleozei infecțioase.
Limfadenopatia , aproape întotdeauna prezentă, se găsește de obicei la nivel cervical lateral, atât în lanțurile anterioare, cât și în cele posterioare. Ganglionii limfatici afectați, de mărimea unei alune sau puțin mai mari, au o consistență dur-elastică, sunt mobili în planurile profunde și superficiale, nu sunt asociați cu alterări ale pielii deasupra și sunt intens dureroși la palpare. Deși zonele cervicale sunt cele mai afectate, limfadenopatia poate fi apreciată la nivelul tuturor stațiilor ganglionare superficiale, cum ar fi siturile epitrohleare, axilare, inghinale și poplitee. Stațiile adânci, dacă sunt investigate, pot fi, de asemenea, mărite.
Splenomegalia , demonstrabilă în peste 50% din cazuri, poate fi asociată variabil cu hepatomegalia ; icterul poate apărea, de asemenea, în aproximativ 9%. Un exantem , sau mai corect, erupție nespecifică, uneori rubeliformă , alteori stacojie , morbiliformă sau urticarială , apare în 10% din cazuri și este adesea asociată cu terapia empirică a faringitei cu peniciline semisintetice, cum ar fi ampicilina . [18]
O hiperemoliză este detectabilă în 3% din cazuri și este asociată cu prezența anti-eritrocitelor IgM detectabile cu testul Coombs . Acest tip de anemie imunohemolitică apare adesea între a 3-a și a 4-a săptămână, cu regresie spontană după aproximativ 2 luni. [19] [20] Aceeași patogenie imunologică provoacă trombocitopenie [21] care, totuși, nu este asociată cu fenomene hemoragice. Alte semne și simptome asociate sunt angina amigdaliană [22] și mai rar diareea [23] și durerea abdominală. [24]
Complicații
Complicații grave apar în aproximativ 5% din cazurile de mononucleoză infecțioasă. [25] [26]
Cea mai frecventă complicație gravă este ruperea splinei, [27] [28] [29] [30] cu risc în cazurile (aproximativ 50%) în care este mărită ( splenomegalie ); acest eveniment poate duce la sângerări interne care pot provoca starea de șoc hipovolemic sau moartea pacientului.
O anemie hemolitică poate agrava imaginea, dar este autolimitată și poate fi asociată cu purpură datorită trombocitopatiei și trombocitopeniei . [31] [32] [33]
Suprainfecția bacteriană faringo-amigdaliană este cea mai frecventă complicație locală și poate fi bine gestionată prin cursuri scurte de antibiotice . Cu toate acestea, este important să ne amintim că penicilinele trebuie evitate datorită apariției fenomenelor exantemato-urticariale; [34] [35] [36] [37] alternativ este posibil să se utilizeze cursuri scurte de macrolide precum eritromicina sau azitromicina .
În aproximativ 1% din cazuri, poate apărea meningită limpede cu lichior, cu semne neurologice difuze sau cu semne de afectare cerebelară . Dar, în absența complicațiilor, formele virale ale meningitei au un prognostic benign și rareori prezintă relicve. Uneori, infecția cu EBV se poate complica cu sindromul Guillain-Barré . [38] [39] [40] [41] [42]
În cazuri excepționale (mai puțin de 1%), în special în cazul imunosupresiei, poate apărea o encefalită periculoasă. [31] [43] [44] [45]
La unii indivizi, posibil predispuși la cauze congenitale sau dobândite care modifică răspunsul imun împotriva virusului , infecția primară nu este controlată și virusul Epstein-Barr continuă să se replice provocând o infecție cronică activă (CAEBV) [46] [47] [ 48] [49] dintre care se cunosc forme foarte severe sau severe (SCAEBV). [50] [51] Acest sindrom a avut definiții diferite, de asemenea, deoarece se suprapune cu altele care nu sunt bine definite, cum ar fi sindromul oboselii cronice și sindromul de hemofagocitoză legat de EBV . Contrar a ceea ce s-a afirmat în anii trecuți, neoplasmele limfoide originare din celulele T și celulele NK și nu din limfocitele B sunt raportate tot mai mult la pacienții cu CAEBV, așa cum se observă în general în bolile limfoproliferative EBV pozitive după transplant. EBV în special, precum și alți agenți infecțioși care pot da imagini asemănătoare mononucleozei (CMV, toxoplasmă, virusuri ale hepatitei, HIV) se numără printre cauzele recunoscute ale sindromului oboselii cronice , [52] [53] [54] [55] probabil datorate la dezechilibrele pe care le pot aduce sistemului endocrin; slăbiciunea intensă în timpul fazei acute a mononucleozei conferă un risc mai mare de a dezvolta ulterior această complicație.
O hepatită fulminantă este foarte rară și apare mai ales la subiecții care suferă de imunodeficiențe severe.
Alte complicații rare sunt orhita , miocardita , pericardita , ulcerele genitale, neutropenia și pneumonia interstițială . La persoanele imunodeficiente, mononucleoza poate avea o imagine diseminată caracterizată printr-un curs hiperacut sever care cauzează adesea moartea.
Simptomele mononucleozei infecțioase durează aproximativ o lună; urmată de o perioadă de convalescență caracterizată prin astenie , de durată variabilă și care nu trebuie confundată cu sindromul oboselii cronice .
Unele studii au concluzionat că mononucleoza este un factor de risc pentru scleroza multiplă . [56]
Profil de diagnosticare
Contextul anamnestic și obiectiv este adesea suficient pentru diagnostic . Analizele de rutină ( CBC cu formulă) demonstrează leucocitoză (10.000-20.000 leucocite, uneori 50.000, per mm 3), cu inversarea formulei leucocite către limfo - Monocitoză (50-60%). În frotiul periferic este posibil să se detecteze așa-numitele "celule limfomonocitoide" (celule plasmatice activate) și virocite, care reprezintă 10-20% din leucocite. Poate exista o trombocitopenie ușoară, în timp ce anemia modestă cu reticulocitoză și valori scăzute sau absente ale haptoglobinei este indicativă a hemolizei .
Diagnosticul se face prin reacția Paul-Bunnell , capabilă să demonstreze anticorpii heterofili prezenți în mononucleoza infecțioasă. Acest test a fost înlocuit de „monotestul” mai rapid, care rezultă totuși în 25% din cazuri fals negativ și 10% fals pozitiv, în special în cazurile de rubeolă , citomegalovirus , infecții cu HIV sau Herpesviridae și boli autoimune, cum ar fi lupus eritematos sistemic și reumatoid artrita [57] . Serologia demonstrează prezența IgM anti-VCA și anti-EA în faza acută. Acești anticorpi dispar odată cu remisiunea simptomatică și dau loc IgG anti-VCA și anti-EBNA rămânând pozitivi pe tot parcursul vieții. La sugari și copii mici, sunt necesare alte tipuri de teste, cum ar fi căutarea ADN - ului viral în limfocitele B din sângele periferic. Bilirubina și fosfataza alcalină sunt adesea scăzute. [58] Transaminazele, pe de altă parte, pot atinge valori mai mari de 200. [59] [60] [61]
Diagnostic diferentiat
În toate formele similare, serologia pentru anticorpii heterofili este negativă, din care testul adecvat, reacția Paul-Bunnell . Diagnosticul diferențial apare cu următoarele manifestări:
- Mononucleoza citomegalovirusului , în care afectarea faringelui și negativitatea serologică sunt rare.
- Toxoplasmoza , cu o imagine similară, dar mai blândă și cu negativitate serologică.
- Leucemie acută , care este totuși asociată cu manifestări hemoragice, anemie severă și leucopenie și un frotiu de celule periferice monomorfe.
- Rubeola , datorită limfadenopatiei cervicale, asteniei și exantemului; cu toate acestea serologia distinge cele două imagini.
- Difterie
- Hepatita
- Faringita bacteriană.
Terapie și prognostic
Nu există tratamente specifice pentru mononucleoză; chiar și antivirale de ultimă generație au o eficacitate încă de demonstrat. [62] [63] Agentul responsabil pentru boală este un virus, deci nu este adecvat să recurgem la antibiotice ; sunt indicate numai în 10-20% din cazuri, când se asociază o suprainfecție faringotonsilară bacteriană, iar macrolidele ar trebui preferate penicilinelor . Tratamentul cu antibiotice poate avea efecte nocive, cum ar fi reacții alergice. [64] [65] [66] Terapia este repaus la pat până când febra dispare, combinată cu analgezice și antipiretice ( AINS ) pentru a atenua manifestările bolii. Nu există restricții alimentare. [34]
Este esențial să evitați activitatea fizică grea sau potențial traumatizantă timp de aproximativ 2 luni, pentru a evita ruperea splinei; în caz de faringită severă cu probleme de respirație sau trombocitopenie sau supresia măduvei osoase, sunt indicate complicații rare, corticosteroizi , cum ar fi prednison . [19] [67] [68]
Cu toate acestea, în majoritatea cazurilor, boala progresează în cel mult 4 săptămâni fără complicații. Pe de altă parte, în prezența imunodeficienței , mononucleoza poate fi foarte gravă și cu rezultate letale. Cu toate acestea, simptomele pot persista luni de zile după vindecare.
În cazul rar al sindromului Guillain-Barré , trebuie utilizată terapia cu imunoglobulină [69] [70], iar terapia cu schimb de plasmă poate fi luată în considerare pentru tratamentul pe termen lung al complicațiilor polineuropatice . [71]
Mortalitate
Cu excepția ruperii splinei, care este ușor de prevenit, riscurile de mortalitate sunt legate în esență de stările anterioare de imunosupresie . [72] Cazurile de deces se pot datora hepatitei fulminante, [73] miocarditei virale [73] și infecțiilor bacteriene oportuniste ulterioare [74] .
Prevenirea
La fel ca în cazul tuturor bolilor infecțioase , prima formă de prevenire este igiena personală și a locului. Mai ales în cazul contactului cu un pacient, este esențial să evitați partajarea vaselor, mâncării, paharelor și ustensilelor. De asemenea, se recomandă să se sărute subiecții afectați chiar și în zilele următoare sfârșitului manifestărilor clinice [75] .
Notă
- ^ Mononucleoză infecțioasă: boli infecțioase eMedicine , la emedicine.medscape.com . Adus la 18 septembrie 2010 .
- ^ Diehl V, Henle G, Henle W, Kohn G, Demonstrarea unui virus de grup herpes în culturi de leucocite periferice de la pacienți cu mononucleoză infecțioasă , în J. Virol. , vol. 2, nr. 7, iulie 1968, pp. 663-9, PMC 375671 , PMID 4881369 .
- ^ a b Klein G, Pearson G, Henle G, Henle W, Diehl V, Niederman JC,Relația dintre imunofluorescența virală Epstein-Barr și membrana celulară în celulele tumorale Burkitt. II. Compararea celulelor și serurilor de la pacienții cu limfom Burkitt și mononucleoză infecțioasă , în J. Exp. Med. , Vol. 128, nr. 5, noiembrie 1968, pp. 1021-30, PMC 2138569 , PMID 4878907 .
- ^ a b c Harrison , pp. 1190-4 , 2006.
- ^ Mononucleoză infecțioasă (mono, mononucleoză EBV) , la health.state.ny.us . Adus la 27 noiembrie 2009 .
- ^ Chan JK, Kwong YL, Diagnostic greșit frecvent în limfoame și strategii de evitare , în Lancet Oncol. , vol. 11, n. 6, iunie 2010, pp. 579–88, DOI : 10.1016 / S1470-2045 (09) 70351-1 , PMID 20227918 .
- ^ Hjalgrim H, Rostgaard K, Johnson PC și colab. ,Alelele HLA-A și mononucleoza infecțioasă sugerează un rol critic pentru răspunsul citotoxic al celulelor T în limfomul Hodgkin legat de EBV , în Proc. Natl. Acad. Sci. SUA , vol. 107, nr. 14, aprilie 2010, pp. 6400-5, DOI : 10.1073 / pnas.0915054107 , PMC 2851961 , PMID 20308568 .
- ^ (EN) Chen Y, Zhao W, Lin L, Xiao X, Zhou X, Ming H, Huang T, Liao J, Li Y, Zeng X, Huang G, Ye W, Zhang Z, Încărcarea virusului Epstein-Barr nasofaringian: O metodă suplimentară eficientă pentru screeningul carcinomului nazofaringian pe bază de populație , în Plos One , vol. 10, nr. 7, iulie 2015, pp. e0132669, PMID 26151639 . Adus la 13 decembrie 2015 .
- ^ Ulff-Møller CJ, Nielsen NM, Rostgaard K, Hjalgrim H, Frisch M, Epstein-Barr, mononucleoză infecțioasă asociată cu virusul și riscul de lupus eritematos sistemic , în Reumatologie (Oxford) , vol. 49, nr. 9, septembrie 2010, pp. 1706-12, DOI : 10.1093 / reumatologie / keq148 , PMID 20488925 .
- ^ Vaughan JH, Nguyen MD, Valbracht JR, Patrick K, Rhodes GH, răspunsuri autoimune induse de virusul Epstein-Barr. II. Autoanticorpii imunoglobulinei G către epitopii care imită și care nu imită. Prezența în boala autoimună , în J. Clin. Investi. , vol. 95, nr. 3, martie 1995, pp. 1316–27, DOI : 10.1172 / JCI117782 , PMC 441471 , PMID 7533789 .
- ^ C. Busse, R. Feederle; M. Schnölzer; U. Behrends; J. Mautner; HJ. Delecluse, virusurile Epstein-Barr care exprimă un anticorp CD21 oferă dovezi că funcțiile gp350 se extind dincolo de legarea suprafeței celulelor B. , în J Virol , vol. 84, nr. 2, ianuarie 2010, pp. 1139-47, DOI : 10.1128 / JVI.01953-09 , PMID 19889766 .
- ^ J. Sashihara, PD. Burbelo; B. Savoldo; TC. Pierson; JI. Cohen, titrurile de anticorpi umani la virusul Epstein-Barr (EBV) gp350 se corelează cu neutralizarea infecțiozității mai bine decât titrurile de anticorpi la EBV gp42 utilizând o analiză de neutralizare a EBV bazată pe citometrie în flux rapid. , în Virologie , vol. 391, nr. 2, septembrie 2009, pp. 249-56, DOI : 10.1016 / j.virol . 2009.06.013 , PMID 19584018 .
- ^ Y. Al Tabaa, E. Tuaillon; K. Bollore; V. Foulongne; G. Petitjean; JM. Seigneurin; C. Duperray; C. Desgranges; JP. Vendrell, rezervor funcțional al virusului Epstein-Barr în celule plasmatice derivate din celule B cu memorie din sângele periferic infectat. , în Sânge , vol. 113, nr. 3, ianuarie 2009, pp. 604-11, DOI : 10.1182 / blood-2008-02-136903 , PMID 18845794 .
- ^ KA. Tânăr, AP. Herbert; PN. Barlow; VM. Holers; JP. Hannan, Bază moleculară a interacțiunii dintre receptorul complementului de tip 2 (CR2 / CD21) și glicoproteina gp350 a virusului Epstein-Barr. , în J Virol , vol. 82, nr. 22, noiembrie 2008, pp. 11217-27, DOI : 10.1128 / JVI.01673-08 , PMID 18786993 .
- ^ YF. Tsaparas, ML. Brigden; R. Mathias; E. Thomas; J. Raboud; PW. Doyle, Proporția pozitivă pentru virusul Epstein-Barr, citomegalovirusul, herpesvirusul uman 6, Toxoplasma și virusul imunodeficienței umane tipurile 1 și 2 la pacienții heterofili negativi cu limfocitoză absolută sau cu un pavilion limfocit atipic generat de instrumente. , în Arch Pathol Lab Med , vol. 124, nr. 9, septembrie 2000, pp. 1324-30, PMID 10975931 .
- ^ emedicine: Mononucleoză , la emedicine.medscape.com . Adus pe 29 aprilie 2010 .
- ^ Cozad J, Mononucleoza infecțioasă , în The Nurse Practitioner , vol. 21, n. 3, martie 1996, pp. 14-6, 23, 27-8, DOI : 10.1097 / 00006205-199603000-00002 , PMID 8710247 . Adus 27-05-2009 .
- ^ B Kagan, Ampicilină erupție cutanată , în Western Journal of Medicine , vol. 126, nr. 4, 1977, pp. 333-335, PMC 1237570 , PMID 855325 .
- ^ a b ( EN ) Scholarsresearchlibrary.com ( PDF ) (arhivat din original la 22 noiembrie 2010) .
- ^ Rosenfield RE, Schmidt PJ, Calvo RC, McGinniss MH,Anti-i, o aglutinină rece frecventă în mononucleoză infecțioasă , în Vox Sanguinis , vol. 10, nr. 5, 1965, pp. 631–634, DOI : 10.1111 / j.1423-0410.1965.tb01418.x , PMID 5864820 .
- ^ RL. CARTER, niveluri de trombocite în mononucleoza infecțioasă. , în Sânge , vol. 25, mai 1965, pp. 817-21, PMID 14282050 .
- ^ K. Yoda, T. Sata, T. Kurata și H. Aramaki, Orofaringotonsilita asociată cu infecția cu virusul Epstein-Barr nonprimar. , în Arch Otolaryngol Head Neck Surg , vol. 126, nr. 2, februarie 2000, pp. 185-93, PMID 10680870 .
- ^ YA. Meunier, sindrom asemănător mononucleozei infecțioase și tulburări gastrointestinale în infecția acută cu citomegalovirus dobândit. , în Singapore Med J , vol. 46, nr. 8, august 2005, pp. 421-3, PMID 16049613 .
- ^ AL. Chapman, R. Watkin și CJ. Ellis, Durere abdominală în mononucleoza infecțioasă acută. , în BMJ , vol. 324, nr. 7338, martie 2002, pp. 660-1, PMID 11895827 .
- ^ Jensen, Hal B, Complicații acute ale mononucleozei infecțioase ale virusului Epstein-Barr , în Opinia curentă în Pediatrie , vol. 12, nr. 3, Lippincott Williams & Wilkins, Inc., iunie 2000, pp. 263-268, DOI : 10.1097 / 00008480-200006000-00016 , ISSN 1040-8703 , PMID 10836164 .
- ^ Aghenta A, A Osowo și J Thomas, Fibrilație atrială simptomatică cu mononucleoză infecțioasă , în Canadian Family Physician , vol. 54, nr. 5, Colegiul medicilor de familie din Canada, mai 2008, pp. 695–696, PMC 2377232 , PMID 18474702 .
- ^ A. Bonsignore, G. Grillone; M. Soliera; F. Fiumara; M. Pettinato; G. Calarco; LG. Anjou; M. Licursi, [Ruptura ocultă a splinei la un pacient cu mononucleoză infecțioasă] , în G Chir , vol. 31, n. 3, martie 2010, pp. 86-90, PMID 20426918 .
- ^ DC. Farhi, R. Ashfaq, Patologie splenică după leziuni traumatice. , în Am J Clin Pathol , voi. 105, nr. 4, aprilie 1996, pp. 474-8, PMID 8604690 .
- ^ R. Benz, K. Seiler; M. Vogt, O cauză surprinzătoare de durere în piept. , în J Assoc Physicians India , vol. 55, octombrie 2007, pp. 725-6, PMID 18173027 .
- ^ B. Knobel, E. Melamud; S. Nofech-Moise; L. Zeidel, [Hiperplazia limfoidă splenică foliculară asociată cu infecția cu EBV] , în Harefuah , vol. 137, nr. 10, noiembrie 1999, pp. 449-51, 511, PMID 10959341 .
- ^ a b G. Hagemann, HJ. Mentzel; H. Weisser; A. Kunze; C. Terborg, modificări multiple ale semnalului MR reversibile cauzate de encefalita virusului Epstein-Barr. , în AJNR Am J Neuroradiol , voi. 27, n. 7, august 2006, pp. 1447-9, PMID 16908555 .
- ^ TM. Mendes, LC. Oliveira; L. Yamamoto; GM. Del Negro; TS. Bine, detectarea și tiparea antigenului nuclear al virusului Epstein-Barr la copiii imunocompromiși corelați cu descoperirile biopsiei tulburării limfoproliferative. , în Braz J Infect Dis , vol. 12, nr. 3, iunie 2008, pp. 186-91, PMID 18833401 .
- ^ R. Likic, D. Kuzmanic, Trombocitopenia severă ca o complicație a infecției acute cu virusul Epstein-Barr. , în Wien Klin Wochenschr , vol. 116, nr. 1-2, ianuarie 2004, pp. 47-50, PMID 15030124 .
- ^ a b Infectious Mononucleosis: Treatment & Medication - eMedicine Infectious Diseases , su emedicine.medscape.com . URL consultato il 18 settembre 2010 .
- ^ P. González-Delgado, M. Blanes; V. Soriano; D. Montoro; C. Loeda; E. Niveiro, Erythema multiforme to amoxicillin with concurrent infection by Epstein-Barr virus. , in Allergol Immunopathol (Madr) , vol. 34, n. 2, pp. 76-8, PMID 16606551 .
- ^ L. Mardivirin, L. Valeyrie-Allanore; E. Branlant-Redon; N. Beneton; K. Jidar; A. Barbaud; B. Crickx; S. Ranger-Rogez; V. Descamps, Amoxicillin-induced flare in patients with DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms): report of seven cases and demonstration of a direct effect of amoxicillin on Human Herpesvirus 6 replication in vitro. , in Eur J Dermatol , vol. 20, n. 1, pp. 68-73, DOI : 10.1684/ejd.2010.0821 , PMID 19822481 .
- ^ AC. LeClaire, CA. Martin; AD. Hoven, Rash associated with piperacillin/tazobactam administration in infectious mononucleosis. , in Ann Pharmacother , vol. 38, n. 6, giugno 2004, pp. 996-8, DOI : 10.1345/aph.1D378 , PMID 15113982 .
- ^ JY. An, B. Yoon; JS. Kim; IU. Song; KS. Lee; YI. Kim, Guillain-Barré syndrome with optic neuritis and a focal lesion in the central white matter following Epstein-Barr virus infection. , in Intern Med , vol. 47, n. 17, 2008, pp. 1539-42, PMID 18758131 .
- ^ K. Takahashi, M. Kunishige; M. Shinohara; K. Kubo; H. Inoue; H. Yoshino; A. Asano; S. Honda; T. Matsumoto; T. Mitsui, Guillain-Barré syndrome and hemophagocytic lymphohistiocytosis in a patient with severe chronic active Epstein-Barr virus infection syndrome. , in Clin Neurol Neurosurg , vol. 108, n. 1, dicembre 2005, pp. 80-3, DOI : 10.1016/j.clineuro.2004.11.009 , PMID 16311154 .
- ^ M. Bitan, R. Or; MY. Shapira; N. Mador; IB. Resnick; N. Saleh; KM. Weinberger; S. Samuel; E. Schechter; S. Slavin; DG. Wolf, Early-onset Guillain-Barré syndrome associated with reactivation of Epstein-Barr virus infection after nonmyeloablative stem cell transplantation. , in Clin Infect Dis , vol. 39, n. 7, ottobre 2004, pp. 1076-8, DOI : 10.1086/424015 , PMID 15472865 .
- ^ A. Khalili-Shirazi, N. Gregson; I. Gray; J. Rees; J. Winer; R. Hughes, Antiganglioside antibodies in Guillain-Barré syndrome after a recent cytomegalovirus infection. , in J Neurol Neurosurg Psychiatry , vol. 66, n. 3, marzo 1999, pp. 376-9, PMID 10084538 .
- ^ Q. Hao, T. Saida; S. Kuroki; M. Nishimura; M. Nukina; H. Obayashi; K. Saida, Antibodies to gangliosides and galactocerebroside in patients with Guillain-Barré syndrome with preceding Campylobacter jejuni and other identified infections. , in J Neuroimmunol , vol. 81, n. 1-2, gennaio 1998, pp. 116-26, PMID 9521613 .
- ^ L. Drago, A. Lombardi; E. De Vecchi; G. Giuliani; R. Bartolone; MR. Gismondo, Comparison of nested PCR and real time PCR of Herpesvirus infections of central nervous system in HIV patients. , in BMC Infect Dis , vol. 4, novembre 2004, p. 55, DOI : 10.1186/1471-2334-4-55 , PMID 15571633 .
- ^ H. Fujimoto, K. Asaoka; T. Imaizumi; M. Ayabe; H. Shoji; M. Kaji, Epstein-Barr virus infections of the central nervous system. , in Intern Med , vol. 42, n. 1, gennaio 2003, pp. 33-40, PMID 12583615 .
- ^ JA. Schiff, JA. Schaefer; JE. Robinson, Epstein-Barr virus in cerebrospinal fluid during infectious mononucleosis encephalitis. , in Yale J Biol Med , vol. 55, n. 1, pp. 59-63, PMID 6287744 .
- ^ JI. Cohen, H. Kimura; S. Nakamura; YH. Ko; ES. Jaffe, Epstein-Barr virus-associated lymphoproliferative disease in non-immunocompromised hosts: a status report and summary of an international meeting, 8-9 September 2008. , in Ann Oncol , vol. 20, n. 9, settembre 2009, pp. 1472-82, DOI : 10.1093/annonc/mdp064 , PMID 19515747 .
- ^ H. Katano, MA. Ali; AC. Patera; M. Catalfamo; ES. Jaffe; H. Kimura; JK. Dale; SE. Straus; JI. Cohen, Chronic active Epstein-Barr virus infection associated with mutations in perforin that impair its maturation. , in Blood , vol. 103, n. 4, febbraio 2004, pp. 1244-52, DOI : 10.1182/blood-2003-06-2171 , PMID 14576041 .
- ^ S. Ohshima, M. Ishii; H. Asada; T. Tatekawa; N. Yamaguchi; H. Kobayashi; T. Ishii; T. Mima; I. Kawase; Y. Saeki, A possible mechanism of NK cell-lineage granular lymphocyte proliferative disorder (NK-GLPD) in a patient with chronic active Epstein-Barr virus infection (CAEBV) and severe hypersensitivity to mosquito bites (SHMB). , in Intern Med , vol. 41, n. 8, agosto 2002, pp. 651-6, PMID 12211536 .
- ^ T. Taketani, A. Kikuchi; J. Inatomi; R. Hanada; H. Kawaguchi; K. Ida; T. Oh-Ishi; T. Arai; H. Kishimoto; K. Yamamoto, Chronic active Epstein-Barr virus infection (CAEBV) successfully treated with allogeneic peripheral blood stem cell transplantation. , in Bone Marrow Transplant , vol. 29, n. 6, marzo 2002, pp. 531-3, DOI : 10.1038/sj.bmt.1703392 , PMID 11960276 .
- ^ HS. Cho, IS. Kim; HC. Park; MJ. Ahn; YY. Lee; CK. Park, A case of severe chronic active Epstein-Barr virus infection with T-cell lymphoproliferative disorder. , in Korean J Intern Med , vol. 19, n. 2, giugno 2004, pp. 124-7, PMID 15366645 .
- ^ I. Tsuge, T. Morishima; M. Morita; H. Kimura; K. Kuzushima; H. Matsuoka, Characterization of Epstein-Barr virus (EBV)-infected natural killer (NK) cell proliferation in patients with severe mosquito allergy; establishment of an IL-2-dependent NK-like cell line. , in Clin Exp Immunol , vol. 115, n. 3, marzo 1999, pp. 385-92, PMID 10193407 .
- ^ SD. Vernon, T. Whistler; B. Cameron; IB. Hickie; WC. Reeves; A. Lloyd, Preliminary evidence of mitochondrial dysfunction associated with post-infective fatigue after acute infection with Epstein Barr virus. , in BMC Infect Dis , vol. 6, 2006, p. 15, DOI : 10.1186/1471-2334-6-15 , PMID 16448567 .
- ^ NE. Soto, SE. Straus, Chronic Fatigue Syndrome and Herpesviruses: the Fading Evidence. , in Herpes , vol. 7, n. 2, maggio 2000, pp. 46-50, PMID 11867001 .
- ^ K. Kawai, A. Kawai, Studies on the relationship between chronic fatigue syndrome and Epstein-Barr virus in Japan. , in Intern Med , vol. 31, n. 3, marzo 1992, pp. 313-8, PMID 1319246 .
- ^ D. Koo, Chronic fatigue syndrome. A critical appraisal of the role of Epstein-Barr virus. , in West J Med , vol. 150, n. 5, maggio 1989, pp. 590-6, PMID 2545048 .
- ^ EL. Thacker, F. Mirzaei e A. Ascherio, Infectious mononucleosis and risk for multiple sclerosis: a meta-analysis. , in Ann Neurol , vol. 59, n. 3, marzo 2006, pp. 499-503, DOI : 10.1002/ana.20820 , PMID 16502434 .
- ^ Burke A Cunha, Michael Stuart Bronze, Infectious Mononucleosis Workup , su emedicine.medscape.com , Medscape , 11 settembre 2011.
- ^ BA. Cunha, Systemic infections affecting the liver. Some cause jaundice, some do not. , in Postgrad Med , vol. 84, n. 5, Ott 1988, pp. 148-58, 161-3, 166-8, PMID 3050927 .
- ^ DN. Baron, JL. Bell; WN. Dunnet, Biochemical studies on hepatic involvement in infectious mononucleosis , in J Clin Pathol , vol. 18, marzo 1965, pp. 209-11, PMID 14276157 .
- ^ CA. Horwitz, MD. Burke; P. Grimes; J. Tombers, Hepatic function in mononucleosis induced by Epstein-Barr virus and cytomegalovirus. , in Clin Chem , vol. 26, n. 2, febbraio 1980, pp. 243-6, PMID 6101548 .
- ^ N. Mygind, Serial serum enzyme studies in infectious mononucleosis. , in Scand J Infect Dis , vol. 8, n. 3, 1976, pp. 139-42, PMID 968455 .
- ^ Torre D, Tambini R, Acyclovir for treatment of infectious mononucleosis: a meta-analysis , in Scand. J. Infect. Dis. , vol. 31, n. 6, 1999, pp. 543–7, DOI : 10.1080/00365549950164409 , PMID 10680982 .
- ^ Balfour HH, Hokanson KM, Schacherer RM, A virologic pilot study of valacyclovir in infectious mononucleosis , in J. Clin. Virol. , vol. 39, n. 1, 2007, pp. 16–21, DOI : 10.1016/j.jcv.2007.02.002 , PMID 17369082 .
- ^ Mulroy R,Amoxycillin rash in infectious mononucleosis , in Br Med J , vol. 1, n. 5852, marzo 1973, p. 554, DOI : 10.1136/bmj.1.5852.554 , PMC 1588712 , PMID 4266345 .
- ^ van der Linden PD, van der Lei J, Vlug AE, Stricker BH, Skin reactions to antibacterial agents in general practice , in J Clin Epidemiol , vol. 51, n. 8, agosto 1998, pp. 703–8, DOI : 10.1016/S0895-4356(98)00041-9 , PMID 9743319 .
«infectious mononucleosis increased the risk of rash in amoxicillin users with a factor of 58.» . - ^ Wargo KA, McConnell V, Jennings M, Amoxicillin/telithromycin-induced rash in infectious mononucleosis , in Ann Pharmacother , vol. 39, n. 9, settembre 2005, p. 1577, DOI : 10.1345/aph.1G140 , PMID 16046485 .
«Approximately 70-100% of patients who receive a ß-lactam antibiotic while infected with the Epstein-Barr virus will develop a maculopapular rash» . - ^ Candy B, Hotopf M., Steroids for symptom control in infectious mononucleosis , in Cochrane Database Sys Rev , vol. 3, n. 4, 2006, pp. CD004402, DOI : 10.1002/14651858.CD004402.pub2 , PMID 16856045 .
- ^ Infectious Mononucleosis , su webmd.com , WebMD, 24 gennaio 2006. URL consultato il 10 luglio 2006 .
- ^ L. Højberg, E. Søndergård e C. Pedersen, A case of Epstein-Barr virus infection complicated with Guillain-Barré syndrome involving several cranial nerves. , in Scand J Infect Dis , vol. 37, n. 6-7, 2005, pp. 522-4, DOI : 10.1080/00365540510038514 , PMID 16012019 .
- ^ C. Oncel, A rare clinical presentation of Ebstein-Barr virus. , in Braz J Infect Dis , vol. 14, n. 2, aprile 2010, pp. 211-2, PMID 20563455 .
- ^ Plasmapheresis in chronic demyelinating polyneuropathy
- ^ Kimura H, Pathogenesis of chronic active Epstein-Barr virus infection: is this an infectious disease, lymphoproliferative disorder, or immunodeficiency? , in Rev. Med. Virol. , vol. 16, n. 4, 2006, pp. 251–61, DOI : 10.1002/rmv.505 , PMID 16791843 .
- ^ a b Takano H, Nakagawa K, Ishio N, et al. , Active myocarditis in a patient with chronic active Epstein-Barr virus infection , in Int. J. Cardiol. , vol. 130, n. 1, ottobre 2008, pp. e11–3, DOI : 10.1016/j.ijcard.2007.07.040 , PMID 17913266 .
- ^ Luzuriaga K, Sullivan JL, Infectious mononucleosis , in N. Engl. J. Med. , vol. 362, n. 21, maggio 2010, pp. 1993–2000, DOI : 10.1056/NEJMcp1001116 , PMID 20505178 .
- ^ Mayoclinic - Prevention of mononucleosis
Bibliografia
- Anna M. Molina Romanzi, Microbiologia clinica , Torino, UTET, 2002, ISBN 88-7933-251-1 .
- Claudio Rugarli, Medicina interna sistematica , 5ª ed., Masson, 2005, ISBN 978-88-214-2792-3 .
- Harrison, Principi di Medicina Interna - Il manuale , 16ª ed., New York-Milano, McGraw-Hill, 2006, ISBN 88-386-2459-3 .
- Mauro Moroni, Roberto Esposito, Fausto De Lalla, Malattie infettive, 7ª edizione , Milano, Elsevier Masson, 2008, ISBN 978-88-214-2980-4 .
- Patrick R. Murray, Ken S. Rosenthal, Michael A. Pfaller, Microbiologia Medica , 6ª ed., Milano, Elsevier Masson, 2010, ISBN 978-88-214-3169-2 , ..
- Stanley Robbins, Ramzi Cotran, Le basi patologiche delle malattie Vol.1 , 8ª Ed., Elsevier Masson, 2010, ISBN 978-88-214-3175-3 .
Voci correlate
Altri progetti
-
 Wikiquote contiene citazioni sulla mononucleosi infettiva
Wikiquote contiene citazioni sulla mononucleosi infettiva -
 Wikimedia Commons contiene immagini o altri file sulla mononucleosi infettiva
Wikimedia Commons contiene immagini o altri file sulla mononucleosi infettiva
Collegamenti esterni
- ( EN ) Mononucleosi infettiva , su Enciclopedia Britannica , Encyclopædia Britannica, Inc.
- ( EN ) CDC Atlanta - Mononucleosi , su cdc.gov . URL consultato il 18 settembre 2010 (archiviato dall' url originale il 27 dicembre 2011) .
- ( EN ) Merck Manual online - Mononucleosi , su merck.com .
- ( EN ) Medlineplus.gov - Mononucleosi , su vsearch.nlm.nih.gov .
- ( EN ) Rxlist.com - Mononucleosi , su rxlist.com .
- ( EN ) University of Leeds Infezioni da EBV , su dentistry.leeds.ac.uk .
| Controllo di autorità | Thesaurus BNCF 36270 · GND ( DE ) 4161648-0 · NDL ( EN , JA ) 00561419 |
|---|