Trombofilia
| Trombofilia | |
|---|---|
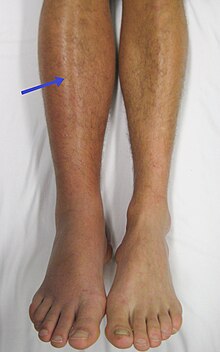
| Ultrasunete imagine care demonstrează un cheag de sânge în vena femurală comună stângă | |
| Specialitate | hematologie |
| Clasificare și resurse externe (EN) | |
| ICD-9 -CM | 286.9 |
| OMIM | 188050 , 614486 , 614486 , 188050 și 188050 |
| Plasă | D019851 |
| eMedicină | 211039 |
Trombofilia (numit uneori hipercoagulabilitate sau de stat protrombotic) este un coagularea sângelui anomalie care crește riscul de tromboză . Acest tip de anomalie poate fi găsită în aproximativ 50% dintre persoanele care au avut un episod de tromboză (cum ar fi tromboza venoasa profunda la nivelul picioarelor) , care nu este cauzată de orice altă cauză. O parte semnificativă a populației are această anomalie diagnosticabila, dar cele mai multe se dezvolta tromboza numai în prezența altor factori de risc.
Nu există nici un tratament specific pentru majoritatea thrombophiliacs , dar apariția episoadelor recurente de tromboză poate fi un indiciu pentru prescrierea pe termen lung anticoagulant terapie. Forma principală de trombofilie, antitrombină deficit, a fost identificat în 1965 , în timp ce majoritatea anomaliilor comune (inclusiv factorul V Leiden ) au fost descrise în anii 1990 .
Epidemiologie
Type 1 thrombophilias sunt rare. deficit de antitrombină este prezent în 0,2% din populație și în 0.5-7.5% din cei care suferă de tromboză venoasă. Proteina C deficienta este de asemenea prezentă în 0,2% din populație și în 2,5-6% din cei care suferă de tromboză. Procentul persoanelor care suferă de deficit de proteină S nu este cunoscută, dar este cunoscut faptul ca 1.3-5% dintre cei care suferă de tromboză au această deficiență. [1]
Tip 2 thrombophilias sunt mult mai frecvente. Factorul V Leiden este prezent în 5% din populația de origine europeană de Nord , dar mult mai rar printre cele ale asiatice sau africane de origine. La persoanele cu tromboză, 10% au factorul V Leiden. În cei care au fost testate pentru trombofilie, 30-50% au această anomalie. Ca și în factorul V Leiden, această anomalie este mai puțin frecventă printre africani și asiatici . [1]
Frecvența exactă a sindromului antifosfolipidic nu este bine cunoscut ca diferite studii folosesc diferite definiții ale sindromului. Anticorpii antifosfolipidici se găsesc în 24% din cele testate pentru trombofilie. [2]
fundal
German medic Rudolf Virchow categorisite anomalii ale densității sângelui ca factor în dezvoltarea trombozei în 1856. Natura exactă a acestor anomalii a ramas evaziv pana la prima forma de trombofilie, deficit de antitrombină , a fost recunoscut în 1965 de către o parte a hematolog norvegian Olav Egeberg. [3] deficit de proteină C , a fost recunoscută în 1981 , când a fost descris de catre cercetatorii de la Institutul de Cercetare Scripps si Centrul de Control al Bolilor . [4]deficit deproteină S a fost descoperit în 1984 de către cercetătorii de la Universitatea din Oklahoma . [5] [6] [7]
Sindromul antifosfolipidic a fost descris în detaliu în 1980 după diferite rapoarte anterioare de anticorpi specifici gasite la pacientii cu lupus eritematos si tromboza. [2] [8] Descoperirea sindromului este adesea atribuita britanic reumatologist Graham Hughes RV și pentru acest motiv, este adesea menționată ca „sindromul Hughes“. [9]
Thrombophilias de origine genetică, care sunt cele mai comune, au fost descrise în anii 1990 . Numeroase studii au indicat anterior că multe persoane cu tromboza de rezistenta la proteina expus activată C. In 1994 , un grup de cercetători din Leiden din Olanda au identificat cel mai frecvent defect care stau la baza: o mutatie in factorul V , care face rezistent la acțiunea proteinei C activate Defectul a fost numit Leiden factor V, deoarece anomaliile genetice sunt de obicei numite după numele locului unde au fost descoperite. [10] Doi ani mai târziu, același grup descris o mutatie comuna in gena protrombinei , care determină o creștere a nivelului de protrombină și un risc ușor crescut de tromboză. [5] [6] [11]
Acesta este suspectat că , în viitor , anomaliile care stau la baza trombozei familiale vor fi descoperite prin studiul de asociere la nivel genomului prin analiza polimorfisme unice de nucleotide . [5] [6]
Etiologie
Trombofilia poate fi congenitală sau dobândită. trombofilie congenitală se referă la trombofilie prezent de la nastere (de obicei ereditară, caz în care vorbim de „trombofilie ereditară“), care crește tendința de a dezvolta tromboza. Noi vorbim de trombofilie dobândite în cazul în care aceasta se manifestă în cursul vieții.
congenitale trombofilie
Cele mai comune tipuri de trombofilie congenitale sunt cele care apar ca urmare a hiperactivitatea factorilor de coagulare. Ele sunt relativ minore și, prin urmare, sunt clasificate ca fiind defecte „de tip II“. [1] Cele mai frecvente sunt factorul V Leiden (o mutatie in F5 gena la poziția 1691) și o mutație în protrombinei genei (la poziția 20210 a genei în 5 „UTR ). [12] [13]
Formele rare de trombofilie congenitale sunt de obicei cauzate de un deficit de anticoagulante. Ele sunt clasificate ca fiind „de tip I“ și sunt mai grave, deoarece acestea sunt cele mai frecvente cauze ale trombozei. [1] Principalele sunt antitrombina III deficiență de proteină C deficiență și deficit de proteină S . [12] [13] thrombophilias în medie , rare sunt factorul XIII mutatie [13] si dysfibrinogemia familiala (a fibrinogen anomalie). [13] Este neclar dacă tulburări congenitale ale fibrinolizei (sistem care distruge cheaguri) creste riscul de tromboza. [1] congenitala plasminogenului carență, de exemplu, poate provoca probleme oculare si alte organe , dar link - ul la tromboza este mai puțin sigur. [14]
Grupul de sânge determină un risc diferit de tromboză. Persoanele cu grupa 0, altele decât sânge au un risc relativ de două până la patru ori mai mare. Persoanele cu grupa 0 de sânge au un nivel mai scăzut al factorului von Willebrand și factorul VIII , care conferă protecție împotriva trombozelor. [6]
trombofilie dobândite
Există o serie de condiții dobândite, care pot crește riscul de tromboză. Un exemplu este sindromul anticorpilor antifosfolipidici , [12] [13] , care este cauzată de acțiunea anticorpilor asupra constituenților membranei celulare, în special lupus anticoagulant (descoperit inițial la persoanele cu lupus eritematos sistemic , dar adesea prezente la persoanele afectate de boala), anti-cardiolipină anticorpi și anti-β 2 glicoproteina 1 anticorpi ; Prin urmare, este adesea considerată o boală autoimună . In unele cazuri, sindromul antifosfolipidic poate provoca atat tromboza venoasa si arteriala. Acesta este adesea puternic asociat cu atac de cord și poate provoca un alt set de simptome (cum ar fi livedo reticularis ale pielii și migrenă ). [2]
Trombocitopenie indusă de heparină (TIE) este cauzata de o reactie a sistemului imunitar împotriva medicamentului anticoagulant heparină (sau derivați ai acestuia). [12] Deoarece este asociat cu număr scăzut de trombocite, TIE este puternic asociat cu riscul de tromboză venoasă și arterială. [15] paroxistică nocturnă hemoglobinuriei (PNH) este o afectiune rara cauzata de o alterare dobândită a Piga gena care joaca un rol in protejarea celulelor sanguine din sistemul complementar . PNH creste riscul de tromboza venoasa , dar este de asemenea asociata cu anemie hemolitică (anemie care rezultă din distrugerea celulelor roșii din sânge). [16] Ambele TIE si PNH necesita un tratament specific. [15] [16]
Condițiile hematologici asociate cu fluxul sanguin lent poate crește riscul de tromboză. De exemplu, siclemie (cauzata de o mutatie in hemoglobinei ) este văzută ca un factor prothrombotic indus de debit redus. [12] In mod similar, sindroame mieloproliferative , in care maduva osoasa produce prea multe globule roșii, predispune la tromboza, in special policitemia vera (exces de celule roșii din sânge) și trombocitoza esențială (trombocite în exces). Aceste condiții necesită de obicei un tratament specific, atunci când acestea sunt identificate. [17]
Cancer , în special în cazul metastazelor , este un factor de risc pentru tromboză. [13] [18] Numeroase mecanisme de acțiune au fost propuse , cum ar fi activarea sistemului de coagulare de catre celulele canceroase sau secreția de substanțe coagulante. În plus, unele tratamente anti-cancer (cum ar fi utilizarea de cateter venos central pentru chimioterapie ) , poate crește și mai mult riscul de tromboză. [19]
Sindrom nefrotic , în care proteinele din sange sunt eliberate in urina din cauza problemelor renale, poate predispune la tromboza; [12] acest lucru se întâmplă mai ales în cazurile severe (indicate prin sângele albuminei niveluri sub 25 g / l) , iar în cazul în care sindromul este cauzat de glomerulonefrita membranoasă . [20] Boala lui Crohn și colita ulcerativă predispune la tromboza, în special atunci când boala este activă. Au fost propuse diferite mecanisme de acțiune. [18] [21]
Sarcina este asociat cu un risc crescut de tromboză. Este , probabil , rezultă dintr - o creștere fiziologică în coagulability în timpul sarcinii , care protejează împotriva postpartum sângerare . [22]
Hormonul feminin estrogen , atunci când sunt utilizate combinate in anticonceptionale si terapia de substituție hormonală la menopauză , a fost asociată cu un risc de două până la șase ori mai crescut de tromboză venoasă. Riscul depinde de tipul de hormon utilizat, doza de estrogen si prezenta altor factori trombofilice. [23] Cauza a fost atribuită diferitelor mecanisme, cum ar fi proteina S si factorul tisular al căii inhibitoare deficiență. [24]
Obezitatea a fost mult timp considerată ca fiind un factor de risc pentru tromboză venoasă. Potrivit numeroase studii, riscul se dublează, în special în combinație cu utilizarea de contraceptive orale sau după o intervenție chirurgicală . La subiecții obezi, au fost descrise diferite anomalii de coagulare. Plasminogen activator inhibitor-1 (PAI-1), un inhibitor al fibrinolizei, este prezent la un nivel ridicat in cazul persoanelor obeze. Persoanele obeze au un număr mare de microvezicule circulant (fragmente de celule deteriorate) ceea ce conduce la probleme la niveluri tisulare. Acesta poate crește de trombocite agregare și există un nivel ridicat de proteine de coagulare , cum ar fi factorul von Willebrand, fibrinogen, factorul VII și factorul VIII . Obezitatea poate creste, de asemenea, riscul de recurență a trombozei episoade. [25]
origine incerta
Numeroase condiții au fost asociate cu tromboza venoasa care pot fi de orice origine genetică sau dobândită. [13] Acestea includ niveluri ridicate ale factorului VIII, factorul IX , factorul XI , fibrinogen și B2 carboxipeptidaza și niveluri scăzute ale inhibitorului căii factorului tisular. Rezistența la proteina C activată care nu este datorată mutațiilor factorului V este probabil cauzat de alți factori și rămâne un factor de risc pentru tromboza. [13]
Exista o asociere intre sange nivelurile de homocisteina si tromboza, [13] , deși nu este prezentă în toate studiile. [6] Nivelurile de homocisteina sunt determinate de mutații în MTHFR și CBS genelor , dar și de nivelurile dependente de dieta de acid folic , vitamina B6 și vitamina B12 . [1]
Patogenie
Tromboza este o problemă multifactorială, deoarece există mai multe cauze care pot duce la dezvoltarea unei tromboze. Acești factori de risc pot include diferite combinații de anomalii ale peretelui vaselor sanguine, anomalii ale fluxului sanguin (cum ar fi imobilitate) și anomalii ale viscozității sângelui. Trombofilia este cauzata de anomalii ale vâscozității sângelui cauzate de nivelurile de factori de coagulare și alte proteine care circula in sange, care fac parte din procesul de hemostaza. [13]
Procesul de coagulare fiziologică este declanșată de eliberarea factorului tisular din tesuturi deteriorate. Factor tisular se leagă la circulant VIIa factorului . Această combinație promovează factorul X la factorul Xa și factorul IX la factorul IXa. Factorul Xa (în prezența factorului V ) activează protrombina în trombină. Trombina este o enzimă cheie în procesul de coagulare: se genereaza fibrinei din fibrinogen și activează alte enzime și cofactori ( factorul XIII , factorul XI , factorul V și al factorului VIII , TAFI) care măresc cheagului de fibrină. [1] Procedeul este inhibată de TFPl (care inactivează primul pas catalizată de factor Vila / factor tisular), antitrombină (care inactivează trombina, factorii IXa, Xa și XIa). [1]
In trombofilie, echilibrul dintre „procoagulant“ și activitatea „anticoagulant“ este alterat. Gravitatea dezechilibrului este legată de riscul de tromboză în curs de dezvoltare. Chiar și o tulburare mică de proteine, cum ar fi reducerea antitrombinei la 70-80% din nivelul normal, poate crește riscul de tromboză; aceasta deosebește de hemofilie , care are loc numai în cazul în care factorii de coagulare sunt extrem de scăzute. [1]
În plus față de efectele asupra trombozei, stările de hipercoagulabilitate pot accelera dezvoltarea aterosclerozei , tulburare arterială , care poate provoca infarct miocardic și a altor boli cardiovasculare. [26] [27]
Clinica
semne si simptome
Cele mai multe condiții comune asociate cu trombofilie sunt phlebothrombosis și embolie pulmonară (PE) , adesea denumite colectiv tromboembolism venos. Tromboza venoasă profundă apare de obicei la nivelul picioarelor cu durere, inflamație și roșeață a membrelor. Aceasta poate duce la o stare de umflare și greutate datorită deteriorării valvelor din vene. [28] Cheagul poate rupe si cursa ( embolie ) in arterele pulmonare. În funcție de mărimea și localizarea cheag, ea se manifestă ca dispnee , dureri în piept, palpitații și poate duce la șoc și stop cardiac ca complicații. [18] [29]
Tromboză venoasă poate apărea în diferite părți ale corpului: în venele cerebrale , in ficat ( tromboza venei porte și tromboza venei hepatice ), în superioare și mezenterice inferioare venelor, în rinichi ( tromboza venei renale ) și în brațele ( sindromul de Paget-von Schroetter ). [18] Este încă neclar dacă trombofilie crește riscul de tromboză arterială (care este una dintre cauzele infarctului miocardic ). [18] [30] [31]
Trombofilia a fost legata de cazuri repetate avort spontan [32] și alte complicații ale sarcinii , cum ar fi creșterea fetală redusă, deces fetale, preeclampsie si abruptio placentae . [18]
Deficit de proteină C la nou - născuți poate provoca purpură fulminantă , o tulburare de sângerare severă , care duce la moartea țesutului și sângerare la nivelul pielii și a altor organe. Această condiție a fost, de asemenea, raportată la adulți. Proteina C siproteina S deficienta a fost de asemenea asociată cu necroza cutanată crescută sau inițierea tratamentului anticoagulant cu warfarina sau alte medicamente similare. [18] [33]
Încercări de laborator și instrumentale
Testele pentru trombofilie includ CBC (cu examenul citologic), protrombinice ori, parțial de tromboplastină , trombina si reptylase , lupus anticoagulant , anti-cardiolipina anticorp anti-β2 glicoproteina 1 murin , rezistența la proteina C activată, fibrinogen teste, factor V Leiden , protrombina mutații și bazale homocisteină niveluri. [18] Testele pot fi mai mult sau mai puțin aprofundată în funcție de raționamentul clinic și prezența altor anomalii în faza de evaluare inițială. [18]
Există opinii divergente cu privire la necesitatea de a investiga trombofilie în cineva care a avut un episod de tromboză nemotivată. Chiar și cei care suferă de o formă de trombofilie, nu risca neapărat alte fenomene de tromboză în timp ce trombozei recurente este mai probabil la persoanele care au avut tromboze anterioare, chiar și printre cei care nu au anomalii trombofilice detectabile. [30] [33] [34] tromboembolismului sau tromboza la site - uri neobișnuite ( de exemplu în vena hepatică în sindromul Budd-Chiari condiții) sunt în general acceptate pentru a recomanda analize. Raportul cost / beneficiu este mult mai probabil să fie mai bine la persoanele cu antecedente personale sau familiale evidente de tromboză. [35] Pe de altă parte, combinația de trombofilie cu alți factori de risc pot oferi indicații pentru tratamente preventive, motiv pentru care testul de trombofilie poate fi , de asemenea , indicat pentru cei care nu îndeplinesc în totalitate criteriile pentru aceste teste. [34] Căutarea unor anomalii de coagulare nu este în mod normal , efectuată la pacienții la care tromboză are un declanșator evident. De exemplu, în cazul în care tromboza este datorată imobilizării în urma intervențiilor chirurgicale ortopedice , acesta este considerat a fi „provocat“ de imobilizare și intervenție chirurgicală, astfel de teste sunt mai puțin probabil să dea rezultate importante clinic. [33] [34]
În Marea Britanie, liniile directoare oferă îndrumări specifice pentru testarea trombofilie. Se recomandă ca testele sunt efectuate numai după testele de consiliere corespunzătoare și, prin urmare, sunt, de obicei, nu a fost efectuată la momentul diagnosticului de tromboză, dar la un moment ulterior. [33] În situații speciale, cum ar fi retiniană tromboză venoasă , testele nu sunt recomandate , deoarece trombofilie nu este considerat un factor de risc important. În alte condiții rare, în general, asociate cu hipercoagulabilitatea, cum ar fi tromboza venoasă cerebrală și portal tromboză venoasă, nu există date suficiente pentru stat ca screening-ul pentru trombofilie este utilă și în aceste condiții, nu este considerat un test. [33] Atunci când se analizează raportul cost-beneficiu (în ceea ce privește creșterea speranței de viață), este în general clar dacă costul ridicat al testelor necesare pentru a detecta trombofilie este justificată, [36] cu excepția cazului în testele sunt nu se limitează la situații specifice. [37]
Recurența avorturi spontane recomandă să efectueze teste pentru trombofilie, în special anticorpi antifosfolipidici (anti-cardiolipina IgG și IgM, în plus față de lupus anticoagulant), factorul V Leiden și mutația protrombinei, rezistența la proteina C și un general verificați de coagulare cu un test numit thromboelastography . [32]
Femeile care intenționează să utilizeze contraceptive orale nu beneficiază de screening-ul de rutină pentru thrombophilias deoarece riscul absolut de evenimente trombotice este scăzută. În cazul în care femeia sau un grad prima rudă a avut tromboză, riscul de a avea tromboză este crescut. Testarea acestui grup select poate conduce la beneficii, [24] , dar chiar și în cazul în care rezultatul este negativ, pot exista riscuri reziduale. [33] Orientările propun utilizarea formelor alternative de contracepție , mai degrabă decât să se bazeze pe de screening. [33]
Screening - ul pentru trombofilie la persoanele cu tromboză arterială nu este recomandată în general, [33] , cu excepția pacienților în special tineri ( în special cei care fumeaza sau utilizarea de estrogen care conțin contraceptive orale) și cei la care revascularizare, în cazul -coronary by - pass aortic , eșuează din cauza ocluzia grefei rapide. [31]
Tratament
Nu există nici un tratament specific pentru trombofilie, cu excepția cazului în care este cauzată de alte boli (cum ar fi sindromul nefrotic), caz în care este boala de bază. La persoanele cu tromboza recurente sau cu nici o cauza aparenta sau la cei cu un risc ridicat de trombofilie, cea mai importantă decizie este dacă pentru a recomanda utilizarea de diluanti de sange , cum ar fi warfarina pentru perioade lungi de timp pentru a reduce riscul de episoade ulterioare. [38] Acest risc trebuie comparată cu cea a sângerării, deoarece riscul de sângerare severă este de 3% pe an , iar 11% dintre acestea pot cauza moartea indusă de medicamente. [38]
În plus față de formele menționate anterior de trombofilie, riscul de recurență după un episod trombotic este determinată de factori cum ar fi gradul și severitatea trombozei inițiale, fie că a avut o cauză (cum ar fi imobilitate sau sarcina), numărul trombotice evenimente, sexul masculin, prezența unui filtru pe vena cavă inferioară , prezența cancerului, simptomele sindromului post-trombotic și obezitate . [38] Acești factori tind să fie mai importantă în decizia decât prezența sau absența unui trombofilie diagnosable. [33] [39]
Persoanele cu sindrom de fosfolipide se poate recomanda pe tratament anticoagulant pe termen lung, după un prim episod de tromboza. Riscul este determinat de subtipul anticorpilor detectați, concentrația de anticorpi, dacă au fost detectate anticorpi multiple sau dacă au fost detectate o dată sau de mai multe ori. [2]
femeile trombofilică care doresc să aibă un copil sau care sunt gravide, de obicei, au nevoie de terapii alternative pentru warfarină în timpul sarcinii, mai ales in primele treisprezece saptamani, deoarece ar putea provoca anomalii fetale. Heparina cu greutate moleculară mică (LMHW cum ar fi enoxaparina ) este utilizat în mod generic ca înlocuitor. [40] Warfarina și HGMM poate fi utilizat în timpul alăptării. [40]
Prognoză
La persoanele fără trombofilie diagnosticabila, riscul cumulativ de a dezvolta trombozei până la vârsta de 60 este de aproximativ 12%. Aproximativ 60% dintre persoanele cu deficit de antitrombină va experimenta cel puțin un eveniment trombotic de 60 de ani, precum și aproximativ 50% din cei cu deficit de proteină C și aproximativ o treime din cei cu deficit de proteină S. Indivizii cu rezistenta la proteina C activată ( de obicei, o consecință a factorului V Leiden) au doar o creștere mică a riscului, cu aproximativ o sansa de 15% se confrunta cu o tromboză la vârsta de 60 de ani. [1] În general, bărbații sunt mai predispuși la episoade repetate tromboză. [6]
Persoanele cu factor V Leiden au un risc relativ scazut de tromboza, dar se poate dezvolta tromboza, în prezența unor factori de risc suplimentari, cum ar fi imobilizarea. Cele mai multe persoane cu mutația protrombinei (G20210A) nu se va dezvolta tromboza. [1]
Notă
- ^ A b c d e f g h i j k Crowther MA, Kelton JG, congenitale stări trombofilice asociate cu tromboza venoasa: o prezentare calitativă și sistem de clasificare propus , în Ann. Intern. Med. , Vol. 138, nr. 2, 2003, pp. 128-34, PMID 12529095 .
- ^ A b c d Ruiz-Irastorza G, Crowther M, Branch W, Khamashta MA, sindromul antifosfolipidic , in Lancet, vol. 376, nr. 9751, octombrie 2010, pp. 1498-509, DOI : 10.1016 / S0140-6736 (10) 60709-X , PMID 20822807 .
- ^ Egeberg O, Mostenire deficit de antitrombină care cauzează trombofilie, în Thromb. Diath. Haemorrh. , vol. 13, June 1965 pp. 516-30, PMID 14347873 .
- ^ Griffin JH, Evatt B, Zimmerman TS, Kleiss AJ, Wideman C, Deficitul de proteina C in boala trombotică congenital , în J. Clin. Investi. , vol. 68, nr. 5, noiembrie 1981, pp. 1370-3, DOI : 10.1172 / JCI110385 , PMC 370934 , PMID 6895379 .
- ^ A b c Dahlbäck B, Advances in mecanismele patogenice intelegere a tulburarilor trombofilice , in Blood, voi. 112, nr. 1, iulie 2008, pp. 19-27, DOI : 10.1182 / sânge-2008-01-077909 , PMID 18574041 . Adus de douăzeci și unu septembrie 2011 (arhivate din original la 08 decembrie 2010).
- ^ A b c d e f ROSENDAAL FR, Reitsma PH, Genetica tromboză venoasă , în J. Thromb. Haemost. , 7 Suppl 1, iulie 2009, pag. 301-4, DOI : 10.1111 / j.1538-7836.2009.03394.x , PMID 19630821 .
- ^ Comp PC, Esmon CT, recurente tromboembolism venos la pacienții cu deficiență parțială a proteinei S , în N. Engl. J. Med. , Vol. 311, n. 24 decembrie 1984, pp. 1525-8, DOI : 10.1056 / NEJM198412133112401 , PMID 6239102 .
- ^ Hughes GR,Thrombosis, avort, boli cerebrale, si anticoagulant lupus , în Br. Med. J. (Clin Res Ed), voi. 287, nr. 6399, octombrie 1983, pag. 1088-9, DOI : 10.1136 / bmj.287.6399.1088 , PMC 1549319 , PMID 6414579 .
- ^ Sanna G, D'Cruz D, Cuadrado MJ, manifestări cerebrale în sindromul antifosfolipidic (Hughes) , în Rheum. Dis. Clin. North Am., Voi. 32, nr. 3, august 2006, pp. 465-90, DOI : 10.1016 / j.rdc.2006.05.010 , PMID 16880079 .
- ^ Bertina RM, Koeleman BP, Koster T, și colab. , Mutația factor de coagulare a sângelui V asociate cu rezistenta la proteina C activată , în Nature, voi. 369, n. 6475, mai 1994 pp. 64-7, DOI : 10.1038 / 369064a0 , PMID 8164741 .
- ^ Poort SR, ROSENDAAL FR, Reitsma PH, Bertina RM, O variație genetică comună în regiunea 3'-netranslatată a genei protrombinei este asociata cu niveluri ridicate de protrombina plasmatică și o creștere a trombozei venoase (PDF), in Blood, voi. 88, nr. 10 noiembrie 1996, pp. 3698-703, PMID 8916933 . Adus de douăzeci și unu septembrie 2011 (arhivate din original la 26 decembrie 2009).
- ^ a b c d e f Mitchell RS, Kumar V, Abbas AK, Fausto N, Chapter 4 , in Robbins Basic Pathology , Eighth, Philadelphia, Saunders, 2007, ISBN 1-4160-2973-7 .
- ^ a b c d e f g h i j Rosendaal FR, Venous thrombosis: the role of genes, environment, and behavior , in Hematology Am. Soc. Hematol. Educ. Program , vol. 2005, n. 1, 2005, pp. 1–12, DOI : 10.1182/asheducation-2005.1.1 , PMID 16304352 . URL consultato il 21 settembre 2011 (archiviato dall' url originale il 3 ottobre 2011) .
- ^ Mehta R, Shapiro AD, Plasminogen deficiency , in Haemophilia , vol. 14, n. 6, novembre 2008, pp. 1261–8, DOI : 10.1111/j.1365-2516.2008.01825.x , PMID 19141167 .
- ^ a b Keeling D, Davidson S, Watson H, The management of heparin-induced thrombocytopenia , in Br. J. Haematol. , vol. 133, n. 3, maggio 2006, pp. 259–69, DOI : 10.1111/j.1365-2141.2006.06018.x , PMID 16643427 . URL consultato il 21 settembre 2011 (archiviato dall' url originale il 10 dicembre 2012) .
- ^ a b Brodsky RA, Narrative review: paroxysmal nocturnal hemoglobinuria: the physiology of complement-related hemolytic anemia , in Ann. Intern. Med. , vol. 148, n. 8, aprile 2008, pp. 587–95, PMID 18413620 .
- ^ Papadakis E, Hoffman R, Brenner B, Thrombohemorrhagic complications of myeloproliferative disorders , in Blood Rev. , vol. 24, n. 6, novembre 2010, pp. 227–32, DOI : 10.1016/j.blre.2010.08.002 , PMID 20817333 .
- ^ a b c d e f g h i Heit JA, Thrombophilia: common questions on laboratory assessment and management , in Hematology Am. Soc. Hematol. Educ. Program , vol. 2007, n. 1, 2007, pp. 127–35, DOI :10.1182/asheducation-2007.1.127 , PMID 18024620 . URL consultato il 21 settembre 2011 (archiviato dall' url originale il 3 ottobre 2011) .
- ^ Prandoni P, Falanga A, Piccioli A, Cancer and venous thromboembolism , in Lancet Oncol. , vol. 6, n. 6, giugno 2005, pp. 401–10, DOI : 10.1016/S1470-2045(05)70207-2 , PMID 15925818 .
- ^ Hull RP, Goldsmith DJ,Nephrotic syndrome in adults , in BMJ , vol. 336, n. 7654, maggio 2008, pp. 1185–9, DOI : 10.1136/bmj.39576.709711.80 , PMC 2394708 , PMID 18497417 .
- ^ Quera R, Shanahan F, Thromboembolism--an important manifestation of inflammatory bowel disease , in Am. J. Gastroenterol. , vol. 99, n. 10, ottobre 2004, pp. 1971–3, DOI : 10.1111/j.1572-0241.2004.40923.x , PMID 15447758 .
- ^ Bourjeily G, Paidas M, Khalil H, Rosene-Montella K, Rodger M, Pulmonary embolism in pregnancy , in Lancet , vol. 375, n. 9713, febbraio 2010, pp. 500–12, DOI : 10.1016/S0140-6736(09)60996-X , PMID 19889451 .
- ^ Gomes MP, Deitcher SR, Risk of venous thromboembolic disease associated with hormonal contraceptives and hormone replacement therapy: a clinical review , in Arch. Intern. Med. , vol. 164, n. 18, ottobre 2004, pp. 1965–76, DOI : 10.1001/archinte.164.18.1965 , PMID 15477430 .
- ^ a b Tchaikovski SN, Rosing J, Mechanisms of estrogen-induced venous thromboembolism , in Thromb. Res. , vol. 126, n. 1, luglio 2010, pp. 5–11, DOI : 10.1016/j.thromres.2010.01.045 , PMID 20163835 .
- ^ Stein PD, Goldman J, Obesity and thromboembolic disease , in Clin. Chest Med. , vol. 30, n. 3, settembre 2009, pp. 489–93, viii, DOI : 10.1016/j.ccm.2009.05.006 , PMID 19700047 .
- ^ JI Borissoff, Spronk HM, Heeneman S., ten Cate H, Is thrombin a key player in the 'coagulation-atherogenesis' maze? , in Cardiovasc Res. , vol. 82, n. 3, 2009, pp. 392–403, DOI : 10.1093/cvr/cvp066 , PMID 19228706 .
- ^ Borissoff JI, Spronk HM, ten Cate H, The hemostatic system as a modulator of atherosclerosis , in N. Engl. J. Med. , vol. 364, n. 18, 2011, pp. 1746–1760, DOI : 10.1056/NEJMra1011670 , PMID 21542745 .
- ^ Scarvelis D, Wells PS, Diagnosis and treatment of deep-vein thrombosis , in CMAJ , vol. 175, n. 9, ottobre 2006, pp. 1087–92, DOI : 10.1503/cmaj.060366 , PMC 1609160 , PMID 17060659 .
- ^ Agnelli G, Becattini C, Acute pulmonary embolism , in N. Engl. J. Med. , vol. 363, n. 3, luglio 2010, pp. 266–74, DOI : 10.1056/NEJMra0907731 , PMID 20592294 .
- ^ a b Middeldorp S, van Hylckama Vlieg A, Does thrombophilia testing help in the clinical management of patients? , in Br. J. Haematol. , vol. 143, n. 3, agosto 2008, pp. 321–35, DOI : 10.1111/j.1365-2141.2008.07339.x , PMID 18710381 .
- ^ a b de Moerloose P, Boehlen F,Inherited thrombophilia in arterial disease: a selective review , in Semin. Hematol. , vol. 44, n. 2, aprile 2007, pp. 106–13, DOI : 10.1053/j.seminhematol.2007.01.008 , PMID 17433903 .
- ^ a b Rai R, Regan L, Recurrent miscarriage , in Lancet , vol. 368, n. 9535, agosto 2006, pp. 601–11, DOI : 10.1016/S0140-6736(06)69204-0 , PMID 16905025 .
- ^ a b c d e f g h i Baglin T, Gray E, Greaves M, et al. , Clinical guidelines for testing for heritable thrombophilia , in Br. J. Haematol. , vol. 149, n. 2, aprile 2010, pp. 209–20, DOI : 10.1111/j.1365-2141.2009.08022.x , PMID 20128794 .
- ^ a b c Dalen JE, Should patients with venous thromboembolism be screened for thrombophilia? , in Am. J. Med. , vol. 121, n. 6, giugno 2008, pp. 458–63, DOI : 10.1016/j.amjmed.2007.10.042 , PMID 18501222 .
- ^ Wu O, Robertson L, Twaddle S, et al. , Screening for thrombophilia in high-risk situations: a meta-analysis and cost-effectiveness analysis , in Br. J. Haematol. , vol. 131, n. 1, ottobre 2005, pp. 80–90, DOI : 10.1111/j.1365-2141.2005.05715.x , PMID 16173967 .
- ^ Simpson EL, Stevenson MD, Rawdin A, Papaioannou D, Thrombophilia testing in people with venous thromboembolism: systematic review and cost-effectiveness analysis , in Health Technol. Assess. , vol. 13, n. 2, gennaio 2009, pp. iii, ix–x, 1–91, DOI : 10.3310/hta13020 , PMID 19080721 (archiviato dall' url originale il 24 luglio 2011) .
- ^ Wu O, Greer IA, Is screening for thrombophilia cost-effective? , in Curr. Opin. Hematol. , vol. 14, n. 5, settembre 2007, pp. 500–3, DOI : 10.1097/MOH.0b013e32825f5318 , PMID 17934357 .
- ^ a b c Kyrle PA, Rosendaal FR, Eichinger S, Risk assessment for recurrent venous thrombosis , in Lancet , vol. 376, n. 9757, dicembre 2010, pp. 2032–9, DOI : 10.1016/S0140-6736(10)60962-2 , PMID 21131039 .
- ^ Kearon C, Kahn SR, Agnelli G, Goldhaber S, Raskob GE, Comerota AJ, Antithrombotic therapy for venous thromboembolic disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition) , in Chest , vol. 133, 6 Suppl, giugno 2008, pp. 454S–545S, DOI : 10.1378/chest.08-0658 , PMID 18574272 . URL consultato il 21 settembre 2011 (archiviato dall' url originale il 12 gennaio 2013) .
- ^ a b Bates SM, Greer IA, Pabinger I, Sofaer S, Hirsh J, Venous thromboembolism, thrombophilia, antithrombotic therapy, and pregnancy: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition) , in Chest , vol. 133, 6 Suppl, giugno 2008, pp. 844S–886S, DOI : 10.1378/chest.08-0761 , PMID 18574280 . URL consultato il 21 settembre 2011 (archiviato dall' url originale il 12 gennaio 2013) .
Bibliografia
- Mitchell RS, Kumar V, Abbas AK, Fausto N, Chapter 4 , in Robbins Basic Pathology , Eighth, Philadelphia, Saunders, 2007, ISBN 1-4160-2973-7 .
- Kumar, Abbas, Fausto, Aster, Le basi patologiche delle malattie , Elsevier Masson, 2010, ISBN 978-88-214-3175-3 .
Collegamenti esterni
- Thrombophilia , su Patient UK .