Cancer mamar
| Cancer mamar | |
|---|---|
| O mamografie care prezintă un sân sănătos (stânga) și un sân cu o tumoare (dreapta). | |
| Specialitate | oncologie |
| Clasificare și resurse externe (EN) | |
| ICD-10 | C50 |
| OMIM | 114480 |
| MedlinePlus | 000913 |
| eMedicină | 1947145 , 345979 și 1276001 |
Cancerul de sân este o boală în care se dezvoltă o tumoare în țesutul mamar . [1] Semnele acestei afecțiuni pot include o bucată palpabilă în sân, o schimbare de formă, gropița pielii, lichid din mamelon , apariția unui plasture roșu solzos pe piele. [2] La cei care dezvoltă răspândirea la distanță a bolii ( metastază ), pot apărea dureri la nivelul oaselor , ganglioni limfatici umflați , dificultăți de respirație și icter . [3]
Factorii de risc pentru dezvoltarea acestei tumori sunt obezitatea , un stil de viață sedentar, aportul excesiv de băuturi alcoolice , unele tipuri de terapie de substituție hormonală pentru menopauză (și, în orice caz, dacă se continuă timp de peste 10 ani), expunerea la radiații ionizante , vârsta primei menstruații și a avea copii la bătrânețe sau a nu avea niciunul al lor. [2] [4] 5-10% din cazuri se datorează genelor moștenite de la părinți, inclusiv printre altele BRCA1 și BRCA2 . Cancerul de sân se dezvoltă cel mai frecvent în celulele mucoasei canalelor de lapte și în lobulii care furnizează canalele de lapte matern . Primele sunt cunoscute sub numele de carcinoame ductale , în timp ce cele din urmă sunt carcinoame lobulare . [2] În plus, există mai mult de 18 subtipuri de cancer de sân clasificate. Unele tipuri se dezvoltă din leziuni preinvazive, cum ar fi carcinomul ductal in situ . [4] Diagnosticul este confirmat prin biopsie și, odată ce acesta este făcut, se pot face teste suplimentare pentru a determina dacă și cât de departe s-a răspândit tumoarea și ce tratament să prefere. [2]
Echilibrul dintre avantajele și dezavantajele screening-ului pentru acest cancer este un subiect de controversă și dezbatere. O revizuire din 2013 a Cochrane Collaboration a subliniat că nu există dovezi concludente că screening-ul mamografiei este util sau nu. [5] O revizuire din 2009 a Grupului operativ pentru serviciile de prevenire din SUA a găsit dovezi ale unui beneficiu la cei din grupa de vârstă 40-70 [6], iar organizația recomandă fiecare screening de doi ani la femeile de la 50 la 74 de ani. [7] Ca măsură preventivă pentru cei care prezintă un risc crescut, administrarea de medicamente precum tamoxifen sau raloxifen și îndepărtarea chirurgicală a ambilor sâni. [4] Cei diagnosticați cu cancer de sân pot primi o gamă largă de tratamente și abordări, cum ar fi chirurgia , radioterapia , chimioterapia și terapia țintită . [2]
Prognosticul pentru cancerul de sân variază în funcție de tipul, amploarea bolii și vârsta pacientului. [8] Ratele de supraviețuire în lumea dezvoltată sunt ridicate, cu valori estimate între 80% și 90% la 5 ani după diagnostic. [9] [10] [11] În țările în curs de dezvoltare, aceste valori sunt mult mai mici. [4] Cancerul de sân este principalul tip de cancer la femei și 25% din toate cazurile de cancer la nivel mondial. [12] În 2012, au existat 1,68 milioane de cazuri, ducând la 522.000 de decese. [12] Este mai frecvent în țările dezvoltate [4] și este de peste 100 de ori mai frecventă la femei decât la bărbați. [9] [13]
fundal
Datorită vizibilității sale externe, cancerul de sân este cel mai descris cancer din documentele antice. [14] Deoarece autopsiile erau rare, tumorile organelor interne erau practic invizibile și necunoscute medicinii antice, în timp ce cea a sânului este palpabilă prin piele și în stadiul său cel mai avansat se manifestă extern prin necroză, ulcerații și scurgeri de lichid întunecat . [14]
Cea mai veche descriere cunoscută a acestei tumori aparține papirusului Edwin Smith , datând din 1600 î.Hr. în Egipt , în care sunt descrise 8 cazuri de tumori mamare sau ulcerații, tratate cu cauterizare . Papirusul despre boală afirmă că: „nu există tratament”. [15] Timp de secole, medicii au descris cazuri similare și întotdeauna cu aceeași concluzie de rău augur. Medicina antică, de pe vremea Greciei antice până în secolul al XVII-lea, se baza pe teoria umorală și, prin urmare, se credea că cancerul de sân era atribuibil dezechilibrelor din fluidele fundamentale care controlau corpul, în special unui exces de bilă neagră . [16] Alternativ, pacienții o priveau uneori ca o pedeapsă divină. [17] În secolul al XVIII-lea au fost formulate o mare varietate de explicații medicale, inclusiv lipsa activității sexuale , prea multă activitate sexuală, leziuni fizice la nivelul sânului, lapte matern blocat și diverse forme de blocaje limfatice atât interne, cât și datorate îmbrăcămintei prea strâns. [16] [18] În secolul al XIX-lea , chirurgul scoțian John Rodman a afirmat că teama de a dezvolta cancer este o cauză a cancerului în sine. [18]
Deși cancerul de sân a fost cunoscut din cele mai vechi timpuri, prezentarea acestuia a fost rară cel puțin până în secolul al XIX-lea, când îmbunătățirile privind igiena și controlul bolilor infecțioase mortale au dus la creșteri mari ale speranței de viață . Anterior, majoritatea femeilor au murit prea devreme pentru a dezvolta cancer. [18] Mai mult, sarcina timpurie și frecventă și alăptarea au contribuit probabil la reducerea riscului la femeile care au supraviețuit până la vârsta mijlocie. [18]
Deoarece medicina antică credea că cauza este sistemică, mai degrabă decât locală, și pentru că operația implica o rată ridicată a mortalității, tratamentele preferate tindeau să fie farmacologice. Preparatele vegetale și minerale, în special derivate din arsenic , erau relativ frecvente.
Prima mastectomie a fost efectuată cel puțin încă din 548, când a fost propusă de medicul de la tribunalul Theodorei . [14] Cu toate acestea, nu a fost practicat cu succes până când medicii, începând cu secolul al XVII-lea, au dobândit o mai bună înțelegere a sistemului circulator și au reușit să coreleze răspândirea cancerului la ganglionii limfatici axilari. Chirurgul francez Jean Louis Petit (1674-1750) și mai târziu chirurgul scoțian Benjamin Bell (1749-1806) au fost primii care au îndepărtat ganglionii limfatici, țesutul mamar și mușchiul pectoral subiacent. [19]
Munca lor a fost continuată ulterior de William Stewart Halsted, care a început să efectueze mastectomia radicală în 1882, grație contribuțiilor enorme aduse de progresele tehnologiei chirurgicale generale, cum ar fi utilizarea unui mediu aseptic și anestezie . Mastectomia radicală a lui Halsted a implicat adesea îndepărtarea ambilor sâni, a ganglionilor limfatici asociați și a mușchilor pectorali subiacenți. Acest lucru însemna adesea durere și handicap pe termen lung, dar această tehnică a fost considerată necesară pentru a preveni revenirea cancerului. [20] Înainte de apariția mastectomiei radicale a lui Halsted, ratele de supraviețuire la 20 de ani erau de doar 10%, pacienții cu Halsted ajungând până la 50%. Îmbunătățind tehnica lui Halsted, Jerome Urban a propus o mastectomie mai puțin radicală care sa dovedit a fi la fel de eficientă și mai puțin invazivă din 1963. [20]
Începând cu anii 1970, o mai bună înțelegere a metastazelor a condus la percepția cancerului atât ca boală sistemică, cât și locală, iar procedurile mai puțin invazive s-au dovedit la fel de eficiente. Chimioterapia modernă s-a dezvoltat la sfârșitul celui de- al doilea război mondial . [21]
Epidemiologie

nu există date
<2
2-4
4-6
6-8
8-10
10-12
12-14
14-16
16-18
18-20
20-22
> 22
Cancerul de sân este cel mai frecvent cancer invaziv la femeile din întreaga lume (cea mai comună formă de cancer neinvaziv este cancerul de piele non-melanom, cancerele neinvazive sunt în general ușor de tratat, cauzează foarte puține decese și sunt excluse în mod regulat din statisticile privind cancerul). Cancerul de sân reprezintă 22,9% din cazurile de cancer invaziv la femei [23] și 16% din toate cazurile de cancer la femei. [24] În 2012, 25,2% din cazurile de cancer diagnosticate la femei erau cancer de sân, devenind cel mai frecvent cancer feminin. [25]
În 2008, cancerul de sân a provocat 458.503 decese la nivel mondial (13,7% din decesele provocate de cancer la femei și 6,0% din totalul deceselor provocate de cancer la bărbați și femei combinate). [23] Cancerul pulmonar , a doua cea mai frecventă cauză de deces prin cancer la femei, pentru comparație, a cauzat 12,8% din decese (18,2% din toate decesele provocate de cancer atât la bărbați, cât și la femei). Femei). [23]
Incidența cancerului de sân variază foarte mult în întreaga lume: este mai mică în țările mai puțin dezvoltate și mai mare în țările mai dezvoltate. În cele douăsprezece regiuni ale lumii, ratele de incidență anuale standardizate în funcție de vârstă la 100.000 de femei sunt următoarele: Asia de Est, 18; Asia Centrală de Sud, 22; Africa subsahariană, 22; Asia de Sud-Est, 26; Africa de Nord și Asia de Vest, 28 America de Sud și Centrală, 42 Europa de Est, 49; Sudul Europei, 56; Europa de Nord, 73; Oceania, 74; Europa de Vest, 78 America de Nord, 90, [26]
Din 1970, numărul cazurilor la nivel mondial a crescut semnificativ, fenomen atribuit parțial stilurilor de viață moderne. [27] [28] Cancerul de sân este puternic legat de vârstă, doar 5% din toate cazurile apar la femeile sub 40 de ani. [29] De exemplu, au existat peste 41.000 de cazuri noi diagnosticate în Anglia în 2011, aproximativ 80% dintre acestea implicând femei cu vârsta peste 50 de ani. [30]
Deoarece țesutul mamar este identic la femei și bărbați, cancerul de sân îl poate afecta și pe acesta din urmă (deși reprezintă mai puțin de 1% din toate cazurile de cancer masculin) [31] , deși este destul de rar. La ambele sexe, incidența este mai mare în sânul stâng și în cadranul mamar superior-extern. [32] [33] [34] [35]
Factori de risc
Principalii factori de risc pentru cancerul de sân sunt sexul feminin și vârsta mai mare. [36] Alți factori potențiali includ: genetică [37] , lipsa procreației sau lipsa alăptării [38] , niveluri ridicate ale anumitor hormoni [39] [40] , dietă și obezitate . Studii recente au indicat că expunerea la poluarea luminoasă este un factor de risc suplimentar. [41]
Mod de viata
Fumatul pare să crească riscul de cancer mamar, cu un risc mai mare la cei care au început devreme și fumează în cantități mari. [42] La cei care au fumat o perioadă foarte lungă, se estimează că riscul aferent va crește între 35% și 50%. [42] Lipsa activității fizice a fost identificată ca factor de risc pentru aproximativ 10%. [43]
Poate exista o corelație între utilizarea contraceptivelor orale și dezvoltarea cancerului de sân premenopauzal [44] , dar dacă contraceptivele orale pot cauza efectiv cancerul premenopauzal este încă o problemă dezbătută începând cu 2014. Dacă există într-adevăr o legătură, efectul absolut este marginal. [45] [46] La cei cu susceptibilitate la genele BRCA1 sau BRCA2 sau care au antecedente familiale de cancer de sân, utilizarea anticoncepționalelor orale moderne nu pare să influențeze riscul dezvoltării afecțiunii neoplazice. [47]
Asocierea dintre alăptare și cancerul de sân nu a fost încă determinată în mod clar începând cu 2014; unele studii au găsit o anumită corelație, în timp ce altele au respins-o. [48] În 1980, s-a avansat ipoteza că cancerul de sân s-ar fi corelat cu avortul . [49] Această ipoteză a făcut obiectul unei ample investigații științifice care a concluzionat că nici avorturile spontane, nici cele voluntare nu sunt asociate cu un risc crescut de cancer de sân. [50] [51]
Există o relație între dietă și cancerul de sân, incluzând un risc crescut după o dietă bogată în grăsimi [52] , consumul de alcool [53] , obezitate [54] și niveluri crescute de colesterol ( hipercolesterolemie ). [55] O deficiență a iodului alimentar poate juca, de asemenea, un rol. [56]
Alți factori de risc includ expunerea la radiații ionizante [57] și munca în schimburi. [58] O serie de substanțe chimice au fost corelate cu riscul de a dezvolta cancer de sân; printre acestea: bifenili policlorurați , hidrocarburi aromatice policiclice , solvenți organici [59] și o serie de pesticide . [60] Deși expunerea la raze X la mamografie oferă o doză mică de radiații, se estimează că screeningul anual între 40 și 80 de ani va fi responsabil pentru aproximativ 225 de cazuri letale de cancer de sân pentru milioane de femei. [61]
Genetica
Caracteristicile genetice specifice pot juca un rol în majoritatea cazurilor de cancer mamar. [62] În general, totuși, se crede că genele specifice (pe lângă cele implicate în mod normal în toate tipurile de cancer) pot fi cauza principală atribuibilă 5-10% din toate cazurile. [63] La cei fără, una sau două rude care s-au ocupat deja de această afecțiune, riscul de a dezvolta cancer de sân înainte de vârsta de 80 de ani este de 7,8%, 13,3% și respectiv 21,1%. Și cu o mortalitate consecventă de 2,3%, 4,2% și respectiv 7,6%. [64] La cei cu o rudă de gradul I afectată de această afecțiune, riscul de cancer mamar între 40 și 50 de ani este de două ori mai mare decât în populația generală. [65]
În mai puțin de 5% din cazuri, genele specifice joacă un rol mai semnificativ, ducând la sindrom ereditar de cancer de sân și ovarian . [62] Aceasta include indivizii care sunt purtători ai genei BRCA1 și BRCA2. [62] Aceste mutații reprezintă până la 90% din influența genetică totală, cu un risc de cancer de sân variind de la 60% la 80% la cei afectați. [63] Alte mutații semnificative sunt cele legate de proteina p53 ( sindromul Li-Fraumeni ), PTEN ( sindromul Cowden ) și STK11 ( sindromul Peutz-Jeghers ), CHEK2, ATM, BRIP1 și PALB2. [63] În 2012, cercetătorii au demonstrat că există patru tipuri diferite de cancer de sân genetic. [66]
Alte patologii
Modificările sânilor, cum ar fi hiperplazia ductală atipică [67] și carcinomul lobular in situ [68] [69] [70] , care apar în afecțiuni benigne ale sânului, cum ar fi modificările fibrocistice la nivelul sânului, sunt situații legate de riscul crescut de cancer. Se presupune că diabetul zaharat poate crește și riscul de cancer mamar. [71]
Contracepție și estrogen-progestine
Supraviețuitorii cancerului ar trebui să utilizeze metode contraceptive non-hormonale ca opțiuni de primă linie. Metodele bazate pe progestative , cum ar fi depozitul de acetat de medroxiprogesteronă, DIU cu progestine sau pilula de progestativ pot prezenta un risc crescut, deși încă nu este studiat pe deplin începând cu 2015, de recurență tumorală, cu toate acestea pot fi utilizate dacă efectele pozitive depășesc acest risc posibil . [72]
Femeile care au avut cancer mamar sunt sfătuiți să ia în considerare cu promptitudine opțiunile non-hormonale pentru efectele menopauzei , cum ar fi bifosfonații sau modulatorii selectivi ai receptorilor de estrogen (SERM) pentru osteoporoză și estrogenii vaginali pentru simptomele locale. Studiile observaționale ale terapiei de substituție hormonală sistemică luate după cancerul de sân sunt în general liniștitoare. Dacă este necesară terapia de substituție hormonală, se poate utiliza de obicei numai estrogen sau un dispozitiv intrauterin cu progestogen, ambele fiind opțiuni mai sigure decât terapia combinată sistemică. [73]
Clinica
semne si simptome
Primul simptom evident al cancerului de sân este de obicei prezența unui nod care se simte diferit de restul țesutului mamar. Mai mult de 80% din cazurile de cancer mamar sunt descoperite atunci când femeia observă că are o bucată. [74] Cu toate acestea, cancerele mamare primare pot fi detectate cu ajutorul unei mamografii . [75] O bucată găsită în ganglionii limfatici localizați la axile [74] poate fi, de asemenea, o indicație a cancerului de sân.
Alte semne care pot crește această afecțiune pot include îngroșarea diferită de alte țesuturi mamare, un sân care devine mai mare sau mai scurt, un mamelon care schimbă poziția, morfologia sau se retrage, prezența unei îndoituri a pielii sau a gropilor, o piele roșie în jurul sau descărcare dintr-un mamelon, durere constantă într-o zonă a sânului sau a axilei și umflare în axilă sau în jurul claviculei . [76] Prezența durerii („ mastodinia ”) este un indice de încredere pentru determinarea prezenței sau absenței cancerului de sân, dar poate fi totuși indicativ al altor afecțiuni. [74] [75] [77]
Cancerul mamar inflamator este un anumit tip de cancer mamar care poate reprezenta o provocare diagnostic. Simptomele pot semăna cu inflamația sânilor și pot include mâncărime , durere, umflături, inversarea mamelonului, căldură și roșeață în tot organul, precum și un aspect al pielii cu „coajă de portocală”; [74] această afecțiune nu arată însă prezența unui nodul și, prin urmare, există uneori o întârziere în diagnostic .
Un alt set de simptome se află în boala Paget a mamelonului . Acest sindrom prezintă modificări ale pielii asemănătoare eczemelor , cum ar fi roșeață, decolorare sau descuamare ușoară a pielii mamelonului. Ca și în boala Paget, simptomele pot include furnicături, mâncărime, sensibilitate crescută, arsură și durere. De asemenea, poate apărea scurgerea mamelonului. Aproximativ jumătate dintre femeile diagnosticate cu boala Paget a mamelonului au, de asemenea, o bucată de sân. [78]
În cazuri rare, ceea ce apare inițial ca fibroadenom (o bucată dură, mobilă, necanceroasă) poate fi de fapt o tumoare filodică . Se formează în stroma ( țesutul conjunctiv ) al sânului și conțin țesut stromal și glandular. Tumorile Phyllodes sunt clasificate pe baza aspectului lor la microscop ca benigne, limită sau maligne. [79]
Ocazional, cancerul de sân se prezintă ca o boală metastatică, care este răspândirea cancerului dincolo de organul de origine. Simptomele cauzate vor depinde de localizarea metastazelor ale căror situri cele mai frecvente sunt oasele , ficatul , plămânii și creierul . [80] Inexplicabilă, pierderea în greutate poate anunța uneori cancerul de sân ocult, la fel și febra sau frisoanele . Durerea la nivelul oaselor sau articulațiilor poate fi uneori manifestări ale prezenței metastazelor, precum și icter sau simptome neurologice. Aceste simptome sunt denumite nespecifice, ceea ce înseamnă că ar putea fi și manifestări ale multor alte boli. [81]
Majoritatea simptomelor legate de sân, inclusiv cele mai multe noduli, nu par a fi indicative ale unei tumori de bază. Mai puțin de 20% din bulgări, de exemplu, sunt canceroase [82], iar bolile benigne ale sânului, cum ar fi mastita și fibroadenomul mamar, sunt cele mai frecvente cauze ale simptomelor. Cu toate acestea, apariția unui nou simptom trebuie să fie considerată serios atât de pacient, cât și de medic, datorită posibilității de a dezvolta cancer de sân la orice vârstă. [83]
Diagnostic
Majoritatea tipurilor de cancer de sân sunt ușor de diagnosticat prin analiza microscopică a unei probe sau printr-o biopsie a zonei afectate. Există, totuși, tipuri mai rare de cancer care necesită teste de laborator specializate.
Cele două metode de screening cele mai frecvent utilizate, examinarea fizică a sânului de către un furnizor de servicii medicale și mamografia , pot oferi o probabilitate aproximativă ca un nodul să fie cancer și pot detecta și alte leziuni, cum ar fi un chist simplu. [84] Atunci când aceste teste sunt neconcludente, un profesionist din domeniul sănătății poate elimina o mostră de bucată pentru analize microscopice (o procedură cunoscută sub numele de aspirare cu ac fin sau citologie cu aspirație cu ac fin (FNAC)) pentru a ajuta la stabilirea unui diagnostic. lichidul din probă face ca bulgărul să fie foarte puțin probabil să fie canceros, în timp ce un lichid sângeros poate indica prezența celulelor canceroase. Examinarea fizică a sânului, mamografia și prelevarea citologică, dacă sunt utilizate împreună, sunt metode care pot permite un diagnostic de cancer de sân cu un grad bun de precizie.
Alte opțiuni legate de biopsie pot include un nucleu de biopsie ecologică sau un sistem de biopsie cu asistare în vid [85] , ambele proceduri în care este îndepărtat o porțiune a nodulului care urmează să fie analizată. De foarte multe ori, rezultatele unei examinări fizice efectuate de un profesionist din domeniul sănătății, o mamografie și alte teste care pot fi efectuate în circumstanțe speciale (cum ar fi ultrasunetele și RMN-ul sânului ) sunt suficiente pentru a justifica o biopsie excizională ca metodă de tratament. diagnostic și primar.
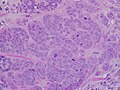
Țesutul mamar uman îndepărtat prezintă o suprafață neregulată albă înstelată, cu diametrul de 2 cm în țesutul adipos .
Micrografie care prezintă un ganglion limfatic invadat de carcinom ductal.
Clasificare
Există mai multe sisteme de clasificare pentru cancerul de sân. Oricare dintre acestea poate afecta prognosticul și răspunsul la tratament. O descriere optimă a unui cancer de sân ar trebui să includă toți acești factori:
Clasificare histopatologică
Cancerul de sân, în primul rând, este clasificat de obicei după aspectul său histologic. Cele mai multe tipuri de cancer mamar sunt derivate din epiteliul de căptușeală al canalelor de lapte sau al lobulilor și aceste tumori sunt clasificate ca ductale sau, respectiv, lobulare. Carcinomul in situ se referă la creșterea celulelor canceroase sau precanceroase de grad scăzut într-un anumit compartiment tisular, cum ar fi canalul mamar, fără invazia țesuturilor înconjurătoare. În schimb, carcinomul invaziv nu se limitează la compartimentul inițial al țesuturilor. [86]
Grad
Această clasificare compară aspectul celulelor canceroase la sân cu țesutul mamar normal. Celulele normale dintr-un organ precum sânul se diferențiază, ceea ce înseamnă că acestea iau forme și forme specifice în funcție de funcția lor pe care o joacă în organ. Celulele canceroase pierd această diferențiere. În tumoră, celulele care în mod normal ar trebui să se alinieze în mod ordonat pentru a forma canalele de lapte se dezorganizează. Diviziunea celulară devine necontrolată. Nucleii celulari își pierd uniformitatea. Patologii descriu celulele diferențiate (grad scăzut), moderat diferențiate (grad intermediar) și slab diferențiate (grad înalt), în funcție de modul în care celulele pierd progresiv caracteristicile celulelor normale. Tumorile slab diferențiate au un prognostic mai prost.
Punerea în scenă
Stadializarea cancerului de sân folosește clasificarea TNM, care se bazează pe dimensiunea tumorii ( T ), răspândirea acesteia la ganglionii limfatici axilari ( N ) și dacă există prezența metastazelor ( M ), adică răspândirea sa la o distanță mai mare de corpul. O dimensiune mai mare a tumorii, răspândirea ganglionilor limfatici și prezența metastazelor au ca rezultat un scor TNM ridicat și un prognostic mai prost.
Principalele etape sunt:
- Stadiul 0 este o afecțiune precanceroasă sau marker, fie carcinom ductal in situ, fie carcinom lobular in situ.
- Etapele 1-3 se află în sân sau în ganglionii limfatici regionali.
- Etapa 4 este cancerul „metastatic” care are un prognostic mai puțin favorabil.
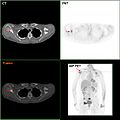
Dacă sunt disponibile, studiile de imagistică biomedicală pot fi utilizate ca parte a procesului de diagnostic în cazurile selectate pentru a căuta metastaze. Cu toate acestea, în cazurile de cancer mamar cu risc scăzut de metastază, riscurile asociate cu scanările PET , tomografiile computerizate sau scanările osoase depășesc posibilele beneficii, deoarece aceste proceduri expun pacientul la o cantitate semnificativă de radiații ionizante potențial periculoase. [87] [88]
| T. Dimensiuni | Nu. Afectarea ganglionilor limfatici | M. Metastaza | |||||
|---|---|---|---|---|---|---|---|
| T0 | Nici o tumoare detectabilă | N0 | Nimeni | M0 | Nu este detectabil | ||
| Tis | Carcinom neinvaziv in situ | N1 | 1–3 în axilă | M1 | Descoperibil (mai ales plămân , ficat și os ) | ||
| T1 | până la 2 cm | N2 | 4–9 în axilă | ||||
| T1mic | Microinvazie de până la 0,1 cm | N3 | 10 sau mai mult în axilă sau dedesubt / deasupra claviculei | ||||
| T1a | > 0,1 cm, dar ≤ 0,5 cm | ||||||
| T1b | > 0,5 cm până la 1 cm | ||||||
| T1c | > 1 cm până la 2 cm | ||||||
| T2 | > 2 cm până la 5 cm | ||||||
| T3 | > 5 cm | ||||||
| T4 | Orice dimensiune cu extensie la peretele pieptului sau la piele | ||||||
Analiza genomică
Celulele canceroase ale sânului au receptori la suprafață, în citoplasmă și în nucleu. Unii mesageri chimici, cum ar fi hormonii, se leagă de receptori și acest lucru provoacă modificări ale celulei. Le cellule del cancro al mammella possono avere o non avere tre recettori importanti: il recettore dell'estrogeno (ER), il recettore del progesterone (PR), e l' HER2/neu . Le cellule tumorali ER+ (cioè le cellule tumorali che hanno recettori per gli estrogeni) dipendono dagli estrogeni per la loro crescita; questo implica che esse possono essere colpite con farmaci che bloccano gli effetti degli estrogeni (ad esempio il tamoxifene ) e generalmente la malattia ha una prognosi migliore. Senza trattamento, i tumori mammari HER2+ sono generalmente più aggressivi di quelli HER2- [89] [90] , tuttavia le cellule tumorali HER2 + rispondono ai farmaci, come l' anticorpo monoclonale trastuzumab (in combinazione con la chemioterapia convenzionale), e ciò ha migliorato in modo significativo la prognosi. [91] Le cellule prive di questi tre recettori vengono chiamate triplo-negative, anche se spesso esprimono recettori per altri ormoni, come il recettore degli androgeni e il recettore della prolattina .
Il test del DNA può essere di vario tipo, tra cui quello a microarray , e ha come obbiettivo il confronto tra le cellule normali a le cellule del carcinoma. Le specifiche modifiche, in un particolare per il cancro al mammella, possono essere usate per classificare il tumore in diversi modi e possono aiutare nella scelta del trattamento più efficace.
Trattamento
La scelta del trattamento del tumore alla mammella dipende da vari fattori, tra cui lo stadio della malattia e l'età del paziente. Trattamenti più aggressivi sono scelti quando la prognosi del paziente è non positiva e quando vi è un alto rischio di recidiva a seguito del trattamento.
La terapia standard rimane comunque l' intervento chirurgico , che può essere seguito da chemioterapia e/o radioterapia . Un approccio multidisciplinare è preferibile. [92] I tumori positivi per il recettore ormonale sono spesso trattati con la terapia del blocco ormonale per diversi anni. Gli anticorpi monoclonali , o altri trattamenti immuno-modulanti, possono essere prescritti in alcuni casi di metastasi e di altri stadi avanzati della malattia.
Chirurgia

L'approccio chirurgico consiste nella rimozione fisica del tumore, tipicamente insieme ad alcuni dei tessuti circostanti. Uno o più linfonodi possono essere sottoposte a biopsia durante l'intervento chirurgico. Viene sempre eseguito un esame del linfonodo sentinella .
Gli interventi chirurgici standard includono:
- Mastectomia : rimozione di tutta la mammella.
- Quadrantectomia : rimozione di un quarto della mammella.
- Lumpectomia : rimozione di una piccola parte della mammella.
Una volta che il tumore è stato rimosso, se la paziente lo desidera possibile ricorrere alla chirurgia della ricostruzione della mammella, un tipo di chirurgia plastica , al fine di migliorare l'aspetto estetico. In alternativa, le donne possono indossare sotto i vestiti delle protesi che simulino la presenza della mammella.
Trattamenti farmacologici
Il trattamento farmacologico utilizzato dopo e in aggiunta alla chirurgia viene chiamato terapia adiuvante . La chemioterapia o altri tipi di terapia prima dell'intervento sono chiamati terapia neoadiuvante .
Radioterapia
La radioterapia viene eseguita dopo l'intervento chirurgico per rimuovere eventuali cellule tumorali che sono sfuggite alla chirurgia sul letto tumorale e nei linfonodi regionali. [93] [94] La radioterapia può essere eseguita mediante tecnica a fasci esterni o tramite brachiterapia (radioterapia interna). La radioterapia, convenzionalmente, viene eseguita dopo l'operazione chirurgica. Le radiazioni possono anche essere somministrate durante l'intervento chirurgico ( radioterapia intraoperatoria ). Il più grande studio randomizzato per testare questo approccio è stato il TAR-GIT-A Trial [95] che ha dimostrato che l'approccio radioterapico intraoperatorio aveva la stessa efficacia, a 4 anni, della classica radioterapia a fasci esterni. [96] La radioterapia solitamente è in grado di ridurre il rischio di recidiva dal 50% al 66% [97] ed è considerata essenziale quando l'intervento chirurgico sia stato non radicale (quadrantectomia o lumpectomia ).
Crioablazione
Al 2014, la crioablazione era in fase di valutazione per poter essere un approccio sostitutivo della lumpectompia per i piccoli tumori [98] e si è dimostrata un'evidenza sperimentale nelle donne con neoplasie inferiori ai 2 centimetri. [99] Questa metodica può essere utilizzata anche per coloro per cui la chirurgia non è praticabile. [99] Ulteriori studi dimostrano che la crioablazione possa essere promettente per i tumori mammari in fase iniziale e di piccole dimensioni. [100]
Prognosi
Solitamente la prognosi viene formulata sulla probabilità di sopravvivenza senza progressione (PFS) o di sopravvivenza senza malattia (DFS). Queste previsioni si basano su serie storiche statistiche di casi con classificazione simile. Tuttavia la prognosi rimane una stima , in quanto ogni paziente avrà una storia a sé e le classificazioni non sempre sono precise. La sopravvivenza è solitamente espressa come un numero medio di mesi (o anni) in cui il 50% dei pazienti sopravvive o la percentuale di pazienti che sono vivi dopo 1, 5, 15, e 20 anni. La prognosi è importante per le decisioni riguardo al trattamento poiché ai pazienti con una buona prognosi solitamente vengono offerti trattamenti meno invasivi, come la lumpectomia e la radioterapia o la terapia ormonale, mentre a coloro che hanno una prognosi più negativa viene generalmente prescritto un trattamento più aggressivo, come una più ampia mastectomia e/o un ciclo chemioterapico.
Prevenzione
Il rischio di incorrere in un tumore alla mammella può essere ridotto mantenendo un peso corporeo corretto, riducendo il consumo di bevande alcoliche , praticando attività fisica e allattando alla mammella i propri figli. [101] Si stima che l'adozione di queste pratiche potrebbe ridurre del 38% i casi di questa neoplasia Stati Uniti , del 42% nel Regno Unito , del 28% in Brasile e del 20% in Cina . [101] I benefici di praticare una moderata attività fisica, come camminare a ritmo sostenuto, sono riscontrabili a tutte le età. [101] [102] Gli acidi grassi omega-3 sembrano in grado di ridurre il rischio. [103]
La rimozione chirurgica preventiva di entrambe le mammelle, prima che una qualsiasi forma di tumore sia stato diagnosticato o qualsiasi nodulo o altra lesione sospetta siano apparsi (una procedura nota come mastectomia bilaterale profilattica) può essere presa in considerazione nelle persone con mutazioni dei geni BRCA1 e BRCA2. [104] [105] Tuttavia non vi è una evidenza sufficientemente forte per sostenere questa procedura per chiunque ma solo in coloro ad alto rischio. [106] Il test BRCA è raccomandato nei pazienti con un rischio famigliare elevato. Esso non è tuttavia raccomandato di routine, ma solo dopo una consulenza genetica [107] , ciò perché vi sono molte forme diverse di mutazioni dei geni BRCA, che vanno dai polimorfismi innocui alle pericolose mutazioni frame-shift . L'effetto della maggior parte dei cambiamenti identificabili nei geni è incerta. Al 2014, non vi sono studi che fanno chiarezza sui benefici della rimozione profilattica della mammella sana in coloro che hanno già avuto un tumore all'altra mammella. [106]
I modulatori selettivi del recettore degli estrogeni (come il tamoxifene ) riducono il rischio di cancro al mammella, ma aumentano il rischio di tromboembolia e di carcinoma endometriale . [108] [109] Essi non sono quindi consigliati per la prevenzione del tumore alla mammella nelle donne a rischio medio, ma possono essere prescritti per coloro che sono classificate ad alto rischio. [110] Il beneficio nella riduzione del cancro alla mammella si mantiene per almeno cinque anni dopo l'interruzione di un ciclo di trattamento eseguito con questi farmaci. [111]
Screening

Con screening per il tumore mammella, ci si riferisce ai test proposti alle altrimenti donne sane, nel tentativo di ottenere una eventuale diagnosi precoce, sotto l'ipotesi che essa migliorerà la prognosi. Un certo numero di test sono stati suggeriti, tra cui: l'esame clinico della mammella e l'auto-esame, la mammografia , lo screening genetico, l' ecografia e la risonanza magnetica .
Un esame clinico o autonomo della mammella comporta la palpazione dell'organo al fine di ricercare eventuali noduli o altre anomalie. L'esame clinico è svolto da personale sanitario, mentre l'auto-esame viene eseguito dalla persona stessa. [112] Tuttavia, le evidenze scientifiche non supportano pienamente l'efficacia di entrambi i tipi di esame. [7] [113] La mammografia è un esame che utilizza i raggi X per esaminare il mammella per evidenziare eventuali masse inusuali o noduli. Durante l'esame la mammella viene compressa e vengono eseguite diverse proiezioni con diversa angolatura ed eventualmente con diversi ingrandimenti. [7] [113]
Un certo numero di organismi sanitari nazionali raccomanda lo screening del cancro al mammella. Per una donna in condizioni nella media, la statunitense Preventive Services Task Force consiglia l'esame mammografico ogni due anni in coloro che hanno un'età compresa tra i 50 ei 74 anni [7] , il Consiglio d'Europa la raccomanda biennalmente alle donne tra i 50 ei 69 anni [114] mentre in Canada lo screening è raccomandato a una età compresa tra i 50 e 74 anni e con una frequenza di 2 o 3 anni. [115] Si è evidenziato che, oltre al rischio di incorrere inutilmente all'intervento chirurgico, i rischi di mammografie più frequenti includono un piccolo, ma significativo, aumento di cancro alla mammella indotto dalle radiazioni ionizzanti , quali sono i raggi X. [116]
La Cochrane Collaboration nel 2013 ha affermato che non vi sono prove evidenti di qualità che dimostrino una riduzione dei casi di tumori né una riduzione della mortalità per tutte le cause a seguito dell'effettuazione della mammografia di screening. [5] Quando gli studi meno rigorosi vengono aggiunti all'analisi, si riscontra una riduzione della mortalità dovuta al cancro al mammella dello 0,05%. [5] Una proiezione a oltre 10 anni si traduce in un aumento del 30% nei tassi di eccesso di diagnosi e trattamento (da 3 a 14 per 1 000) e oltre la metà avrà almeno un test falsamente positivo. [5] [117] [118] Questo ha portato a ritenere non chiaro se lo screening mammografico sia positivo o negativo. [5] [118] Lo studio della Cochrane afferma inoltre che, a causa dei recenti miglioramenti nel trattamento del tumore al mammella e il rischio di falsi positivi che portano a interventi non necessari, "pertanto non sembra ragionevole eseguire lo screening per il tumore della mammella" a qualsiasi età. [119] Inoltre, non è stato dimostrato che la risonanza magnetica come metodo di screening abbia maggiori vantaggi o svantaggi rispetto alla mammografia tradizionale. [120]
Il tumore alla mammella in gravidanza
I tumori alla mammella si verificano durante la gravidanza con la stessa probabilità rispetto alle donne non gravide. Nei 5-10 anni successivi al parto, il tumore alla mammella si verifica con maggiore frequenza, per poi diventare meno comune rispetto alla popolazione generale. [121] Questi tumori sono noti come "tumori alla mammella post-partum" e solitamente hanno una prognosi peggiore, tra cui un aumento del rischio di diffusione a distanza della malattia e della mortalità . [122] Tumori che si sviluppano durante o subito dopo la gravidanza appaiono approssimativamente con la stessa probabilità di altri tumori nelle donne della stessa età. [123]
La diagnosi di tumore in una donna incinta è difficile, in parte perché i sintomi possono essere scambiati per il normale disagio normale associato alla gravidanza. [123] Di conseguenza, il tumore viene generalmente scoperto in una fase leggermente più avanzata rispetto alla media. Alcuni esami di imaging biomedico , come la risonanza magnetica , tomografia computerizzata , ecografia , mammografia , con l'utilizzo di una schermatura fetale, sono considerati sicuri durante la gravidanza; altri, come le scansioni PET non lo sono. [123]
Il trattamento è in genere lo stesso sia per le donne gravide sia no. [123] Tuttavia, l'esposizione a radiazioni ionizzanti viene normalmente evitata durante la gravidanza, soprattutto se la dose al feto possa superare i 100 c Gy . In alcuni casi, alcuni o tutti i trattamenti sono rinviati a dopo il parto. Il ricorso all'anticipazione della nascita per accelerare l'inizio del trattamento non è una soluzione infrequente. La chirurgia è generalmente considerata sicura durante la gravidanza, ma alcuni altri trattamenti, in particolare quelli che richiedono alcuni farmaci chemioterapici durante il primo trimestre, aumentano il rischio di difetti alla nascita e interruzioni di gravidanza ( aborti spontanei e nati morti). [123] L'aborto elettivo non è necessario e non migliora la probabilità di sopravvivenza e di guarigione della madre. [123]
Trattamenti radioterapici possono interferire con la capacità della madre di allattare il suo bambino poiché viene ridotta la capacità di quella mammella a produrre latte e aumenta il rischio di mastite. Inoltre, quando la chemioterapia viene somministrata dopo la nascita, molti dei farmaci passano attraverso il latte materno verso il bambino, rischiando di provocargli dei danni. [123]
Per quanto riguarda la possibilità di una futura gravidanza tra le donne sopravvissute al tumore alla mammella, vi è spesso la paura di recidiva del tumore. D'altra parte, molti ancora considerano la gravidanza e la genitorialità una rappresentazione della normalità, della felicità e della soddisfazione di vita. [124]
Società e cultura
Prima del XX secolo, il tumore alla mammella veniva spesso nascosto e se ne parlava di rado, come se fosse una vergogna. Le donne spesso tendevano a soffrirne in silenzio, piuttosto che cercare una, seppur rudimentale, cura. Nel momento in cui la chirurgia riuscì a compiere dei passi in avanti e il tasso di sopravvivenza a lungo termine migliorò sensibilmente, le donne iniziarono a valutare la consapevolezza della malattia e la possibilità di successo di un trattamento. Il " Women's Field Army ", promosso dall' American Society for the Control of Cancer (in seguito l' American Cancer Society ) tra il 1930 e il 1940 è stata una delle prime campagne informative organizzate. Nel 1952, il primo gruppo di supporto, denominato " Reach to Recovery ", iniziò a fornire assistenza post-mastectomia alle donne. [125]
Il "movimento del tumore alla mammella", fondato tra gli anni 1980 e 1990, si sviluppò dai più grandi movimenti femministi del XX secolo. [126] Questa serie di campagne politiche ed educative, in parte ispirate alle campagne di sensibilizzazione all' AIDS , ebbero un risultato politico e sociale efficace, portando a una diffusa richiesta di un secondo parere prima della chirurgia, allo sviluppo di procedure chirurgiche meno invasive, alla creazione di gruppi di sostegno e di altri progressi nella cura della malattia. [127]
Nastro rosa
Un nastro rosa è il simbolo più importante per la consapevolezza del tumore alla mammella e talvolta vengono venduti durante le raccolte di fondi. Essi possono essere indossati per onorare coloro che soffrono di tale condizione o per identificare i prodotti dedicati ai consumatori che ne sono interessati, solitamente donne istruite, di mezza età, di classe media e superiore. [128]
Il nastro rosa è associato alla generosità individuale, alla fede nel progresso scientifico ea un atteggiamento proattivo. Esso incoraggia i consumatori a concentrarsi sulla visione di una possibile futura cura per il tumore alla mammella, piuttosto che sul percorso tra le attuali conoscenze e le eventuali cure future. [129]
Indossare o esporre un nastro rosa è stato tuttavia oggetto di critica da parte di alcuni oppositori, che la ritengono una sorta di pigro attivismo, poiché non ha alcun effetto pratico positivo. È stata anche criticata come azione di ipocrisia poiché alcune persone indossano il nastro rosa al fine di mostrare buona volontà verso le donne il tumore ma poi si oppongono verso gli obiettivi pratici, come i diritti dei pazienti e la legislazione anti-inquinamento. [130] [131] I critici affermano anche che l'enfasi verso il nastro rosa distrae la società verso la mancanza di progressi in materia di prevenzione e sulla cura del tumore alla mammella. [132] È stato anche criticato secondo l'opinione che possa rafforzare gli stereotipi sessisti e oggettivare le donne e le loro mammelle. [133]
Stato della ricerca
I vari trattamenti attualmente proposti sono costantemente oggetto di valutazioni in studi randomizzati e controllati al fine di confrontare i singoli farmaci, le combinazioni farmacologiche e le tecniche chirurgiche e radioterapiche. La ricerca include sperimentazioni su nuovi tipi di terapia mirata e vaccini anti cancro.
Il fenretinide, un retinoide (farmaci legati alla vitamina A ), è in fase di studio come un modo per ridurre il rischio di tumore alla mammella. [134] [135]
Note
- ^ Breast Cancer , su NCI . URL consultato il 29 giugno 2014 .
- ^ a b c d e Breast Cancer Treatment (PDQ®) , su NCI , 23 maggio 2014. URL consultato il 29 giugno 2014 .
- ^ Christobel Saunders e Sunil Jassal, Breast cancer , 1. ed., Oxford, Oxford University Press, 2009, p. Chapter 13, ISBN 978-0-19-955869-8 .
- ^ a b c d e World Cancer Report 2014 , World Health Organization, 2014, pp. Chapter 5.2, ISBN 92-832-0429-8 .
- ^ a b c d e Gøtzsche PC, Jørgensen KJ, Screening for breast cancer with mammography. , in The Cochrane database of systematic reviews , vol. 6, 4 giugno 2013, pp. CD001877, DOI : 10.1002/14651858.CD001877.pub5 , PMID 23737396 .
- ^ HD Nelson, K Tyne, A Naik, C Bougatsos, B Chan, P Nygren e L Humphrey, Screening for Breast Cancer: Systematic Evidence Review Update for the US Preventive Services Task Force [Internet]. , novembre 2009, PMID 20722173 .
- ^ a b c d Screening for Breast Cancer , su US Preventative Services Task Force , dicembre 2009. URL consultato il 24 dicembre 2012 (archiviato dall' url originale il 2 gennaio 2013) .
- ^ Breast Cancer Treatment (PDQ®) , su NCI , 26 giugno 2014. URL consultato il 29 giugno 2014 .
- ^ a b World Cancer Report ( PDF ), su iarc.fr , International Agency for Research on Cancer , 2008. URL consultato il 26 febbraio 2011 (archiviato dall' url originale il 20 luglio 2011) .
- ^ Cancer Survival in England: Patients Diagnosed 2007–2011 and Followed up to 2012 ( PDF ), su Office for National Statistics , 29 ottobre 2013. URL consultato il 29 giugno 2014 .
- ^ SEER Stat Fact Sheets: Breast Cancer , su NCI . URL consultato il 18 giugno 2014 .
- ^ a b World Cancer Report 2014 , World Health Organization, 2014, pp. Chapter 1.1, ISBN 92-832-0429-8 .
- ^ Male Breast Cancer Treatment , su cancer.gov , National Cancer Institute , 2014. URL consultato il 29 giugno 2014 .
- ^ a b c James Stuart Olson, Bathsheba's breast: women, cancer & history , Baltimore, The Johns Hopkins University Press, 2002, pp. 9 –13, ISBN 0-8018-6936-6 .
- ^ The History of Cancer , su American Cancer Society , 25 marzo 2002. URL consultato il 9 ottobre 2006 (archiviato dall' url originale il 9 ottobre 2006) .
- ^ a b Olson , pp. 32–33
- ^ Yalom, Marilyn, A history of the breast , New York, Alfred A. Knopf, 1997, p. 234 , ISBN 0-679-43459-3 .
- ^ a b c d Aronowitz, Robert A., Unnatural history: breast cancer and American society , Cambridge, UK, Cambridge University Press, 2007, pp. 22 –24, ISBN 0-521-82249-1 .
- ^ History of Breast Cancer , su randomhistory.com , Random History, 27 febbraio 2008. URL consultato l'8 maggio 2010 (archiviato dall' url originale il 30 luglio 2010) .
- ^ a b Olson , Olson .
- ^ Marc Lacroix, A Concise History of Breast Cancer , USA, Nova Science Publishers, 2011, pp. 59-68, ISBN 978-1-61122-305-7 .
- ^ WHO Disease and injury country estimates , su World Health Organization , 2009. URL consultato l'11 novembre 2009 .
- ^ a b c World Cancer Report , su globocan.iarc.fr , International Agency for Research on Cancer , 2008. URL consultato il 26 febbraio 2011 (archiviato dall' url originale il 14 gennaio 2011) .
- ^ Breast cancer: prevention and control , su World Health Organization (archiviato dall' url originale il 6 settembre 2015) .
- ^ World Cancer Report 2014 , International Agency for Research on Cancer, World Health Organization, 2014, ISBN 978-92-832-0432-9 .
- ^ Stewart BW and Kleihues P. (Eds): World Cancer Report. IARCPress. Lyon 2003
- ^ Jeremy Laurance, Breast cancer cases rise 80% since Seventies , in The Independent , London, 29 settembre 2006. URL consultato il 9 ottobre 2006 .
- ^ Breast Cancer: Statistics on Incidence, Survival, and Screening , su Imaginis Corporation , 2006. URL consultato il 9 ottobre 2006 .
- ^ Breast Cancer: Breast Cancer in Young Women WebMD. Retrieved 9 September 2009
- ^ Nearly 85% of women diagnosed with breast cancer now survive for 5 year or more Office for National Statistics, 2013
- ^ La mammella maschile (ginecomastia- carcinoma- patologia mammaria)
- ^ Perkins CI, Hotes J, Kohler BA, Howe HL,Association between breast cancer laterality and tumor location, United States, 1994-1998 , in Cancer Causes Control , vol. 15, n. 7, settembre 2004, pp. 637-45, DOI : 10.1023/B:CACO.0000036171.44162.5f , PMID 15280621 .
- ^ Weiss HA, Devesa SS, Brinton LA, Laterality of breast cancer in the United States , in Cancer Causes Control , vol. 7, n. 5, settembre 1996, pp. 539-43, PMID 8877052 .
- ^ Ekbom A, Adami HO, Trichopoulos D, Lambe M, Hsieh CC, Pontén J, Epidemiologic correlates of breast cancer laterality (Sweden) , in Cancer Causes Control , vol. 5, n. 6, novembre 1994, pp. 510-6, PMID 7827237 .
- ^ Roychoudhuri R, Putcha V, Møller H, Cancer and laterality: a study of the five major paired organs (UK) , in Cancer Causes Control , vol. 17, n. 5, giugno 2006, pp. 655-62, DOI : 10.1007/s10552-005-0615-9 , PMID 16633912 .
- ^ Reeder JG, Vogel VG, Breast cancer prevention. , in Cancer treatment and research , vol. 141, 2008, pp. 149-64, DOI : 10.1007/978-0-387-73161-2_10 , PMID 18274088 .
- ^ Am I at risk? , su breastcancercare.org.uk , Breast Cancer Care. URL consultato il 22 ottobre 2013 .
- ^ Collaborative Group on Hormonal Factors in Breast Cancer, Breast cancer and breastfeeding: collaborative reanalysis of individual data from 47 epidemiological studies in 30 countries, including 50302 women with breast cancer and 96973 women without the disease. , in Lancet , vol. 360, n. 9328, agosto 2002, pp. 187-95, DOI : 10.1016/S0140-6736(02)09454-0 , PMID 12133652 .
- ^ Yager JD, Davidson NE, Estrogen carcinogenesis in breast cancer , in New Engl J Med , vol. 354, n. 3, 2006, pp. 270-82, DOI : 10.1056/NEJMra050776 , PMID 16421368 .
- ^ Santoro, E., DeSoto, M., and Hong Lee, J, Hormone Therapy and Menopause , su center4research.org , National Research Center for Women & Families, febbraio 2009. URL consultato il 20 novembre 2014 (archiviato dall' url originale il 12 luglio 2013) .
- ^ Light Pollution as new risk factor for human Breast and Prostate Cancers- Haim, Abraham; Portnov, Biris P. ,2013, ISBN 978-94-007-6220-6
- ^ a b Johnson KC, Miller AB, Collishaw NE, Palmer JR, Hammond SK, Salmon AG, Cantor KP, Miller MD, Boyd NF, Millar J, Turcotte F, Active smoking and secondhand smoke increase breast cancer risk: the report of the Canadian Expert Panel on Tobacco Smoke and Breast Cancer Risk (2009). , in Tobacco control , vol. 20, n. 1, Jan 2011, pp. e2, DOI : 10.1136/tc.2010.035931 , PMID 21148114 .
- ^ Lee IM, Shiroma EJ, Lobelo F, Puska P, Blair SN, Katzmarzyk PT,Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy , in The Lancet , vol. 380, n. 9838, 1º luglio 2012, pp. 219-29, DOI : 10.1016/S0140-6736(12)61031-9 , PMC 3645500 , PMID 22818936 .
- ^ Kahlenborn C, Modugno F, Potter DM, Severs WB, Oral contraceptive use as a risk factor for premenopausal breast cancer: a meta-analysis. , in Mayo Clinic proceedings. Mayo Clinic , vol. 81, n. 10, Oct 2006, pp. 1290-302, DOI : 10.4065/81.10.1290 , PMID 17036554 .
- ^ Veljković M, Veljković S, [The risk of breast cervical, endometrial and ovarian cancer in oral contraceptive users]. , in Medicinski pregled , vol. 63, 9–10, Sep 2010, pp. 657-61, DOI : 10.2298/mpns1010657v , PMID 21446095 .
- ^ Casey PM, Cerhan JR, Pruthi S, Oral contraceptive use and risk of breast cancer. , in Mayo Clinic proceedings. Mayo Clinic , vol. 83, n. 1, gennaio 2008, pp. 86–90; quiz 90–1, DOI : 10.4065/83.1.86 , PMID 18174010 .
- ^ Beral V, Bull D, Doll R, Peto R, Reeves G, Breast cancer and abortion: collaborative reanalysis of data from 53 epidemiological studies, including 83?000 women with breast cancer from 16 countries. , in Lancet , vol. 363, n. 9414, 27 marzo 2004, pp. 1007-16, DOI : 10.1016/S0140-6736(04)15835-2 , PMID 15051280 .
- ^ Yang L, Jacobsen KH, A systematic review of the association between breastfeeding and breast cancer. , in Journal of women's health (2002) , vol. 17, n. 10, dicembre 2008, pp. 1635-45, DOI : 10.1089/jwh.2008.0917 , PMID 19049358 .
- ^ Russo J, Russo IH,Susceptibility of the mammary gland to carcinogenesis. II. Pregnancy interruption as a risk factor in tumor incidence , in Am J Pathol , vol. 100, n. 2, 1980, pp. 505-506, PMC 1903536 , PMID 6773421 .
«In contrast, abortion is associated with increased risk of carcinomas of the breast. The explanation for these epidemiologic findings is not known, but the parallelism between the DMBA-induced rat mammary carcinoma model and the human situation is striking. ... Abortion would interrupt this process, leaving in the gland undifferentiated structures like those observed in the rat mammary gland, which could render the gland again susceptible to carcinogenesis.» . - ^ Iodice S, Barile M, Rotmensz N, Feroce I, Bonanni B, Radice P, Bernard L, Maisonneuve P, Gandini S, Oral contraceptive use and breast or ovarian cancer risk in BRCA1/2 carriers: a meta-analysis. , in European journal of cancer (Oxford, England : 1990) , vol. 46, n. 12, agosto 2010, pp. 2275-84, DOI : 10.1016/j.ejca.2010.04.018 , PMID 20537530 .
- ^ Gaffield ME, Culwell KR, Ravi A, Oral contraceptives and family history of breast cancer. , in Contraception , vol. 80, n. 4, ottobre 2009, pp. 372-80, DOI : 10.1016/j.contraception.2009.04.010 , PMID 19751860 .
- ^ Blackburn GL, Wang KA, Dietary fat reduction and breast cancer outcome: results from the Women's Intervention Nutrition Study (WINS). , in The American journal of clinical nutrition , vol. 86, n. 3, settembre 2007, pp. s878–81, PMID 18265482 .
- ^ Boffetta P, Hashibe M, La Vecchia C, Zatonski W, Rehm J, The burden of cancer attributable to alcohol drinking , in International Journal of Cancer , vol. 119, n. 4, agosto 2006, pp. 884-7, DOI : 10.1002/ijc.21903 , PMID 16557583 .
- ^ BBC report Weight link to breast cancer risk
- ^ Kaiser J, Cancer. Cholesterol forges link between obesity and breast cancer. , in Science , vol. 342, n. 6162, 29 novembre 2013, p. 1028, DOI : 10.1126/science.342.6162.1028 , PMID 24288308 .
- ^ Aceves C, Anguiano B, Delgado G, Is iodine a gatekeeper of the integrity of the mammary gland? , in Journal of Mammary Gland Biology and Neoplasia , vol. 10, n. 2, aprile 2005, pp. 189-96, DOI : 10.1007/s10911-005-5401-5 , PMID 16025225 .
- ^ American Cancer Society, Breast Cancer Facts & Figures 2005–2006 ( PDF ), su cancer.org , 2005. URL consultato il 26 aprile 2007 (archiviato dall' url originale il 13 giugno 2007) .
- ^ Wang XS, Armstrong ME, Cairns BJ, Key TJ, Travis RC,Shift work and chronic disease: the epidemiological evidence. , in Occupational medicine (Oxford, England) , vol. 61, n. 2, marzo 2011, pp. 78-89, DOI : 10.1093/occmed/kqr001 , PMC 3045028 , PMID 21355031 .
- ^ Brody JG, Rudel RA, Michels KB, Moysich KB, Bernstein L, Attfield KR, Gray S, Environmental pollutants, diet, physical activity, body size, and breast cancer: where do we stand in research to identify opportunities for prevention? , in Cancer , vol. 109, 12 Suppl, giugno 2007, pp. 2627-34, DOI : 10.1002/cncr.22656 , PMID 17503444 .
- ^ Roberto Ferro, Pesticides and Breast Cancer , in Advances in Breast Cancer Research , vol. 01, n. 03, 1º gennaio 2012, pp. 30-35, DOI : 10.4236/abcr.2012.13005 .
- ^ Hendrick RE, Radiation doses and cancer risks from breast imaging studies. , in Radiology , vol. 257, n. 1, ottobre 2010, pp. 246-53, DOI : 10.1148/radiol.10100570 , PMID 20736332 .
- ^ a b c Boris Pasche, Cancer Genetics (Cancer Treatment and Research) , Berlin, Springer, 2010, pp. 19-20, ISBN 1-4419-6032-5 .
- ^ a b c Gage M, Wattendorf D, Henry LR, Translational advances regarding hereditary breast cancer syndromes , in Journal of surgical oncology , vol. 105, n. 5, 1º aprile 2012, pp. 444-51, DOI : 10.1002/jso.21856 , PMID 22441895 .
- ^ Familial breast cancer: collaborative reanalysis of individual data from 52 epidemiological studies including 58,209 women with breast cancer and 101,986 women without the disease. , in Lancet , vol. 358, n. 9291, 27 ottobre 2001, pp. 1389-99, DOI : 10.1016/S0140-6736(01)06524-2 , PMID 11705483 .
- ^ Nelson HD, Zakher B, Cantor A, Fu R, Griffin J, O'Meara ES, Buist DS, Kerlikowske K, van Ravesteyn NT, Trentham-Dietz A, Mandelblatt JS, Miglioretti DL,Risk factors for breast cancer for women aged 40 to 49 years: a systematic review and meta-analysis. , in Annals of Internal Medicine , vol. 156, n. 9, 1º maggio 2012, pp. 635-48, DOI : 10.1059/0003-4819-156-9-201205010-00006 , PMC 3561467 , PMID 22547473 .
- ^ Gina Kolata, Genetic Study Finds 4 Distinct Variations of Breast Cancer , in The New York Times , 23 settembre 2012. URL consultato il 23 settembre 2012 .
- ^ Understanding Breast Changes – National Cancer Institute , su cancer.gov .
- ^ Lobular carcinoma in situ: Marker for breast cancer risk , su mayoclinic.com .
- ^ Breast Cancer Treatment , su cancer.gov , National Cancer Institute.
- ^ Afonso N, Bouwman D, Lobular carcinoma in situ , in Eur. J. Cancer Prev. , vol. 17, n. 4, agosto 2008, pp. 312-6, DOI : 10.1097/CEJ.0b013e3282f75e5d , PMID 18562954 .
- ^ Anothaisintawee T, Wiratkapun C, Lerdsitthichai P, Kasamesup V, Wongwaisayawan S, Srinakarin J, Hirunpat S, Woodtichartpreecha P, Boonlikit S, Teerawattananon Y, Thakkinstian A, Risk factors of breast cancer: a systematic review and meta-analysis , in Asian Pacific Journal of Public Health , vol. 25, n. 5, 2013, pp. 368-387, DOI : 10.1177/1010539513488795 , PMID 23709491 .
- ^ McNaught J, Reid RL, Provencher DM, Progesterone-only and non-hormonal contraception in the breast cancer survivor: Joint Review and Committee Opinion of the Society of Obstetricians and Gynaecologists of Canada and the Society of Gynecologic Oncologists of Canada , in J Obstet Gynaecol Can , vol. 28, n. 7, luglio 2006, pp. 616-39, PMID 16924781 .
- ^ Management of the menopause after breast cancer Archiviato il 7 aprile 2016 in Archive.is ., from The Royal Australian and New Zealand College of Obstetricians and Gynaecologists. College Statement C-Gyn 15. 1st Endorsed: February 2003. Current: November 2011. Review: November 2014
- ^ a b c d Merck Manual of Diagnosis and Therapy, Breast Disorders: Breast Cancer , su merckmanuals.com , febbraio 2003. URL consultato il 5 febbraio 2008 .
- ^ a b American Cancer Society, Cancer Facts & Figures 2007 ( PDF ), su cancer.org , 2007. URL consultato il 26 aprile 2007 (archiviato dall' url originale il 10 aprile 2007) .
- ^ Watson M, Assessment of suspected cancer , in InnoAiT , vol. 1, n. 2, 2008, pp. 94-107, DOI : 10.1093/innovait/inn001 .
- ^ eMedicine, Breast Cancer Evaluation , su emedicine.com , 23 agosto 2006. URL consultato il 5 febbraio 2008 (archiviato dall' url originale il 12 febbraio 2008) .
- ^ National Cancer Institute , Paget's Disease of the Nipple: Questions and Answers , su cancer.gov , 27 giugno 2005. URL consultato il 6 febbraio 2008 .
- ^ answers.com, Oncology Encyclopedia: Cystosarcoma Phyllodes , su answers.com . URL consultato il 10 agosto 2010 .
- ^ Lacroix M, Significance, detection and markers of disseminated breast cancer cells , in Endocrine-related Cancer , vol. 13, n. 4, dicembre 2006, pp. 1033-67, DOI : 10.1677/ERC-06-0001 , PMID 17158753 .
- ^ National Cancer Institute , Metastatic Cancer: Questions and Answers , su cancer.gov , 1º settembre 2004. URL consultato il 6 febbraio 2008 .
- ^ [executive publisher, Judith A. Shilling McCann], Nursing. , Ambler, PA, Lippincott Williams & Wilkins, 2008, p. 99, ISBN 978-1-58255-668-0 .
- ^ Merck Manual of Diagnosis and Therapy, Breast Disorders: Overview of Breast Disorders , su merckmanuals.com , febbraio 2003. URL consultato il 5 febbraio 2008 .
- ^ Saslow D, Hannan J, Osuch J, Alciati MH, Baines C, Barton M, Bobo JK, Coleman C, Dolan M, Gaumer G, Kopans D, Kutner S, Lane DS, Lawson H, Meissner H, Moorman C, Pennypacker H, Pierce P, Sciandra E, Smith R, Coates R, Clinical breast examination: practical recommendations for optimizing performance and reporting , in CA: a cancer journal for clinicians , vol. 54, n. 6, 2004, pp. 327-344, DOI : 10.3322/canjclin.54.6.327 , PMID 15537576 .
- ^ Yu YH, Liang C, Yuan XZ, Diagnostic value of vacuum-assisted breast biopsy for breast carcinoma: a meta-analysis and systematic review. , in Breast cancer research and treatment , vol. 120, n. 2, 2010, pp. 469-79, DOI : 10.1007/s10549-010-0750-1 , PMID 20130983 .
- ^ Merck Manual, Professional Edition , Ch. 253, Breast Cancer.
- ^ American Society of Clinical Oncology, Five Things Physicians and Patients Should Question ( PDF ), in Choosing Wisely: an initiative of the ABIM Foundation , American Society of Clinical Oncology. URL consultato il 14 agosto 2012 (archiviato dall' url originale il 31 luglio 2012) .
- ^ Carlson RW, Allred DC, Anderson BO, Burstein HJ, Carter WB, Edge SB, Erban JK, Farrar WB, Goldstein LJ, Gradishar WJ, Hayes DF, Hudis CA, Jahanzeb M, Kiel K, Ljung BM, Marcom PK, Mayer IA, McCormick B, Nabell LM, Pierce LJ, Reed EC, Smith ML, Somlo G, Theriault RL, Topham NS, Ward JH, Winer EP, Wolff AC, Breast cancer. Clinical practice guidelines in oncology , in Journal of the National Comprehensive Cancer Network : JNCCN , vol. 7, n. 2, 2009, pp. 122-192, PMID 19200416 .
- ^ Vinay Kumar e Abul Abbas, Robbins and Cotran Pathologic Basis of Disease , Philadelphia, Saunders, an imprint of Elsevier inc., 2010, p. 1090, ISBN 978-1-4160-3121-5 .
- ^ Sotiriou C, Pusztai L, Gene-expression signatures in breast cancer , in N. Engl. J. Med. , vol. 360, n. 8, febbraio 2009, pp. 790-800, DOI : 10.1056/NEJMra0801289 , PMID 19228622 .
- ^ Romond EH, Perez EA, Bryant J, Suman VJ, Geyer CE, Davidson NE, Tan-Chiu E, Martino S, Paik S, Kaufman PA, Swain SM, Pisansky TM, Fehrenbacher L, Kutteh LA, Vogel VG, Visscher DW, Yothers G, Jenkins RB, Brown AM, Dakhil SR, Mamounas EP, Lingle WL, Klein PM, Ingle JN, Wolmark N, Trastuzumab plus adjuvant chemotherapy for operable HER2-positive breast cancer , in N. Engl. J. Med. , vol. 353, n. 16, ottobre 2005, pp. 1673-84, DOI : 10.1056/NEJMoa052122 , PMID 16236738 .
- ^ Saini KS, Taylor C, Ramirez AJ, Palmieri C, Gunnarsson U, Schmoll HJ, Dolci SM, Ghenne C, Metzger-Filho O, Skrzypski M, Paesmans M, Ameye L, Piccart-Gebhart MJ, de Azambuja E, Role of the multidisciplinary team in breast cancer management: results from a large international survey involving 39 countries , in Annals of Oncology , vol. 23, n. 4, agosto 2011, pp. 853-9, DOI : 10.1093/annonc/mdr352 , PMID 21821551 .
- ^ Massarut S, Baldassare G, Belleti B, Reccanello S, D'Andrea S, Ezio C, Perin T, Roncadin M, Vaidya JS, Intraoperative radiotherapy impairs breast cancer cell motility induced by surgical wound fluid , in J Clin Oncol , vol. 24, 18S, 2006, p. 10611. URL consultato il 30 dicembre 2014 (archiviato dall' url originale il 12 gennaio 2012) .
- ^ Belletti B, Vaidya JS, D'Andrea S, Entschladen F, Roncadin M, Lovat F, Berton S, Perin T, Candiani E, Reccanello S, Veronesi A, Canzonieri V, Trovò MG, Zaenker KS, Colombatti A, Baldassarre G, Massarut S, Targeted intraoperative radiotherapy impairs the stimulation of breast cancer cell proliferation and invasion caused by surgical wounding , in Clin. Cancer Res. , vol. 14, n. 5, marzo 2008, pp. 1325-32, DOI : 10.1158/1078-0432.CCR-07-4453 , PMID 18316551 .
- ^ http://www.targit.org.uk/
- ^ Vaidya JS, Joseph DJ, Tobias JS, Bulsara M, Wenz F, Saunders C, Alvarado M, Flyger HL, Massarut S, Eiermann W, Keshtgar M, Dewar J, Kraus-Tiefenbacher U, Sütterlin M, Esserman L, Holtveg HM, Roncadin M, Pigorsch S, Metaxas M, Falzon M, Matthews A, Corica T, Williams NR, Baum M, Targeted intraoperative radiotherapy versus whole breast radiotherapy for breast cancer (TARGIT-A trial): an international, prospective, randomised, non-inferiority phase 3 trial , in Lancet , vol. 376, n. 9735, luglio 2010, pp. 91-102, DOI : 10.1016/S0140-6736(10)60837-9 , PMID 20570343 .
- ^ Breast cancer.org Treatment Options
- ^ MS Sabel, Nonsurgical ablation of breast cancer: future options for small breast tumors. , in Surgical oncology clinics of North America , vol. 23, n. 3, luglio 2014, pp. 593-608, PMID 24882353 .
- ^ a b MA Roubidoux, W Yang e RJ Stafford, Image-guided ablation in breast cancer treatment. , in Techniques in vascular and interventional radiology , vol. 17, n. 1, marzo 2014, pp. 49-54, PMID 24636331 .
- ^ Current Status of Imaging-Guided Percutaneous Ablation of Breast Cancer , vol. 203, n. 2, agosto 2014, pp. 442-448, DOI : 10.2214/AJR.13.11600 .
- ^ a b c ( NE ) Food, Nutrition, Physical Activity and the Prevention of Cancer: a Global Perspective , su dietandcancerreport.org , American Institute for Cancer Research/World Cancer Research Fund. URL consultato il 25 novembre 2014 .
- ^ Eliassen AH, Hankinson SE, Rosner B, Holmes MD, Willett WC,Physical activity and risk of breast cancer among postmenopausal women , in Arch. Intern. Med. , vol. 170, n. 19, ottobre 2010, pp. 1758-64, DOI : 10.1001/archinternmed.2010.363 , PMC 3142573 , PMID 20975025 .
- ^ Zheng JS, Hu XJ, Zhao YM, Yang J, Li D, Intake of fish and marine n-3 polyunsaturated fatty acids and risk of breast cancer: meta-analysis of data from 21 independent prospective cohort studies , in BMJ , vol. 346, 2013, pp. f3706, DOI : 10.1136/bmj.f3706 , PMID 23814120 .
- ^ Hartmann LC, Schaid DJ, Woods JE, Crotty TP, Myers JL, Arnold PG, Petty PM, Sellers TA, Johnson JL, McDonnell SK, Frost MH, Jenkins RB, Efficacy of bilateral prophylactic mastectomy in women with a family history of breast cancer , in N Engl J Med , vol. 340, n. 2, 1999, pp. 77-84, DOI : 10.1056/NEJM199901143400201 , PMID 9887158 .
- ^ Meijers-Heijboer H, van Geel B, van Putten WL, Henzen-Logmans SC, Seynaeve C, Menke-Pluymers MB, Bartels CC, Verhoog LC, van den Ouweland AM, Niermeijer MF, Brekelmans CT, Klijn JG, Breast cancer after prophylactic bilateral mastectomy in women with BRCA1 and BRCA2 mutations , in N Engl J Med , vol. 345, n. 3, 2001, pp. 159-164, DOI : 10.1056/NEJM200107193450301 , PMID 11463009 .
- ^ a b L Lostumbo, NE Carbine e J Wallace, Prophylactic mastectomy for the prevention of breast cancer. , in The Cochrane database of systematic reviews , n. 11, 10 novembre 2010, pp. CD002748, DOI : 10.1002/14651858.CD002748.pub3 , PMID 21069671 .
- ^ Risk Assessment, Genetic Counseling, and Genetic Testing for BRCA-Related Cancer in Women: US Preventive Services Task Force Recommendation Statement , in Annals of Internal Medicine , 24 dicembre 2013, DOI : 10.7326/M13-2747 .
- ^ Nelson HD, Smith ME, Griffin JC, Fu R, Use of medications to reduce risk for primary breast cancer: a systematic review for the US Preventive Services Task Force. , in Annals of Internal Medicine , vol. 158, n. 8, 16 aprile 2013, pp. 604-14, DOI : 10.7326/0003-4819-158-8-201304160-00005 , PMID 23588749 .
- ^ Cuzick J, Sestak I, Bonanni B, Costantino JP, Cummings S, DeCensi A, Dowsett M, Forbes JF, Ford L, LaCroix AZ, Mershon J, Mitlak BH, Powles T, Veronesi U, Vogel V, Wickerham DL, Selective oestrogen receptor modulators in prevention of breast cancer: an updated meta-analysis of individual participant data. , in Lancet , vol. 381, n. 9880, 25 maggio 2013, pp. 1827-34, DOI : 10.1016/S0140-6736(13)60140-3 , PMID 23639488 .
- ^ Moyer VA, Medications for Risk Reduction of Primary Breast Cancer in Women: US Preventive Services Task Force Recommendation Statement. , in Annals of Internal Medicine , 24 settembre 2013, DOI : 10.7326/0003-4819-159-10-201311190-00718 , PMID 24061472 .
- ^ Cuzick J, Sestak I, Bonanni B, Costantino JP, Cummings S, DeCensi A, Dowsett M, Forbes JF, Ford L, LaCroix AZ, Mershon J, Mitlak BH, Powles T, Veronesi U, Vogel V, Wickerham DL, Selective oestrogen receptor modulators in prevention of breast cancer: an updated meta-analysis of individual participant data , in The Lancet , vol. 381, n. 9880, 31 marzo 2013, pp. 1827-34, DOI : 10.1016/S0140-6736(13)60140-3 , PMID 23639488 .
- ^ Screening , su Centers for Disease Control and Prevention .
- ^ a b Kösters JP, Gøtzsche PC, Cochrane Database of Systematic Reviews , in Cochrane Database Syst Rev , n. 2, 2003, pp. CD003373, DOI : 10.1002/14651858.CD003373 , PMID 12804462 .
- ^ Biesheuvel C, Weigel S, Heindel W, Mammography Screening: Evidence, History and Current Practice in Germany and Other European Countries. , in Breast care (Basel, Switzerland) , vol. 6, n. 2, 2011, pp. 104-109, DOI : 10.1159/000327493 , PMID 21673820 .
- ^ Tonelli M, Connor Gorber S, Joffres M, Dickinson J, Singh H, Lewin G, Birtwhistle R, Fitzpatrick-Lewis D, Hodgson N, Ciliska D, Gauld M, Liu YY,Recommendations on screening for breast cancer in average-risk women aged 40–74 years. , in CMAJ : Canadian Medical Association journal = journal de l'Association medicale canadienne , vol. 183, n. 17, 22 novembre 2011, pp. 1991-2001, DOI : 10.1503/cmaj.110334 , PMC 3225421 , PMID 22106103 .
- ^ Breast Cancer: Screening , su United States Preventive Services Task Force .
- ^ Welch HG, Passow HJ, Quantifying the Benefits and Harms of Screening Mammography. , in JAMA internal medicine , vol. 174, n. 3, 30 dicembre 2013, pp. 448-54, DOI : 10.1001/jamainternmed.2013.13635 , PMID 24380095 .
- ^ a b Gøtzsche PC, Nielsen M, Screening for breast cancer with mammography , in Cochrane Database Syst Rev , n. 1, 2011, pp. CD001877, DOI : 10.1002/14651858.CD001877.pub4 , PMID 21249649 .
- ^ Welcome | Cochrane Nordic , su cochrane.dk . URL consultato il 25 novembre 2014 (archiviato dall' url originale il 4 ottobre 2013) .
- ^ Screening for breast cancer: US Preventive Services Task Force recommendation statement. , in Annals of internal medicine , vol. 151, n. 10, 17 novembre 2009, pp. 716–26, W–236, DOI : 10.1059/0003-4819-151-10-200911170-00008 , PMID 19920272 . URL consultato il 20 novembre 2014 (archiviato dall' url originale il 2 gennaio 2013) .
- ^ Jr Azim HA, L Santoro, W Russell-Edu, G Pentheroudakis, N Pavlidis e FA Peccatori, Prognosis of pregnancy-associated breast cancer: a meta-analysis of 30 studies. , in Cancer treatment reviews , vol. 38, n. 7, novembre 2012, pp. 834-42, PMID 22785217 .
- ^ P Schedin, Pregnancy-associated breast cancer and metastasis. , in Nature reviews. Cancer , vol. 6, n. 4, aprile 2006, pp. 281-91, PMID 16557280 .
- ^ a b c d e f g Connie Henke Yarbro, Debra Wujcik, Barbara Holmes Gobel (a cura di), Cancer nursing: principles and practice , 7ª ed., Jones & Bartlett Publishers, 2011, pp. 901-905, ISBN 978-1-4496-1829-2 .
- ^ Gonçalves V, Sehovic I, Quinn G,Childbearing attitudes and decisions of young breast cancer survivors: A systematic review , in Human Reproduction Update , vol. 20, n. 2, 2013, pp. 279-92, DOI : 10.1093/humupd/dmt039 , PMC 3922144 , PMID 24077938 .
- ^ Sulik, pp. 37-38
- ^ Sulik, p.4
- ^ Bob Riter, History of Breast Cancer Advocacy , su crcfl.net , Cancer Resource Center of the Finger Lakes. URL consultato il 29 giugno 2013 (archiviato dall' url originale il 23 giugno 2013) .
- ^ Sulik, p. 27-72
- ^ Sulik, p. 359-361
- ^ Sulik , pp. 366–8
- ^ Landeman, Anne, Pinkwashing: Can Shopping Cure Breast Cancer? , su prwatch.org , Center for Media and Democracy, 11 giugno 2008.
- ^ Sulik, pp. 365–6.
- ^ Sulik, pp. 372–4.
- ^ What`s new in breast cancer research and treatment? , in Cancer .
- ^ Fenretinide (4-HPR): A Preventive Chance for Women at Genetic and Familial Risk? , in hindawi .
Bibliografia
- Robbins e Cotran, Le basi patologiche delle malattie , 7ª ed., Torino-Milano, Elsevier Masson, 2008, ISBN 978-88-85675-53-7 .
- Sanguinetti, Bistoni, Aventa, Chirurgia della mammella, testo atlante , Terni, Morphena editrice, 2010, ISBN 978-88-96051-07-8 .
- ( EN ) Sulik, Gayle A., Pink Ribbon Blues: How Breast Cancer Culture Undermines Women's Health , Oxford University Press, 2010, ISBN 0-19-974045-3 .
Voci correlate
- Capecitabina
- Radial scar
- Autoesame della mammella
- Chirurgia della mammella
- Storia della mastectomia
- Chirurgia plastica ricostruttiva della mammella
- Lumpectomia
- Mammografia ottica
Altri progetti
-
 Wikimedia Commons contiene immagini o altri file su tumore della mammella
Wikimedia Commons contiene immagini o altri file su tumore della mammella
Collegamenti esterni
- ( EN ) Tumore alla mammella , su Enciclopedia Britannica , Encyclopædia Britannica, Inc.
- Tumore alla mammella , su airc.it .
- Tumore alla mammella , su andosonlusnazionale.it .
| Controllo di autorità | LCCN ( EN ) sh85016679 · GND ( DE ) 4008528-4 · NDL ( EN , JA ) 00568758 |
|---|