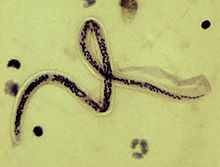
Filarioza limfatică
| Filarioza limfatică | |
|---|---|
| Elefantiaza membrelor inferioare | |
| Specialitate | boală infecțioasă |
| Clasificare și resurse externe (EN) | |
| ICD-9 -CM | 125,9 și 457,1 |
| Plasă | D004605 |
| eMedicină | 1109642 |
| Sinonime | |
| Elefantiazis Filiaroză limfatică | |
Limfatica filariasis sau filarioza limfatică sunt boli parazitare cauzate de nematode din Filariidae familie (numit „filarioza“). Se disting de alte filarioze pentru localizarea formelor adulte la nivelul vaselor limfatice , unde își exercită acțiunea patogenă provocând hipertrofia țesuturilor subcutanate ( elefantiază ).
Istorie
- Lucretius ( 99 - 55 î.Hr. ) a remarcat hipertrofia desfigurantă a țesuturilor moi ale membrelor inferioare care au afectat unele populații nilotice și au numit-o „elefantiază” (în greaca veche ελεφαντίασις din ελέφας „elefant”). Statuia faraonului egiptean Mentuhotep II (aproximativ 2000 î.Hr.) îl portretizează cu membrele umflate, prin urmare se poate presupune că suferea de elefantiază.
- Autorii romani distins un lepros „elefantiazis Graecorum“ dintr - un „elefantiazis arabum“ se face referire la filarioza limfatică.
- prima referire sigură la filarioza limfatică datează din secolul al XVI-lea. Exploratorul olandez Jan Huygen van Linschoten , aflat într-o vizită la Goa în India , a remarcat că descendenții celor care „l-au ucis pe Sfântul Toma (despre care o legendă susține că a fost primul evanghelizator al Indiei și martirizat acolo) s-au născut cu membru inferior, mărit de la genunchi în jos, similar cu piciorul unui elefant "; prin urmare, filarioza limfatică era cunoscută sub numele de „blestemul Sfântului Toma”.
- În 1849 , William Prout , în tratatul său „Despre natura și tratamentul stomacului și bolilor renale” a descris pentru prima dată chiluria .
- În 1863 Jean Nicholas Demarquay a descris pentru prima dată „microfilarii” găsite în lichidul scrotal al unui tânăr pacient cubanez cu hidrocel .
- În 1866, în Salvador de Bahia ( Brazilia ), Otto Wucherer a găsit microfilarii în urina unui pacient brazilian cu hematurie și chilurie .
- În 1871 Timothy Lewis , în Calcutta , India , a descoperit prezența microfilariilor în sângele periferic al unui pacient indian care suferea de elefantiază .
- În 1876 , în Brisbane, în Queensland ( Australia ), Sir Joseph Bancroft , medic și chirurg englez, într-un abces și în fluidul colectat dintr-o hidrocelă , a descoperit formele adulte a ceea ce helmintologul Thomas Spencer Cobbold în cinstea sa a numit „Filaria bancrofti ".
- În 1877, Sir Patrick Manson , în Amoy , China , a găsit Bancroft filariae microfilariae în sângele oamenilor și câinilor și a emis ipoteza ciclului de viață și a transmiterii acestora: a descoperit forme larvare Bancroft filariae la țânțarii din genul Culex , cărora le-a făcut ciupitură. chelnerul său chinez cu viermi de inimă. Manson a arătat că țânțarii au dobândit microfilarii odată cu făina de sânge, dar nu a explicat cum au fost apoi transmise înapoi la oameni: a crezut că viermii inimii au ieșit din țânțari, au contaminat apa potabilă și au infectat oamenii prin ingestie (cum ar fi pentru dracunculoză ) sau prin pătrunderea pielii (cum ar fi pentru schistosomiază ). Transmiterea prin mușcătura de țânțar a fost ipotezată de parazitologul australian Thomas Bancroft și demonstrată de asistentul lui Manson, George Carmichael Low , care a găsit microfilarii în trunchiurile țânțarilor.
- În 1921 a fost creat genul Wuchereria și a fost inclus în acesta Wuchereria bancrofti .
- În 1927, în Indonezia , SL Brug, parazitolog olandez, a descoperit microfilarii unei noi specii: „Filaria malayi”. Buckley în 1958 l-a clasificat în noul gen „ Brugia ”, cu numele de Brugia malayi .
- În 1940, în India , Rao și Maplestone au descoperit formele adulte ale Brugia malayi .
- În 1947, Hewitt a descoperit activitatea filaricidă a dietilcarbamazinei .
- În 1977 formele adulte a ceea ce a fost cunoscut sub numele de Timor au fost descoperite microfilariile: noua specie a fost numită Brugia timori .
Etiologie
Filarioza limfatică la om este cauzată de 3 specii: Wuchereria bancrofti ( Bancroftian sau Bancroft filariasis) și Brugia spp. ( Brugia malayi și Brugia timori , filarioza Brugiană).
Morfologie
Wuchereria bancrofti
Femelele adulte de W. bancrofti măsoară 80 până la 100 mm în lungime și 0,24 până la 0,30 mm în diametru. Bărbații adulți măsoară 40 mm în lungime și 0,1 mm în diametru. Microfilarii măsoară de la 244 la 296 µm în lungime și de la 7,5 la 10 µm în diametru.
Brugia spp.
Formele adulte sunt similare cu cele ale Wuchereria bancrofti , dar sunt mai mici. Femelele adulte măsoară 43 până la 55 mm în lungime și 130 până la 170 µm în diametru. Bărbații adulți măsoară 13 până la 23 mm în lungime și 70 până la 80 µm în diametru. Microfilarii măsoară 177 până la 230 µm în lungime și 5 până la 7 µm în diametru.
Epidemiologie
Filarioza limfatică afectează peste 90 de milioane de indivizi din întreaga lume, în toate zonele tropicale și subtropicale.
Wuchereria bancrofti poate fi găsită peste tot în tropice, între 42 ° latitudine nordică și 23 ° latitudine latină, endemică în regiunile umede și ploioase pentru cea mai mare parte a anului. Centura tropicală și subtropicală a fost împărțită în șapte zone geografice, în funcție de țânțarii vectori W.bancrofti care vor prevala.
- 1 - Zona Neotropicală (America)
- 2 - Zona afrotropicală (Africa subsahariană)
- 3 - Zona Orientului Mijlociu (Peninsula Arabică, regiuni nilotice, Turcia)
- 4 - Zona de Est (India, China, Indochina, Indonezia)
- 5 - Zona Pacificului de Vest
- 6 - Zona Papua
- 7 - Zona Pacificului de Sud
Brugia malayi se găsește în China , India de Sud și Asia de Sud-Est; Brugia timori se găsește pe unele insule indoneziene (de ex. Timor ).
Modul de transmitere și ciclul de viață
Viermii inimii au o fază de dezvoltare în gazda vertebrată finală (om) și o fază în vectorul artropod (țânțarul). Brugia malayi poate fi transmisă și pisicilor și maimuțelor. Prin plaga de puncție, în timpul mesei de sânge, țânțarul infectat introduce larvele de viermi de inimă de stadiul III în organismul gazdei definitive. Larvele devin adulte și ajung la vasele limfatice. Adulții produc microfilarii (W.bancrofti după 9 luni și Brugia spp. După 3 luni) cu ritm circadian . Microfilariae migrează în vasele de sânge (numai W. bankrofti) și vasele limfatice, pentru a fi ingerate de țânțari în timpul unei noi mese de sânge (trăiesc în sânge puțin sub un an). După ce sunt ingerate, își pierd căptușeala și unii dintre ei își fac drum prin peretele proventriculului și porțiunea cardiacă a tractului digestiv al țânțarului, ajungând la mușchii toracici. Aici microfilarii se dezvoltă în larve de stadiul I, apoi stadiul II, până când ajung la starea larvelor de stadiul III, potențial infectante. Larvele migrează către proboscida țânțarului gata să infesteze gazda definitivă la următoarea masă de sânge.
Periodicitate
În 1879 Sir Patrick Manson a descoperit fenomenul periodicității concentrației microfilariilor în sângele periferic al organismului gazdă, care variază în funcție de ritmul circadian și este mai mare în corespondență cu orele în care țânțarii vector sunt folosiți pentru a mușca. Această adaptare a permis creșterea probabilității de finalizare a ciclului de viață. Periodicitatea variază în funcție de obiceiurile țânțarilor vector.
În majoritatea zonelor geografice, frecvența W.bancrofti și B.malayi este nocturnă, atingând vârful la miezul nopții și parazitemia aproape zero la amiază. Există tulpini de W.bancrofti și B.malayi care prezintă o „sub-periodicitate”, atât nocturnă (atât) cât și diurnă (numai W.bancrofti): microfilarii sunt întotdeauna prezenți în circulație, dar la concentrații mai mari în momentul „sub-periodicitate”. Periodicitatea este influențată substanțial de ritmurile circadiene ale gazdei, deoarece dispare la muncitorii de noapte care dorm în timpul zilei. În 1912 , Manson-Bahr, în Fiji , a descoperit tulpini "sub-periodice" diurne de W. bankrofti, tipice insulelor din Oceanul Pacific .
Vector
- Principalul vector al W.bancrofti este Culex quinquefasciatus, dar alte câteva specii de țânțari pot acționa ca vectori. Printre acestea se numără și alte specii din genul Culex (C.annulirostris, C. bitaeniorhynchus și C.pipiens), din genul Anopheles (A.arabinensis, A.bancroftii, A.farauti, A.funestus, A.gambiae, A . koliensis, A.melas, A.merus, A.punctulatus și A.wellcomei), din genul Aedes (A.aegypti, A.aquasalis, A.bellator, A.cooki, A.darlingi, A.kochi, A .polynesiensis, A.pseudoscutellaris, A.rotumae, A.scapularis și A.vigilax), din genul Mansonia (M.pseudotitillans, M.uniformis), din genul Coquillettidia (C.juxtamansonia).
- B.malayi în zonele rurale are o periodicitate nocturnă și este transmis de țânțari din genul Anopheles ; în pădurile mlăștinoase are o „sub-periodicitate” nocturnă și este transmisă de Mansonia uniformis, mai frecvent maimuțelor și pisicilor, dar sporadic și omului.
- B.timori are o periodicitate nocturnă și este transmis de țânțari din genul Anopheles .
Microfilariile sunt, de asemenea, patogene pentru vector: prezența lor le scurtează viața medie și vitalitatea.
Patogenie
Pentru patogenie este foarte importantă re-infestarea continuă prin mușcături de țânțari repetate în timp, care mențin parazitoza. Deteriorarea vaselor limfatice pare a fi mediată atât de răspunsul inflamator al gazdei împotriva viermelui adult care se află acolo, cât și de acțiunea mecanică locală directă a parazitului sau a substanțelor pe care le produce. Răspunsul inflamator ar duce la formarea țesutului granulomatos în jurul viermelui adult, cu obstrucția fluxului limfatic. Parazitul însuși, eliberând substanțe produse de acesta, ar induce proliferarea endoteliului vaselor limfatice și dilatarea acestora, cu formarea circulației colaterale; cu toate acestea, rolul patogenetic al suprainfecțiilor bacteriene recurente este preponderent. Din punct de vedere anatomopatologic, se disting gradele succesive de afectare a sistemului limfatic
- Gradul I: limfedem simplu al țesutului subcutanat.
- Gradul II: edem semnificativ al țesutului subcutanat.
- Gradul III: hipertrofie a țesutului adipos subcutanat, cu îngroșarea pielii (pahidermie) și pierderea elasticității.
- Gradul IV: infiltrat limfatic subcutanat mixomatos cu fibroză subcutanată.
- Gradul V: fibroză severă a dermului cu hiperkeratoză și deformare grosieră a structurilor afectate.
Clinica
De obicei, infecția se dobândește în timpul copilăriei și manifestările clinice se pot manifesta numai după ani, într-un mod acut, sau mai des încet, într-un mod subtil, urmând și noi infestări continue.
Stadiu timpuriu
Se caracterizează prin apariția de semne și simptome nespecifice (stare generală de rău, prostrație, febră cu frisoane și transpirație, cefalee) și alte altele mai specifice. În prima fază, manifestările clinice sunt reversibile, dar se pot repeta și de mai multe ori pe an. Manifestările alergice pot apărea la o lună după infestare.
- Limfadenita cu mărire și sensibilitate a ganglionilor limfatici epitrohleari, inghinali, femurali și poplitei.
- Stria limfangitică centrifugă, de la limfadenomegalie la extremități.
- Limfedem, datorat unui obstacol în calea scurgerii de lichid în vasele limfatice, cu umflarea părții afectate și apariția varicozităților vaselor limfatice.
- Suprainfecțiile pot complica limfedemul, cu supurația ganglionilor limfatici și formarea abceselor subcutanate.
- Inflamația sistemului genital masculin: funiculită, epididimită, orhită. Nu se știe dacă leziuni similare apar la nivelul organelor genitale feminine, în principal datorită dificultății determinării etiologiei specifice a inflamației genitale feminine într-un mediu tropical.
- Chiluria, prin trecerea kilogramului în urină, care apar alb, tulbure și lăptos. Kilul este o limfă cu un conținut ridicat de grăsime emulsionată, provenită din vasele limfatice intestinale. Chiluria rezultă din ruperea, datorată obstrucției circulației limfatice retroperitoneale, a vaselor limfatice varicoase din tractul urinar, de obicei în pelvisul renal sau vezica urinară. Retenția urinară și colicile renale pot apărea din cauza formării de kilograme sau cheaguri de sânge în urină, care apare alb dimineața și roșu (hematurie) în timpul zilei. Pierderea masivă și prelungită de kilograme în urină poate duce la o epuizare semnificativă a proteinelor și a grăsimilor, cu consecința hipotrofie a țesutului adipos, pierderea în greutate, hipoprotidemia și anemia. Alte complicații sunt chilocelul (colecția de kilograme în scrot), chiloreea cutanată din scrot (datorită excesului de kilograme din piele) și ascita chiloasă (datorită acumulării de kilograme în cavitatea peritoneală).
- Artrita monoarticulară, foarte frecventă în zonele endemice, afectează în principal genunchiul. Din punct de vedere clinic, nu se distinge de alte artrite: articulații fierbinți, dureroase și umflate. Tratamentul parazitozei duce la rezolvarea artritei. Fistulele limfatice pot apărea în spațiul sinovial.
- Eozinofilia pulmonară tropicală (TPE-eozinofilia pulmonară tropicală), rezultată dintr-o reacție imună exagerată, se caracterizează prin crize paroxistice de tuse astmatică, în special nocturnă și febră de grad scăzut. Se formează îngroșări pulmonare trecătoare. Eozinofilia din sângele periferic poate atinge valori foarte importante, de la 3.000 / mm3 până la 60.000 / mm3. De asemenea, pot apărea hepato- și splenomegalie. TPE se rezolvă rapid cu tratamentul parazitozei.
Etapă tarzie
- Hidrocel, rezultat din atacuri recurente de funiculită sau epididim-orhită. Tunica vaginală a testiculului se îngroașă și acumulează lichid în scrot. Filarioza limfatică este prima cauză a hidrocelului la tropice.
- Elefantiaza, datorată hiperplaziei pielii și a țesutului subcutanat rezultată din imbiție și stagnare limfatică (limfedem).
- stadiul 1. În primele atacuri există limfadenită și edem moale al țesuturilor moi; tabloul clinic este încă reversibil.
- etapa 2. După mai multe atacuri, de-a lungul anilor, edemul devine dur, pielea își pierde elasticitatea, se îngroașă și se încrețește (pahidermia). Limfedemul cronic promovează suprainfecțiile bacteriene.
- stadiul 3. Elefantioză completă: cu hiperplazie vizibilă a țesuturilor moi, apariția leziunilor papilomatoase și a discromiei. Pielea se retrage în incizii și anexe fibroase, care pot ulcera și infecta.
Elefantiaza afectează membrele, de obicei cele inferioare și organele genitale. Elefantiaza penisului este în general asociată cu cea scrotală și poate da imagini monstruoase și invalidante, cu stenoză a meatului urinar extern și fistule și extravazări urinare în consecință. Pielea penisului se poate retrage provocând dispariția penisului în scrot. Este posibil să aveți așa-numita „inghină agățată” datorită formării formațiunilor ganglionare mari și grele (adenolimfocele) care deformează inghinele. La femei, poate afecta sânii și vulva, dar este de obicei mai puțin invalidantă.
Diferențe între filarioza "Bancroftiană" și filarioza "Brugiană"
Filarioza din Brugia spp. („brugiane”) spre deosebire de cele de la W.bancrofti („bancroftiane”) implică mai rar organele genitale și nu provoacă chilurie. Elefantiaza „Brugiană” este mai puțin invalidantă și este de obicei limitată sub genunchi.
Diagnostic
Examinări biohumorale
În infestările active, hipereozinofilia este întotdeauna importantă și poate exista, de asemenea, o creștere semnificativă a imunoglobulinei E ( IgE ).
Teste microbiologice
Diagnosticul microbiologic se bazează pe demonstrarea prezenței microfilariilor în sângele periferic, urină, lichid hidrocel sau o piesă de biopsie. Pentru colectare este necesar să se ia în considerare periodicitatea microfilariilor care poate varia în funcție de tulpinile de W.bancrofti, B.malayi și B.timori: dacă periodicitatea este nocturnă, cel mai bun moment pentru colectare este între 22:00 și 4:00 dimineața. Microfilariile din tulpinile sub-periodice sunt mai mari după-amiaza, dar se găsesc întotdeauna microfilarii. Microfilaremia poate fi stimulată (test de provocare) prin administrarea unei doze de DEC de 1-2 mg / kg. Sângele capilar prelevat cu puncția vârfului degetului este examinat direct pe lamelă, după colorare. Viermi adulți sau forme larvare pot fi întâlnite în ganglionii limfatici sau în alte piese de biopsie.
Testele serologice
- Există pe piață truse pentru detectarea antigenelor viermilor cardiaci în sângele venos periferic. Pozitivitatea, chiar și în absența microfilaremiei demonstrate, este diagnostică pentru infestare. Testul este utilizat pentru monitorizarea răspunsului terapeutic
- Testele de detectare a anticorpilor cu viermi cardiaci (IFA, ELISA) utilizează antigeni recombinați.
- IgE și IgG4 specifice pot fi, de asemenea, căutate.
Diagnostic pentru imagini
- Radiologie tradițională
Diagnosticul de elefantiază este clinic și nu necesită confirmare radiografică. La radiografie, oasele lungi pot prezenta îngroșarea ondulată a cortexului datorită formării periostale a unui os nou, ca răspuns la limfedem și obstrucția circulației venoase. Cu toate acestea, nu trebuie exclusă posibilitatea apariției complicațiilor osteomielitei, în special în stadiile avansate ale elefantiazei. Stilul de viață sedentar la care sunt forțați adesea indivizii cu elefantiază poate provoca osteoporoză focală a membrelor inferioare (osteodistrofia lui Sudeck).
- Limfangiografie
Limfangiografia tradițională folosește substanțe de contrast uleioase care sunt injectate din picioare în vasele colectoare identificate anterior și pregătite de un chirurg. Mediul de contrast evidențiază cursul vaselor limfatice la examenul radiografic, care atunci când sunt patologice, sunt dilatate, întortocheate și, atunci când sunt întrerupte, au circulație colaterală.
Scintigrafia limfatică folosește produse radiofarmaceutice care se injectează subcutanat, în zona care este drenată de vasele limfatice care urmează să fie studiate: radioizotopul utilizat este 99mTc-sulfură. Examinarea este mai ușor de realizat, mai puțin invazivă, mai puțin periculoasă și oferă o imagine anatomico-funcțională mai precisă, dar costă mult mai mult decât limfangiografia tradițională. Adesea rezultatul nu este legat de prezentarea clinică a bolii: limfoscintigrama prezintă deseori descoperiri mai anormale în părțile aparent mai puțin „bolnave” ale corpului. Un grup mare de pacienți cu microfilariaemie asimptomatică arată o creștere semnificativă a fluxului limfatic inghinal de la membrele inferioare.
- Ecografie
Studiile cu ultrasunete au fost efectuate în principal pe filarioza bancroftiană: studiile asupra formelor Brugian sunt rare și se știe foarte puțin.
Ultrasonografia poate evidenția viermii cardiaci adulți în principalele vase limfatice inghinale superficiale, zona scrotală la bărbați și zona mamară și ganglionii limfatici axilari la femei, permițând diagnosticarea precoce a infestării și a bolilor, în special în cazurile pediatrice. Examenul cu ultrasunete permite un diagnostic ușor al hidrocelului, a cărui imagine cu ultrasunete este comună tuturor etiologiilor: există o colecție de lichid în cavitatea vaginală a testiculului, mono- sau bilaterală, care apare complet anecoică, dar care poate avea ecouri de intensitate scăzută , în cazul în care plata are un conținut corpuscular; în același timp are loc o deplasare posterioară a testiculului. Ecografia poate demonstra tortuozitatea vaselor limfatice scrotale, cu dilatații de până la 15 mm în calibru. De asemenea, este posibil să se demonstreze prezența în interiorul acestora a formelor adulte de filarie, ca imagini hiperecogene liniare cu mișcările lor caracteristice de „dans” („răsucire”); prezența macrofilariilor în limfaticele examinate poate fi confirmată chirurgical. Examenul cu ultrasunete permite diagnosticul și stadializarea filariozei și poate ghida eventuala îndepărtare chirurgicală a viermilor adulți. Persoanele asimptomatice pot adăposti microfilarii circulante în ciuda absenței semnelor clinice. Examinarea cu ultrasunete poate deja să evidențieze în această etapă mișcările viermilor adulți în vasele limfatice dilatate. Ecografia poate fi utilizată și în studiul sânului adult. Filarioza mamară se poate prezenta cu bulgări solitare; un diagnostic este posibil cu prelevarea citologică a leziunii prin puncție și aspirație ghidată cu ultrasunete: găsirea limfadenitei microfilare poate evita o intervenție chirurgicală mai solicitantă.
Prognoză
Filarioza este rareori fatală, dar poate provoca handicap grav celor afectați, cu grave repercusiuni sociale și economice. După lepră , în lume, acestea reprezintă a doua cauză principală de invaliditate permanentă sau pe termen lung. Cazurile fatale pot fi urmărite înapoi la orice complicații septice sistemice.
Terapie
Medical
- Cel mai frecvent utilizat medicament antiparazitar este di-etil-carbamazina citrat (DEC): este un agent care ucide microfilariile (microfilaricidul) de W.bancrofti, B.malayi și B.timori, cu o anumită acțiune și asupra formelor adulte. Mecanismul precis de acțiune este necunoscut: acționează prin paralizarea microfilariilor, favorizând eliminarea lor de către sistemul imunitar al gazdei. Tratamentul implică scheme diferite, dar doza administrată frecvent este întotdeauna de 6 mg / kg / zi, pe cale orală.
- Administrare semestrială sau anuală (o dată la 6 luni - 1 an).
- Tratament timp de 12 zile în filarioza Bancroft și timp de 6 zile în Brugian.
- Tratament timp de 2-4 săptămâni (în cazul TPE).
Pentru primele 3 zile de tratament se recomandă utilizarea unor doze mai mici (2-3 mg / kg / zi) pentru a minimiza riscul de efecte secundare: distrugerea masivă a microfilariilor poate provoca manifestări alergice, deja la câteva ore după inițierea tratamentului. de tratament (mai des în filarioza brugiană).
Reacțiile adverse sistemice constau în febră, cefalee, amețeli, dureri musculare și articulare, anorexie, stare de rău și greață: importanța tabloului clinic este direct proporțională cu sarcina parazitară. Reacțiile adverse locale, ulterioare celor sistemice, constau într-o agravare temporară a limfedemului, limfadenitei, funiculo-epididimitei și agravării hidrocelului. Terapia DEC poate avea, de asemenea, efecte curative asupra altor helmintiaze nerecunoscute și, eventual, co-prezente (de exemplu, ascaridoză ) care apar odată cu eliminarea viermilor adulți. Administrarea CER trebuie făcută cu mare precauție în zonele endemice pentru onchocerciasis și loiasis , din cauza riscului reacțiilor adverse grave (reacție Mazzotti: apariția de mâncărime, limfadenita, erupții cutanate, febră, hipotensiune arterială, șoc).
- Utilizarea ivermectinei (IVM), singură sau în combinație cu DEC, a fost propusă cu succes. Ivermectina este un microfilaricid puternic (dar nu macrofilaricid) de W. bankrofti. Medicamentul acționează ca un agonist asupra receptorilor GABAergici , sporind semnalele inhibitoare la neuronii motori ai paraziților, paralizându-i. Ivermectina nu trece de bariera hematoencefalică , prin urmare nu este paralizantă pentru oameni.
Tratamentul implică administrarea orală de 150-200 µg / kg într-o singură doză, repetabilă după 2-3 luni sau 400 µg / kg o dată pe an. De asemenea, este posibil să se combine cu DEC: DEC 6 mg / kg + IVM 400 µg / kg o dată pe an. Utilizarea ivermectinei nu este recomandată copiilor cu vârsta sub 5 ani sau cu o greutate mai mică de 15 kg.
- De asemenea, se utilizează albendazol , la o doză de 400 mg / zi timp de 3 săptămâni, dar cu rezultate mai puțin satisfăcătoare.
- Limfedemul cronic este controlat de repaus la pat, cu membrele afectate ridicate și cu un bandaj de compresie. Terapia antiinflamatoare cu steroizi reduce edemul și inflamația țesuturilor limfedematoase.
- Recent s-a descoperit că, de asemenea, Wuchereria bancrofti și Brugia malayi , precum Onchocerca volvulus , adăpostesc, ca simbionți , bacterii din genul Wolbachia , care, dacă sunt eliminate, fac nematodul steril sau îi provoacă moartea [1] .
Chirurgical
Hidrocelele majore și elefantiaza scrotală pot fi tratate cu excizie chirurgicală. Chirurgia plastică poate corecta elefantiaza membrelor, dar adesea cu puțin succes și cu nevoia de numeroase ședințe de grefe de piele.
Notă
Bibliografie
- Cox FE. Istoria parazitologiei umane. Clin Microbiol Rev. 2002; 15: 595-612. , pe cmr.asm.org .
- Raportul anual al OMS 2005 privind filarioza limfatică la nivel mondial. ( PDF ), la who.int .
- I.deCarneri Parazitologie generală și umană . Ediția X. Editura Ambrosiana. Milano , 1989.
- R. Veronesi, R. Focaccia, ed. Tratado de Infectologia . São Paulo ed. Atheneu, 1996.
- G.Cook, Manson's P. Boli tropicale . A XII-a ed. Saunders, 1998
- Dreyer G, Noroes J și alții. Filarioza bancroftiană într-o populație pediatrică: un studiu ultrasonografic.Trans R Soc Trop Med Hyg. 1999; 93: 633-6.
- Figueredo-Silva J, Noroes J și alții. Revista histopatologia filarozei bancroftiene: rolul viermelui adult în boala vasului limfatic. Ann Trop Med Parasitol. 2002; 96: 531-41.
- Dreyer G, Dreyer P, Noroes J. Recomandări pentru tratamentul pacienților fără simptome și bolnavi. Rev Soc Bras Med Trop 2002; 35: 43-50. , pe scielo.br .
Alte proiecte
-
 Wikimedia Commons conține imagini sau alte fișiere despre filarioza limfatică
Wikimedia Commons conține imagini sau alte fișiere despre filarioza limfatică
linkuri externe
- Filarioza pe site-ul OMS , la who.int .
- Filarioza pe site-ul CDC Atlanta la dpd.cdc.gov . Adus la 17 iunie 2006 (arhivat din original la 20 februarie 2009) .
- Filarioza și elefantiaza pe resurse centrale de medicină tropicală , pe tmcr.usuhs.mil . Adus la 16 iunie 2006 (arhivat din original la 7 august 2006) .
- Filarioza Bancroft în Brazilia. , pe scielo.br .
- Filarioza pe eMedicină (dermatologie). , pe emedicine.com .
- Filarioza pe eMedicină (boli infecțioase). , pe emedicine.com .
| Controlul autorității | Tezaur BNCF 42586 · LCCN (EN) sh85042529 · BNF (FR) cb11992508b (data) |
|---|