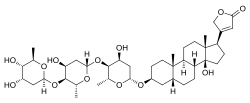
Digitoxină
| digitoxină | |
|---|---|
| Numele IUPAC | |
| (3β, 5β) -3 - [(O-2,6-dideoxi-β-D-ribo-hexapiranozil- (1-> 4) -2,6-dideoxi-β-D-ribo-hexopiranozil) oxi] - 14-hidroxi card-20 (22) -enolidă | |
| Caracteristici generale | |
| Formula moleculară sau brută | C 41 H 64 O 13 |
| Masa moleculară ( u ) | 764.939 |
| numar CAS | |
| Numărul EINECS | 200-760-5 |
| Codul ATC | C01 |
| PubChem | 441207 |
| DrugBank | DB01396 |
| ZÂMBETE | CC1C(C(CC(O1)OC2C(OC(CC2O)OC3C(OC(CC3O)OC4CCC5(C(C4)CCC6C5CCC7(C6(CCC7C8=CC(=O)OC8)O)C)C)C)C)O)O |
| Date farmacocinetice | |
| Biodisponibilitate | 95% (oral) |
| Metabolism | Hepatic |
| Jumătate de viață | 5-7 zile |
| Informații de siguranță | |
| Simboluri de pericol chimic | |
  | |
| Pericol | |
| Fraze H | 301 - 331 - 373 |
| Sfaturi P | 261 - 301 + 310 - 311 [1] |
Digitoxina este cel mai puternic glicozid digital utilizat în terapie. Este cel care este cel mai absorbit din tractul gastro-intestinal , dar în același timp și cel care dă cea mai mare acumulare. Medicamentul este extras din digitalis purpurea și digitalis lanata . [2]
fundal
Prima descriere a utilizării mănușii violete datează din 1775 de William Withering, medic la Spitalul General din Birmingham. În prefață, dr. Withering afirmă că a decis să scrie despre utilizarea digitalului, astfel încât și alții să poată trage câteva lecții din experiența sa, înainte ca „un medicament de o astfel de eficacitate să fie condamnat și respins ca fiind periculos și imposibil de gestionat. [3] [4] Prima descriere exactă a efectelor terapeutice ale digitalului este conținută în nouă cazuri clinice aplicate de Erasmus Darwin în teza fiului său și publicată în 1780. [5] [6]
Farmacocinetica
După administrarea orală , medicamentul este aproape complet absorbit din tractul gastro-intestinal. Efectele terapeutice apar în decurs de 30-120 de minute și sunt observate timp de 2-3 săptămâni. Efectul maxim este atins în decurs de 4-12 ore. Legarea proteinelor plasmatice este de 97%. Volumul de distribuție este de aproximativ 0,6 l / kg. Concentrația plasmatică terapeutică este cuprinsă între 15 și 25 ng / ml, în timp ce concentrația toxică este de 30-40 ng / ml. Variațiile calciemiei și ale calemiei pot modifica aceste valori. Timpul mediu de înjumătățire al digitoxinei este de aproximativ 7 zile (3-16 zile) și pare să nu fie afectat de modificări ale funcției renale . Concentrații mari de digitoxină au fost găsite în unele organe, cum ar fi rinichii , miocardul și ficatul . O doză unică de 60-80% este excretată renal, sub forma unor metaboliți (digitoxigenin bisdigitoxozid, digitoxigenin monodigitoxozid, digitoxigenin, digoxin și derivați corespunzători digoxigenin, epidigitoxigenin, epidigoxigenin, dihidrodigitoxin și produse de conjugare cu acid glucuronic). 20% din aceeași doză unică este eliminată în fecale . Digitoxina este, la rândul ei, un metabolit al acetildigitoxinei .
Toxicitate
Doza minimă letală este estimată la aproximativ 3 mg. Efectele toxice apar la concentrații plasmatice peste 30 ng / ml. Valorile LD50 la cobai și pisici sunt respectiv 60 mg / kg și 0,18 mg / kg.
Utilizări clinice
Digitoxina este indicată în tratamentul insuficienței cardiace , în special atunci când este prezentă fibrilația atrială , în tratamentul flutterului atrial și a tahicardiei supraventriculare .
Efecte secundare și nedorite
Cele mai frecvente manifestări adverse asociate tratamentului cu digitoxină sunt: salivare , greață , vărsături , diaree , cefalee , astenie , amorțeală și modificări ale vederii, cum ar fi scotoame , vedere indistinctă, vedere galbenă. Cele mai temătoare efecte sunt cele asociate cu modificări ale ritmului cardiac: extrasistole ventriculare, bigeminy, tahicardie ventriculară, disociere atrioventriculară, tahicardie joncțională AV, tahicardie atrială paroxistică cu bloc, bloc atrioventricular complet. [7]
Contraindicații
Datorită perioadei de înjumătățire lungă a medicamentului, există posibilitatea ca orice manifestare toxică a digitoxinei să apară chiar și după întreruperea tratamentului. Digitoxina este contraindicată în caz de hipersensibilitate cunoscută la medicament sau la unul dintre excipienți . De asemenea, este contraindicat în caz de bloc atrioventricular, fibrilație atrială asociată cu sindromul Wolff-Parkinson-White , în bolile degenerative ale miocardului , în tahicardia ventriculară și în cazul tratamentului simultan cu săruri de calciu . Ar trebui utilizat cu precauție extremă la pacienții cu insuficiență hepatică tocmai pentru că ficatul este principala glandă pentru procesarea digitoxinei.
Doze terapeutice
Digitoxina poate fi administrată atât pe cale orală, cât și intramusculară și intravenoasă . La adulți, doza inițială este de 600 µg, urmată de 400 µg după 4-6 ore și, în cele din urmă, dacă este necesar, 200 µg la fiecare șase ore până la o doză totală maximă de 1,6 mg pe 1-2 ore. Zile. Doza de întreținere variază de la 50 la 200 µg. La nou - născuții prematuri și pe termen lung, 22 µg / kg de greutate corporală se administrează inițial în trei sau mai multe doze zilnice. La copiii cu vârsta cuprinsă între două săptămâni și un an, 45 µg / kg se administrează în trei sau mai multe doze. La copiii cu vârsta de unu până la doi ani, doza este redusă la 40 µg / kg, în timp ce la cei mai mari de doi ani, 30 µg / kg în trei sau mai multe doze. Este necesar să se acorde atenție intervalului dintre administrații care nu trebuie să fie mai mic de șase ore. Dozele de întreținere reprezintă aproximativ 10% din doza inițială.
Supradozaj
Spălarea gastrică și monitorizarea electrocardiogramei sunt cele mai potrivite și eficiente măsuri atunci când ingestia sau otrăvirea accidentală este recentă. Pentru intoxicația în timpul tratamentului cronic, atunci când retragerea simplă a medicamentului nu este considerată suficientă, probabil cea mai utilă măsură terapeutică este corectarea hipokaliemiei. În literatura de specialitate există studii care au verificat posibilitatea recurgerii la utilizarea cărbunelui activ [8] sau a rășinilor precum colestiramina pentru a reduce absorbția medicamentului în timpul intoxicației. [9]
Interacțiuni
Cea mai frecventă și relevantă interacțiune clinică apare cu medicamente care determină epuizarea potasiului: efectul digitalului crește în prezența hipokaliemiei . Hipercalcemia , de exemplu cauzată de administrarea concomitentă de săruri de calciu sau medicamente care cresc calciu, cum ar fi derivații de vitamina D , îmbunătățește, de asemenea, efectele digitalului. Administrarea concomitentă cu chinidină nu este recomandată, deși în acest caz nu s-a dovedit niciodată cu certitudine o creștere a nivelului plasmatic de digitoxină. Barbituricele , fenitoina și rifampicina accelerează în general metabolismul digital. În cazul digitoxinei, s-a demonstrat o reducere a nivelurilor plasmatice și a timpului de înjumătățire plasmatică. [10] [11] [12] Verapamilul, diltiazemul și nifedipina modifică nivelurile plasmatice ale digitoxinei într-o măsură mult mai mică decât în cazul nivelurilor plasmatice ale digoxinei . Din acest motiv, riscul de intoxicație digitală, în cazul utilizării concomitente a acestor medicamente, pare decisiv mai mic. [13] S-a demonstrat că spironolactona crește timpul de înjumătățire al digitoxinei. [14]
Notă
- ^ Sigma Aldrich; rev. din 23.12.2011
- ^ Glicozid secundar din Digitalis purpurea L., Scrophulariaceae. Extras din frunzele uscate cu 50% alc. Procedura de extracție: Cloetta, Arch. Exp. Pathol. Pharmakol. 112, 261 (1926).
- ^ William Withering, un cont de degețelul roșu și unele dintre utilizările sale medicale (PDF), la munseys.com. Accesat 10 octombrie 2012. (arhivării din original la 25 octombrie 2014).
- ^ MR. Wilkins, MJ. Kendall; OL. Wade; W. Withering, William Withering și digitalice, 1785 1985., în Br Med J (Clin Res Ed), voi. 290, nr. 6461, ianuarie 1985, pp. 7-8, PMID 2578077 .
- ^ JF. Fulton, Charles Darwin și istoria timpurie a utilizării digitalice. , În Bull NY Acad Med, vol. 10, nr. 8, august 1934, pp. 496-506, PMID 19311925 .
- ^ JF. Fulton, JF. Fulton; C. Darwin, Charles Darwin (1758-1778) și istoria timpurie a utilizării digitalice. 1934., în J Urban Health, vol. 76, nr. 4, decembrie 1999, pp. 533-41, PMID 10609600 .
- ^ AH. Lely, CH. van Enter, intoxicație cu digoxină la scară largă. , în Br Med J , voi. 3, nr. 5725, septembrie 1970, pp. 737-40, PMID 5273245 .
- ^ S. Pond, M. Jacobs; J. Marks; J. Garner; N. Goldschlager; D. Hansen, Tratamentul supradozajului de digitoxină cu cărbune activat pe cale orală. , în Lancet , vol. 2, nr. 8256, noiembrie 1981, pp. 1177-8, PMID 6118621 .
- ^ WJ. Cady, TL. Rehder; J. Campbell, Utilizarea rășinii colestiramină în tratamentul toxicității digitoxinei. , în Am J Hosp Pharm , vol. 36, n. 1, ianuarie 1979, pp. 92-4, PMID 758792 .
- ^ G. Boman, K. Eliasson; I. Odar-Cederlöf, Insuficiență cardiacă acută în timpul tratamentului cu digitoxină - o interacțiune cu rifampicina. , în Br J Clin Pharmacol , vol. 10, nr. 1, iulie 1980, pp. 89-90, PMID 7397060 .
- ^ DM. Sărac, TH. De sine; HL. Davis, interacțiunea rifampicinei și digitoxinei. , în Arch Intern Med , vol. 143, nr. 3, martie 1983, p. 599, PMID 6830398 .
- ^ H. Gault, L. Longerich; M. Dawe; A. Interacțiune fină, Digoxină-rifampicină. , în Clin Pharmacol Ther , vol. 35, nr. 6, iunie 1984, pp. 750-4, PMID 6734026 .
- ^ J. Kuhlmann, Efectele verapamilului, diltiazemului și nifedipinei asupra nivelurilor plasmatice și excreției renale a digitoxinei. , în Clin Pharmacol Ther , vol. 38, nr. 6, decembrie 1985, pp. 667-73, PMID 3905167 .
- ^ KE. Wirth, JC. Frölich; JW. Hollifield; FC. Falkner; BS. Sweetman; JA. Oates, Metabolismul digitoxinei la om și modificarea acesteia prin spironolactonă. , în Eur J Clin Pharmacol , vol. 09, nr. 5-6, martie 1976, pp. 345-54, PMID 971699 .
Bibliografie
- Elderfield, Chem. Rev. 17, 187, 1935
- Shoppee, Ann. Pr. Biochem. 11, 103, 1942
- IM Jakovljevic în Profiluri analitice ale substanțelor medicamentoase, vol. 3, K. Florey, ed., Academic Press, New York, p. 149, 1974
- S. Yosselson-Superstine, Clin. Farmacocinet. 9, 67, 1984
Alte proiecte
-
 Wikționarul conține dicționarul lema « digitoxina »
Wikționarul conține dicționarul lema « digitoxina » -
 Wikimedia Commons conține imagini sau alte fișiere despre digitoxină
Wikimedia Commons conține imagini sau alte fișiere despre digitoxină
linkuri externe
- (EN) digitoxină , a Encyclopedia Britannica , Encyclopædia Britannica, Inc.