Sindromul Brugada
| Sindromul Brugada | |
|---|---|
| Zodia Nava | |
| Specialitate | cardiologie |
| Clasificare și resurse externe (EN) | |
| ICD-9 -CM | 746,89 |
| OMIM | 601144 |
| Plasă | D053840 |
| eMedicină | 163751 |
| Eponime | |
| Pedro Brugada Josep Brugada Ramon Brugada | |
Sindromul Brugada , sau chiar sindromul morții nocturne subite de cauză necunoscută (sau SUNDS , din sindromul englezesc de moarte nocturnă inexplicabilă ), [1] este o boală genetică a inimii cu tulburări în activitatea electrică a inimii în absența unor defecte evidente ale miocardul : constatarea electrocardiografică se caracterizează prin blocul ramurii drepte și creșterea segmentului ST în conductele precordiale drepte . Este o alterare congenitală a canalelor ionice, transmisă de la părinte la copil , care este asociată cu fibrilație ventriculară și moarte subită cardiacă . Cel mai tipic ECG este așa-numitul semn Nava .
Istorie
Sindromul a fost descris pentru prima dată de autorii italieni Andrea Nava, Bortolo Martini și colegii săi în 1988 în Journal of Cardiology [2] [3] , în Mises à Jour Cardiologiques [4] și în American Heart Journal [5] .
A doua descriere a sindromului aparține Aihara și altor autori japonezi [6] la pacienții fără boli cardiace evidente. Cu toate acestea, acest sindrom este cunoscut în toată lumea cu referire la numele fraților spanioli Brugada, care au descris din nou sindromul în 1992 [7] , la cinci ani după [8] articolele cercetătorilor italieni.
Primele descrieri ale acestei electrocardiograme particulare, dar nu și ale sindromului, datează din 1953 . Osher și Wolff au descris o anomalie dinamică a ECG, simulând un infarct miocardic , la un bărbat sănătos [9] :
„Această anomalie este probabil legată de o prelungire a procesului de depolarizare cu un bloc de ramură dreaptă sau un bloc focal, ceea ce dă naștere unei întârzieri în activarea unei porțiuni a ventriculului drept. O repolarizare timpurie poate să nu fie asociată de obicei. " |
Un ECG similar, dar asociat cu stop cardiac, a fost descris pentru prima dată pe 2 octombrie 1984 : pacientul, un bucătar în vârstă de 42 de ani, a suferit un stop cardiac din cauza fibrilației ventriculare. Probandul a fost apoi studiat la Universitatea din Padova . În anii următori, cazul său și alte cazuri similare au fost descrise de Andrea Nava, Bortolo Martini, Gaetano Thiene și colegii [2] [3] [4] [5] [10] [11] .
Descrierea detaliată a sindromului a fost publicată în 1989 în American Heart Journal [5] . Acest articol a prezentat toate aspectele electrocardiografice tipice ale sindromului, începând de la ECG tipic în V1, până la blocul complet ramificat al mănunchiului drept cu ST crescut, la deviația axială stângă, la PR alungit, la cota izolată a segmentului ST , care poate masca sindromul și poate fi evidențiat prin testul cu flecainidă sau ajmalină.
Unul dintre acești pacienți a suferit o autopsie care a relevat o înlocuire fibro-adipă a ventriculului drept , cu leziuni asociate țesutului conducător. [12]
Până în prezent, peste 650 de articole despre acest sindrom au fost publicate în reviste medicale și revizuite pe Medline [13] sau pe site-ul web al fraților Brugada [14] (cu excepția primelor articole italiene).
Etiologie
Este o anomalie funcțională congenitală , cu moștenire autosomală dominantă , legată de o patologie a canalelor de sodiu SCN5A, a cărei genă se găsește pe cromozomul 3. Această anomalie este prezentă în cel mult 20% din cazuri. Până în prezent, însă, niciun caz de autopsie nu a confirmat vreodată că acești pacienți au o inimă normală.
În alți 20%, s-au constatat anomalii structurale ale mușchiului cardiac, în special ale ventriculului drept. Toate cazurile supuse autopsiei până acum au confirmat această ipoteză, propusă încă din 1988 .
Ipoteza autorilor italieni este că este o anomalie a depolarizării legată de o boală organică, în timp ce ipoteza fraților Brugada este că este o anomalie funcțională a repolarizării.
Mai jos este un tabel cu genele ale căror mutații generează fenotipul sindromului Brugada:
| Tip | OMIM | Mutaţie | Notă |
| B1 | 601144 | Subunitate alfa a canalului de sodiu ( SCN5A ) | Curentul prin acest canal este denumit în mod obișnuit I Na . Pierderea funcționalității acestui canal are ca rezultat un curent de ieșire în faza 1 a potențialului de acțiune cardiacă datorită curentului Ito ( KCND2 ) |
| B2 | 611778 | GPD1L , peptidă de tip glicerol-3-fosfat dehidrogenază | |
| B3 | 114205 | CACNA1C | Subunitate alfa a canalului de calciu de tip L cardiac. [15] |
| B4 | 600003 | CACNB2 | Subunitate beta-2 a canalului de calciu cardiac de tip L [15] |
| B5 | 604433 | KCNE3 care se alătură KCND3 | Subunitate beta KCND3 . Modulează curentul de rectificare extern al potasiului Ito [16] |
| B6 | 600235 | SCN1B | Subunitatea beta-1 a canalului de sodiu SCN5A [17] |
Clinica
A fi confruntat cu un ECG cu unde tipice nu autorizează diagnosticul unui sindrom, mai ales la subiecții asimptomatici și necunoscuți: un sindrom este o asociere între un eveniment clinic și constatările instrumentale. Diagnosticarea acestui sindrom complex (și poate propunerea unui implant de defibrilator) numai pe baza unui ECG ocazional este o eroare metodologică gravă.
Tablou electrocardiografic
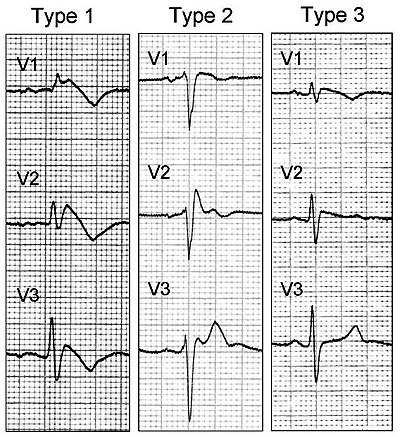
Sindromul Brugada prezintă de obicei trei expresii ECG diferite:
- Tipul 1 este așa-numita "înălțime ST tip coved ", cu o superelevare a punctului J de cel puțin 2 mm și o coborâre treptată a segmentului ST și o undă T negativă în V1 și V2. În derivatele V 1 -V 3 apare similar cu un bloc de ramificare dreaptă (RBBB). Spre deosebire de un RBBB adevărat, unda S în conductele precordiale stângi este absentă sau are o amplitudine semnificativ mai mică decât unda J din conductele precordiale drepte. Prelungirea intervalului PR este o altă constatare frecventă, împreună cu o abatere axială stângă.
- Tipul 2 are așa - numitul model în șa , cu o înălțime în punct J de cel puțin 2 mm și o înălțime a segmentului ST de cel puțin 1 mm cu o undă T pozitivă sau bifazică. Tipul 2 poate fi văzut și la persoanele sănătoase.
- Tipul 3 prezintă așa - numitul model în șa cu o înălțime a punctului J mai mică de 2 mm, o înălțime a segmentului ST mai mică de 1 mm și o undă T pozitivă. Tipul 3 nu este nicidecum neobișnuit la subiecții sănătoși și este de obicei considerat total nespecific în absența conversiei spontane la tipul 1.
Această clasificare este propusă numai în scopuri educaționale, deoarece nu derivă din studii de caz mari, ci se referă la un singur caz clinic. Semnificația crestăturii în porțiunea terminală a QRS sau în segmentul ST ca semne importante a fost reevaluată recent. Prezența anomaliilor în conductele periferice sau laterale a fost, de asemenea, raportată ca un factor de risc suplimentar.
Stigmele electrocardiografice sunt, de asemenea, evidente cu administrarea de anti-aritmice clasa Ia, Ic și III și creșterea temperaturii corpului.
În literatura de specialitate există un raport de caz al unui pacient care a murit în timpul bărbieritului facial, probabil din cauza stimulării baroreceptorilor glomus carotidieni . Exercițiul are un efect bifazic: în timpul activității fizice, ECG poate părea aproape normal (chiar dacă rămâne întotdeauna în afara criteriilor de normalitate), dar la sfârșitul exercițiului, odată cu scăderea tonusului adrenergic și persistența temperaturii corporale ridicate, modificările clasice ale ECG sunt și mai pronunțate.
Chiar și modificările simple ale ritmului cardiac modifică ușor constatările ECG. În cazul bradicardiei, creșterea segmentului ST este puțin mai pronunțată, în timp ce în cazul tahicardiei, indusă de exemplu prin stimularea atriului, creșterea segmentului ST este ușor redusă. Cu toate acestea, s-a observat și inversul.
Un alt aspect electrocardiografic comun este prezența potențialelor tardive, care confirmă prezența unei tulburări de conducere. Aceste descoperiri au fost documentate atât cu înregistrarea endocavitară [4], cât și cu tehnici neinvazive [18] .
Diagnostic
Diagnosticul se poate face în urma constatării electrocardiografice a modificărilor în trasarea descrisă în paragraful anterior.
În cazurile suspecte, cu un ECG de bază negativ, un test de provocare poate fi indicată prin administrarea ajmalina sau Flecainidă , ambele clasa I medicamente antiaritmice .
Tratament
Există controverse considerabile cu privire la tratamentul sindromului Brugada; în prezent nu există nicio terapie farmacologică care s-a dovedit eficientă, prin urmare, singurul mijloc de a asigura o protecție maximă este defibrilatorul cardiac implantabil (ICD).
În prezent, utilizarea defibrilatorului este indicată în clasa Ia la acei pacienți care au experimentat deja un episod de moarte subită din cauza aritmiilor ventriculare maligne (indicație de clasă IA. O altă indicație IA este prezența unui ECG de tip 1 și a unei sincope legate cu siguranță de aritmii ventriculare. Dimpotrivă, în celelalte cazuri indicațiile sunt oarecum dezbătute [19] . În special, nu există un consens unanim în recunoașterea valorii decisive în indicația pentru implantarea unui DCI la pozitivitatea unui studiu electrofiziologic endocavitar ( SEF) de inducție.În cele mai recente linii directoare din 2013, această indicație a fost redimensionată puternic, iar în prezent valoarea studiului electrofiziologic nu depășește IIB, cu o propunere de mutare în clasa III pentru pacienții asimptomatici.
În Italia, a fost finalizat și publicat studiul „PRELUDE” (valoare programată pentru stimulare electrică programată) [20], care a înrolat 308 pacienți, pe o perioadă medie de 34 de luni. A fost evaluată valoarea predictivă a PES de inducție și a evenimentelor aritmice la pacienții cu sindrom Brugada. Prezența fenotipului 1 pe ECG și sincopă sunt considerați cei mai puternici predictori ai evenimentelor aritmice tratate de ICD cu șoc [21] .
Concluziile studiului PRELUDE confirmă fenotipul 1 pe ECG și sincopă ca predictori ai evenimentelor aritmice; prezența unei perioade refractare ventriculare <200 ms și o „fragmentare” a QRS au fost, de asemenea, semnificative statistic pentru identificarea candidaților la implantarea unui defibrilator în prevenția primară. Inducibilitatea tahicardiei ventriculare și a fibrilației ventriculare pe SPE nu a fost la fel de eficientă în raportarea pacienților cu risc crescut de urmărire.
Nu există o terapie medicamentoasă eficientă în reducerea incidenței morții subite la acești pacienți; cu toate acestea, există unele medicamente antiaritmice utile. Una dintre acestea este chinidina, datorită capacității sale de a inhiba curentul Ito, care este, de asemenea, singurul agent antiaritmic util la acești pacienți pentru prevenirea fibrilației atriale [19] . Utilizarea izoproterenolului este rezervată pentru prevenirea acută a recidivelor aritmice, atunci când un fenotip ECG 1 este evident și se dorește transformarea acestuia în fenotipuri 2 sau 3. Există date conflictuale cu privire la utilizarea cilostazolului, un inhibitor al fosfodiesterazei de tip III., utilizat în vasculopatiile periferice pentru proprietățile sale antiplachetare și vasodilatatoare [19] . Studiile clinice privind eficacitatea pe termen lung a chinidinei sunt în curs de desfășurare, cu rezultate preliminare promițătoare.
Ca și în cazul sindromului QT lung , a fost întocmită o listă de medicamente de evitat, care poate fi găsită și pe un site lansat recent.
În plus față de medicamentele antiaritmice clasa IC menționate mai sus, există și propafenonă, medicament antiaritmic clasa IC (indicație clasa IIa), antidepresive triciclice și quadriciclice) și bupivacaină. Propofolul, un anestezic general utilizat pe scară largă, este numărat printre moleculele din clasa IIb. Există date neunivoce referitoare la celelalte anti-aritmice de clasa IV și III. Cu toate acestea, beta-blocantele trebuie evitate, datorită proprietăților lor anti-adrenergice și bradicardice [19] .
Ultima frontieră terapeutică este ablația cateterului cu radiofrecvență , propusă pentru prima dată în 2004 de grupul Bordeaux condus de Michel Haissaguerre [22] . În articol, este prezentată o serie de 4 pacienți cu sindrom QT lung și sindrom Brugada, în care procedura vizează distrugerea zonei miocardice din care a provenit anomalia care a declanșat fibrilația ventriculară . Recent, grupul lui Nademanee a normalizat aspectul ECG prin ablația epicardică a zonelor cu conducere lentă în tractul de ieșire al ventriculului drept, confirmând încă o dată substratul organic al sindromului.
Notă
- ^ Sindromul Brugada pe Orphanet
- ^ a b Nava A., Canciani B., Martini B., și colab., Repolarizarea timpurie în precordialul drept. Corelații electrofiziologice ECG-VCG , în Revista Italiană de Cardiologie , 18 supliment 1, 1988, p. 118.
- ^ a b Martini B., Nava A, Buja GF și colab., Fibrilația ventriculară în absența aparentă a bolilor de inimă. Descrierea a 6 cazuri , în Revista Italiană de Cardiologie , 18 supliment 1, 1988, p. 136.
- ^ a b c ( FR ) Nava A., Canciani B, Schiavinato ML, Martini B., La repolarisation precocci dans le precordiales droites: trouble de la conduction intraventriculaire droite? Corelații de electrocardiografie- vectorcardiografie cu electrofiziologie. , în Mises a Jour Cardiologiques , n. 17, 1988, pp. 157-159.
- ^ a b c ( EN ) Martini B., Nava A, Thiene G și colab., Fibrilația ventriculară fără boli cardiace aparente: descrierea a șase cazuri. , în American Heart Journal , nr. 118, 1989, pp. 1203-1209.
- ^ (EN) Aihara N., T. Ohe, Kamakura S, și colab., Caracteristici clinice și electrofiziologice ale fibrilației ventriculare idiopatice, în Shinzo, 22 (supliment 2), 1990.
- ^ (EN) Brugada P, Brugada J, bloc de ramură dreaptă, creștere persistentă a segmentului ST și moarte subită cardiacă: un sindrom clinic și electrocardiografic distinct. , în J Am Coll Cardiol , nr. 20, 1992, pp. 1391-1396.
- ^ (EN) B. Martini, A. Nava, Point of View 1988-2003. La cincisprezece ani după prima descriere italiană de Nava-Martini-Thiene și colegii unui nou sindrom (diferit de sindromul Brugada?) În Giornale Italiano di Cardiologia: știm cu adevărat totul despre această entitate? , în Ital Heart J , 5 (1), 2004, pp. 53-60.
- ^ (EN) Osher HL, Wolff L., Model electrocardiografic care simulează leziunea miocardică acută, în Am Med Sci, n. 226, 1953, pp. 541-545.
- ^ (EN) Nava A., R. Scognamiglio, Buja GF și colab., Ventriculul drept aritmogen. Spectru clinic și familiaritate. , în New Trends in Arhythmias , n. 2, 1986, pp. 13-19.
- ^ Nava A., Canciani B., Scognamiglio R., și colab., Tahicardie ventriculară și fibrilație în ventriculul drept aritmogen. , în G Ital Cardiol , n. 16, 1986, pp. 741-749.
- ^ (EN) Corrado D., C. Bas, Buja GF, Nava A., Smith L., G. Thiene, bloc de ramură dreaptă, elevare a segmentului ST și moarte subită la tineri. , în Circulation , n. 103, 2001, pp. 710-717.
- ^ Articole despre Medline
- ^ Site-ul fraților Brugada , la brugada.crtia.be . Adus pe 21 octombrie 2019 (depus de „Adresa URL originală 3 noiembrie 2012).
- ^ a b Antzelevitch C, Pollevick GD, Cordeiro JM și colab., Mutațiile pierderii funcției în canalul de calciu cardiac stau la baza unei noi entități clinice caracterizate prin creșterea segmentului ST, intervale scurte de QT și moarte subită cardiacă , în circulație , vol. 115, nr. 4, 2007, pp. 442–229, DOI : 10.1161 / CIRCULATIONAHA.106.668392 , PMID 17224476 .
- ^ Delpon E, Cordeiro JM, Núñez L, și colab., Efectele funcționale ale mutației KCNE3 și rolul său în dezvoltarea sindromului Brugada , în aritmia circulației și electrofiziologia , vol. 1, nr. 3, 2008, pp. 209-18, DOI : 10.1161 / CIRCEP.107.748103 , PMID 19122847 .
- ^ Watanabe H, Koopmann TT, Le Scouarnec S și colab. ,Mutațiile subunității beta1 ale canalului de sodiu asociate cu sindromul Brugada și boala de conducere cardiacă la om , în J. Clin. Investi. , vol. 118, nr. 6, iunie 2008, pp. 2260-8, DOI : 10.1172 / JCI33891 , PMC 2373423 , PMID 18464934 .
- ^ ( ES ) Nava A., Canciani B., Buja GF, Martini B., El electrocardiograma y el vectorcardiograma en la displasia arritmogénica del ventriculo derecho , în Rev Lat Cardiol , n. 15, 1992, pp. 276-283.
- ^ a b c d ( EN ) ACC / AHA / ESC 2006 Orientări pentru managementul pacienților cu aritmii ventriculare și prevenirea morții cardiace subite. Un raport al Colegiului American de Cardiologie / American Heart Association Task Force și European Society of Cardiology Committee for Practice Guidelines (Comitetul de redactare pentru a elabora ghiduri pentru gestionarea pacienților cu aritmii ventriculare și prevenirea morții subite cardiace). Dezvoltat în colaborare cu European Heart Rhythm Association și Heart Rhythm Society. , în JACC , vol. 48, nr. 5, 2006, pp. e247-e346.
- ^ Stratificarea riscului în sindromul Brugada: Rezultatele registrului PRELUDE (stimulare electrică programată, valoare preDictivă) - Priori și colab. 59 (1): 37 - Jurnalul Americii ...
- ^ (EN) Priori SG, Napolitano C, Gasparini M, Pappone C, Della Bella P, U Giordano, Bloise R, Giustetto C, De Nardis R, Grillo M, Ronchetti E, G Faggiano, Nastoli J., Natural history of Brugada sindrom: perspective pentru stratificarea și gestionarea riscurilor. , în Circulation , 105 (11), 2002, pp. 1342-1347.
- ^ (RO) Michel Haïssaguerre, MD, Fabrice Extramiana, MD; Mélèze Hocini, MD; Bruno Cauchemez, MD; Pierre Jaïs, MD; Jose Angel Cabrera, MD; Geronimo Farre, MD; Antoine Leenhardt, MD; Prashanthan Sanders, MBBS; Christophe Scavée, MD; Li-Fern Hsu, MBBS; Rukshen Weerasooriya, MBBS; Dipen C. Shah, MD; Robert Frank, MD; Philippe Maury, MD; Marc Delay, MD; Stéphane Garrigue, MD; Jacques Clémenty, MD, Cartografierea și ablația fibrilației ventriculare asociate cu sindroamele QT lung și Brugada. , în Circulation , n. 108, 2003, pp. 925-928.
Bibliografie
- ( EN ) Antzelevitch C., Brugada P., Brugada J., Brugada R., Towbin JA, Nademanee K., sindromul Brugada 1992-2002. O perspectivă istorică. , în J Am Coll Cardiol , nr. 41, 2003, pp. 1665-1671.
- ( EN ) Watanabe H, Minamino T, Genetica sindromului Brugada , în J. Hum. Genet. , 2015, DOI : 10.1038 / jhg.2015.97 , PMID 26223181 .
- ( EN ) Derek Rowlands și Bernard Clarke, Recent Advances in Cardiology: 16 , JP Medical Ltd, 10 februarie 2014, pp. 80–, ISBN 978-1-907816-81-9 .
Alte proiecte
-
 Wikimedia Commons conține imagini sau alte fișiere despre sindromul Brugada
Wikimedia Commons conține imagini sau alte fișiere despre sindromul Brugada
linkuri externe
- Sindromul Brugada , pe itjem.org . Adus la 11 mai 2021 .
- Sindromul Brugada , pe medicionline.it . Adus pe 21 decembrie 2019 .
- Sindromul Nava-Martini-Thiene , pe digilander.libero.it .
