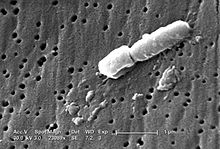
Klebsiella pneumoniae
| Klebsiella pneumoniae | |
|---|---|
| Klebsiella pneumoniae | |
| Clasificare științifică | |
| Domeniu | Prokaryota |
| Regatul | Bacterii |
| Phylum | Proteobacterii |
| Clasă | Proteobacterii gamma |
| Ordin | Enterobacteriale |
| Familie | Enterobacteriaceae |
| Tip | Klebsiella |
| Specii | K. pneumoniae |
| Nomenclatura binominala | |
| Klebsiella pneumoniae (Schroeter 1886) Trevisan 1887 | |
Klebsiella pneumoniae este o bacterie Gram-negativă , în formă de tijă și, din punct de vedere clinic, cel mai important membru al genului Klebsiella ( Enterobacteriaceae ). Numele genului este un omagiu adus bacteriologului german Edwin Klebs (1834–1913).
Klebsiella pneumoniae poate provoca pneumonie bacteriană, deși este mai frecvent implicată în infecțiile dobândite în spital în tractul urinar și în răni, în special la persoanele imunodeprimate. Klebsiella pneumoniae a devenit o infecție nosocomială în creștere, deoarece tulpinile rezistente la antibiotice continuă să apară.
Omul de știință danez Hans Christian Gram (1853-1928) a dezvoltat tehnica cunoscută sub numele de Gram color în 1884 pentru a distinge Klebsiella pneumoniae de Streptococcus pneumoniae .
Din Klebsiella pneumoniae se extrage klebsprotina (cunoscută și sub denumirea de RU41740), o glicoproteină care în mai multe studii experimentale s-a dovedit eficientă în promovarea rezistenței la infecții.
Relevanță clinică
Oamenii sănătoși nu au de obicei infecții cu Klebsiella . La fel ca Escherichia coli , bacteriile Klebsiella sunt colonizatori frecvenți ai intestinului la om și la alte vertebrate unde nu provoacă infecții. De regulă, infecțiile cu Klebsiella sunt observate mai ales la persoanele cu sistem imunitar slăbit. Adesea, infecția afectează bărbații de vârstă mijlocie și bărbații vârstnici cu boli debilitante: diabet , alcoolism, tumori maligne, boli de ficat, boli pulmonare obstructive cronice, insuficiență renală sau persoane supuse tratamentului cu glucocorticoizi . Pentru a obține o infecție cu Klebsiella , organele și țesuturile specifice trebuie expuse bacteriilor. De exemplu, Klebsiella trebuie să pătrundă în căile respiratorii pentru a provoca pneumonie sau sângele pentru a provoca o infecție a sângelui. Persoanele care sunt spitalizate, tratate pentru alte afecțiuni, când sunt necesare tratamente antibiotice îndelungate sau utilizarea ventilatoarelor (respiratoarelor) sau a cateterelor, sunt mai expuse riscului de infecții cu Klebsiella . Infecțiile nosocomiale cu Klebsiella sunt cauzate în principal de Klebsiella pneumoniae , cea mai importantă specie din punct de vedere medical. Într-o măsură mult mai mică, K. oxytoca a fost izolată. Se estimează că Klebsiella spp. provoacă 8% din totalul infecțiilor bacteriene dobândite în spitale în Statele Unite și Europa. Nu s-au observat variații geografice mari în frecvență. În Statele Unite, Klebsiella reprezintă 3-7% din toate infecțiile bacteriene nosocomiale , clasându-le printre cei mai importanți opt agenți patogeni infecțioși din spitale, iar datele colectate din Regatul Unit și Germania sunt remarcabil de similare. [1] Cele mai frecvente infecții localizate sunt în tractul respirator și în tractul urinar, dar Klebsiella este a doua cauză cea mai frecventă de bacteremie Gram-negativă. Gama de boli include, de asemenea, tromboflebită , colecistită , diaree , infecții ale căilor respiratorii superioare, infecții ale plăgilor și ale locului chirurgical, osteomielită , meningită și septicemie .
Bacteriile Klebsiella se răspândesc de obicei prin contactul cu fecale sau cu unelte contaminate. [2] [3] [4]
Ratele de mortalitate pentru pneumonia dobândită în spital de K. pneumoniae depind de severitatea stării de bază și pot depăși 50% la pacienții vulnerabili, chiar și atunci când sunt tratați cu medicamente antibacteriene adecvate.
Tulpini hipervirulente și rezistente la antibiotice ale Klebsiella s-au dezvoltat și în mediul nosocomial. [5]
Tulpini hipervirulente
De la mijlocul anilor 1980, a apărut un sindrom distinct al infecțiilor invazive K. pneumoniae dobândite în comunitate , caracterizat în principal de abcese hepatice piogene. Aceste infecții sunt adesea complicate de infecții metastatice devastatoare, inclusiv endoftalmită și meningită. Spre deosebire de majoritatea celorlalte infecții cu K. pneumoniae , aproximativ jumătate din cazuri apar la persoane tinere sau altfel sănătoase. Acest sindrom invaziv a fost raportat mai ales în Asia: Taiwan, Coreea de Sud, China, unde K. pneumoniae a devenit cel mai frecvent agent cauzal al abcesului hepatic în ultimele decenii.
Tulpinile de K. pneumoniae care cauzează aceste infecții invazive sunt denumite hipervirulente. Această nouă variantă diferă de tulpina clasică prin aceea că aspectul coloniilor crescute pe o placă de agar este hipermucoviscoză, probabil datorită unei supraexprimări a polizaharidelor capsulelor.
Capsula este considerată a fi un factor important de virulență la K. pneumoniae , deoarece ar proteja bacteriile de fagocitoză și de acțiunea bactericidă a serului. [6] [7]
Tulpini rezistente la antibiotice
Similar cu Escherichia coli , K. pneumoniae poate dobândi rezistență la mai multe medicamente antibacteriene, în principal prin transferul orizontal al elementelor genetice mobile, cum ar fi transpozonii sau plasmidele . Rezistența la antibiotice depinde adesea de enzime specifice capabile să le hidrolizeze. Cele mai răspândite și primele identificate au fost beta-lactamazele. Capacitatea de a produce beta-lactamaze cu spectru extins (ESBL) poate face unele tulpini bacteriene rezistente la practic toate antibioticele beta-lactamice , ampicilină și amoxicilină , cefalosporine cu spectru larg etc., cu excepția carbapenemelor.
Spre deosebire de Escherichia coli , tulpinile K. pneumoniae pot poseda o genă specifică de rezistență localizată cromozomial (beta-lactamază) care face în mod natural antibioticele beta-lactamice ineficiente.
Faptul că carbapenemele sunt tratamentul de alegere pentru infecțiile severe cauzate de ESBL, împreună cu o incidență crescândă a rezistenței la fluorochinolone printre Enterobacteriaceae , a condus la o dependență crescută de carbapeneme în practica clinică. [8] [9] [10] [11]
Încă din 1994 în Japonia a fost izolată o enzimă Ambler clasa B metallo-beta-lactamază care, la fel ca alte beta-lactamaze Ambler clasa A, izolate în America de Nord din 2001, s-au dovedit capabile să hidrolizeze antibiotice carbapenemice. [12] [13] [14] [15] [16]
Infecția cu Enterobacteriaceae rezistente la carbapenem (CRE) sau Enterobacteriaceae producătoare de carbapenemaze apare ca o provocare majoră în mediile de sănătate. Klebsiella pneumoniae rezistentă la carbapenem (CRKP) este probabil cea mai cunoscută CRE pentru un focar din Israel care a început în jurul anului 2006 în cadrul sistemului local de sănătate. În Statele Unite, CRKP este cea mai răspândită specie de CRE. [17]
Bacteriile CRKP sunt rezistente la aproape toți agenții antimicrobieni disponibili, iar infecțiile cu CRKP au provocat rate ridicate de morbiditate și mortalitate, în special în rândul persoanelor cu spitalizare prelungită și a celor aflați în stare critică și expuși la dispozitive invazive (de exemplu, ventilatoare sau catetere venoase centrale). Îngrijorarea este că carbapenemele sunt adesea folosite ca medicament de ultimă instanță atunci când se luptă cu tulpinile bacteriene rezistente. Noile mutații ușoare ar putea duce la infecții bacteriene rezistente, pentru care profesioniștii din domeniul sănătății pot face foarte puțin pentru a trata pacienții. [18]
Boală autoimună
Unele studii [19] susțin existența unui mimetism al bacteriilor Klebsiella pneumoniae cu antigenul de histocompatibilitate umană HLA-B27. HLA-B27 reglează funcții importante ale sistemului imunitar uman, iar Klebsiella pneumoniae ar putea declanșa reacții autoimune. Cercetările efectuate la King's College din Londra au indicat două molecule de suprafață Klebsiella ca fiind legate de spondilita anchilozantă . [20]
Notă
- ^ (EN) Prezentarea clinică a infecțiilor cu Klebsiella : istorie, fizică, cauze , pe emedicine.medscape.com . Adus la 15 iulie 2018 .
- ^ R. Podschun și U. Ullmann, Klebsiella spp. ca agenți patogeni nosocomiali: epidemiologie, taxonomie, metode de tipare și factori de patogenitate , în Clinical Microbiology Reviews , vol. 11, n. 4, 1998-10, pp. 589–603. Adus la 15 iulie 2018 .
- ^ Infecțiile cu Klebsiella : Fundal, Fiziopatologie, Epidemiologia lui Klebsiella e , 27 aprilie 2018. Accesat la 15 iulie 2018 .
- ^ Wen-Liang Yu, MD, Yin-Ching Chuang, MD. Caracteristici clinice, diagnostic și tratament al infecției cu Klebsiella pneumoniae . UpToDate . 18 decembrie 2013;
- ^ (EN) Lee Chang-Ro, Jung Seung Hun Lee și Kwang Park, Rezistența antimicrobiană a Klebsiella pneumoniae hipervirulentă: Epidemiologie, determinanți asociați cu hipervirulența și mecanisme de rezistență la frontiere în microbiologie celulară și infecție, vol. 7, 2017, DOI : 10.3389 / fcimb.2017.00483 . Adus la 15 iulie 2018 .
- ^ (EN) Mei Ying Liu, Bin Bin Yu și Li Yu Zhang, Caracteristici clinice și moleculare ale infecțiilor emergente cu hiperspirulență Klebsiella pneumoniae în fluxul sanguin în China continentală , în agenți antimicrobieni și chimioterapie, vol. 58, nr. 9, 1 septembrie 2014, pp. 5379-5385, DOI : 10.1128 / AAC.02523-14 . Adus la 20 iulie 2018 .
- ^ (EN) Carsten Struve, Chandler C. Roe și Marc Stegger, Cartping the Evolution of hypervirulent Klebsiella pneumoniae in mBio, vol. 6, nr. 4, 1 septembrie 2015, pp. e00630–15, DOI : 10.1128 / mBio.00630-15 . Adus la 20 iulie 2018 .
- ^ (EN) Hesna Yigit, Anne Marie Queenan și Gregory J. Anderson, β-lactamază hidrolizantă carbapenemă nouă, KPC-1, dintr-o tulpină rezistentă la carbapenem de Klebsiella pneumoniae , în Agenți antimicrobieni și chimioterapie, vol. 45, n. 4, 1 aprilie 2001, pp. 1151–1161, DOI :10.1128 / AAC.45.4.1151-1161.2001 . Adus la 15 iulie 2018 .
- ^ (EN)Klebsiella -infecție Infecția cu Klebsiella : Centrul de informații despre boli genetice și rare (GARD) - un program NCATS , la rarediseases.info.nih.gov . Adus la 15 iulie 2018 .
- ^ (EN) Marisa B. De Jesus, Marthie M. Ehlers și Ricardo F. Dos Santos, Klebsiella -pneumoniae Antimicrobial Resistance - An Open Challenge [ link rupt ] , InTech, 26 noiembrie 2015, DOI : 10.5772 / 61852 , ISBN 9789535122227 . Adus la 15 iulie 2018 .
- ^ Organizația Mondială a Sănătății ,, Rezistența antimicrobiană: raport global privind supravegherea , pp. 97-108, ISBN 9789241564748 ,OCLC 880847527 . Adus la 15 iulie 2018 .
- ^ Ryan S. Arnold, Kerri A. Thom și Saarika Sharma,apariția Klebsiella pneumoniae Carbapenemase (KPC) -Producing Bacteria , în revista medicală din sud , vol. 104, nr. 1, 2011-1, pp. 40–45, DOI : 10.1097 / SMJ.0b013e3181fd7d5a , PMC 3075864 . Adus la 15 iulie 2018 .
- ^ ( EN ) AP Magiorakos, K. Burns și J. Rodríguez Baño, Măsuri și instrumente de prevenire și control al infecțiilor pentru prevenirea intrării Enterobacteriaceae rezistente la carbapenem în setările de asistență medicală: îndrumări de la Centrul European de Prevenire și Control al Bolilor , în antimicrobiene. Controlul rezistenței și infecțiilor , vol. 6, nr. 1, 15 noiembrie 2017, DOI : 10.1186 / s13756-017-0259-z . Adus la 15 iulie 2018 .
- ^ Jason W. Bennett, Janelle L. Robertson și Duane R. Hospenthal, Impactul spectrului extins de beta-lactamază care produce infecții cu Klebsiella pneumoniae la pacienții arși grav , în Journal of the American College of Surgeons , vol. 211, n. 3, 2010-09, pp. 391–399, DOI : 10.1016 / j.jamcollsurg.2010.03.030 . Adus la 15 iulie 2018 .
- ^ (EN) Johann DD Pitout, Patrice Nordmann și Laurent Poirel, Klebsiella pneumoniae producătoare de carbapenemază, în Key Nosocomial Pathogen Set for Global Dominance , în Antimicrobian Agents and Chemotherapy, vol. 59, nr. 10, 1 octombrie 2015, pp. 5873–5884, DOI : 10.1128 / AAC.01019-15 . Adus la 15 iulie 2018 .
- ^ Villa L, Feudi C, Fortini D, Iacono M, Bonura C, Endimiani A, Mammina C, Carattoli A., Secvența genomică completă a secvenței Klebsiella pneumoniae de tip KP -3 și CTX-M-15 tip 307. ( PDF ), în Genome Announc , vol. 4, 2016, DOI : 10.1128 / genomeA.00213-16 .
- ^ (EN) Mitchell J. Schwaber, Shiri Klarfeld-LIDJI și Shiri Navon-Venezia, Predictors of carbapenem-Resistant Klebsiella pneumoniae Achiziție printre adulți spitalizați și efectul achiziției asupra mortalității , în agenți antimicrobieni și chimioterapie, vol. 52, nr. 3, 1 martie 2008, pp. 1028-1033, DOI : 10.1128 / AAC.01020-07 . Adus la 15 iulie 2018 .
- ^ Îndrumări pentru controlul infecțiilor cu Enterobacteriaceae rezistente la Carbapenem sau care produc Carbapenemase în unitățile de îngrijire acută , la www.cdc.gov . Adus la 15 iulie 2018 .
- ^ M Ogasawara, DH Kono și DT Yu,Mimetismul histocompatibilității umane antigene HLA-B27 de Klebsiella pneumoniae. , în Infecție și imunitate , vol. 51, nr. 3, 1986-3, pp. 901–908. Adus pe 21 iulie 2018.
- ^ (EN) Rashid Taha și Alan Ebringer, Spondilita anchilozantă este legată de Klebsiella - dovezile , în Clinical Rheumatology, vol. 26, n. 6, 21 decembrie 2006, pp. 858–864, DOI : 10.1007 / s10067-006-0488-7 . Adus la 15 iulie 2018 .
Bibliografie
- Prospect informativ al Departamentului Servicii de Diagnostic, Bacteriologie UOS, AO Cotugno. Napoli, iulie 2005
Alte proiecte
-
 Wikimedia Commons conține imagini sau alte fișiere despre Klebsiella pneumoniae
Wikimedia Commons conține imagini sau alte fișiere despre Klebsiella pneumoniae -
 Wikispeciile conțin informații despre Klebsiella pneumoniae
Wikispeciile conțin informații despre Klebsiella pneumoniae
linkuri externe
- ( EN ) Klebsiella pneumoniae , în Encyclopedia Britannica , Encyclopædia Britannica, Inc.
- Michele Bocci, Avansul irezistibil al superbugilor „Acum sunt mai puternici decât antibioticele” , în La Repubblica , 24 noiembrie 2012. Accesat la 24 noiembrie 2012 .
- Roberta Villa, Super bacteria avansează în Italia , în Corriere della Sera , 22 noiembrie 2012. Adus 22 noiembrie 2012 .
| Controlul autorității | Thesaurus BNCF 31987 · LCCN (RO) sh88023267 · BNF (FR) cb124216295 (data) |
|---|