Hipospadias
| Hipospadias | |
|---|---|
| Caz de hipospadias coronal | |
| Specialitate | genetică clinică |
| Clasificare și resurse externe (EN) | |
| OMIM | 146450 , 300633 , 300758 și 300856 |
| Plasă | D007021 |
| MedlinePlus | 001286 |
| eMedicină | 1015227 |
Hipospadias (din latinescul „ hipospadiasis”, „hipospadias” și din grecescul „ υπό " = inferior + „ σπαδόν " = gol, fisura; hipospadias în engleză ) este o malformație congenitală datorată unei dezvoltări incomplete și anomale a uretrei și a penisului . Defectul afectează tractul genito-urinar masculin și implică localizarea meatului uretral , adesea de calibru redus, pe partea ventrală mediană (rafe) a organului de reproducere. De obicei are o lipsă de fuziune a pielii preputiale ( glandul rămâne neacoperit) și adesea o înclinare a arborelui [1] . Într-o abordare mai largă și mai modernă, aceasta poate fi definită ca „ hipoplazie a părții abdominale a penisului , distală de diviziunea corpului spongios ”. În funcție de severitate, hipospadiasul poate fi considerat un ușor defect cosmetic sau o problemă anatomo-fiziologică mult mai gravă, care îngreunează urinarea , crește riscul de infecții și contribuie la disfuncții sexuale generale, precum și la probleme psihologice importante. Ramura medicală specializată care se ocupă cu studiul acestei malformații este urologia pediatrică; în Italia , departamentele spitalicești responsabile de tratamentul acestuia sunt cele de chirurgie pediatrică și, mai rar, de urologie. Este strâns legat de epispadii [2] .
Istorie
Primul care a folosit un termen arhaic pentru această afecțiune a fost Galen în secolul al II-lea d.Hr. Galen nu era străin de cordonul penisului ( chorda ), un defect fizic care împiedica adesea pacienții cu hipospadias să concepă descendenți. Chirurgii medievali francezi Ambrose Paré și Pierre Dionis au dat ulterior denumirea actuală de hipospadias. Una dintre primele descrieri ale tratamentului chirurgical al defectului provine din secolul I d.Hr . : Heliodor Antyl a efectuat în acest moment o amputare a părții distale a organelor genitale pe un pacient. Aceeași metodă a fost folosită și de medicul bizantin Pavel din Egina [3] (625-690). Această practică pentru tratamentul hipospadias a rămas în uz aproape zece secole; singurele excepții sunt menționarea diferitelor proceduri în opera lui Galen și în Talmudul ebraic. Următoarea fază din istoria managementului bolii a fost introducerea tunelurilor mici în penis și canulare pentru a încerca să reconstituie lipsa continuității anatomice. Abulcasis (936-1013) și Șerafeddin Sabuncuoğlu au folosit tuburi mici de plumb gol în metodele lor, Guy de Chauliac din argint și Sir Astley Coopernel în 1815 au folosit un cateter flexibil din cauciuc , la fel ca Dupuytren și Mettauer în 1842. Cu toate acestea , începutul chirurgiei moderne , datează din secolul al XIX-lea ; cele mai importante lucrări clasice despre tratamentul acestei malformații au fost scrise de Mettauer, Duplay, Lauenstein, Edmunds, Blair și Byers [4] .
Epidemiologie
Prezența hipospadiei la naștere este estimată la aproximativ 2-4 x 1000 sugari de sex masculin născuți în viață [5] ( epidemiologie rară). Un risc mai mare a fost găsit la copiii ale căror familii au avut cazuri anterioare de boală (incidența 1: 80-1: 100 [6] ). În ultimele decenii, această malformație a devenit din ce în ce mai frecventă în țările occidentale : în anii 1970-1980 frecvența s-a dublat pe baza statisticii istorice [6] și din 1980 până astăzi a trecut de la 0,24% la 0,52% ca frecvență în Danemarca , de la 0,2% la 0,4% în SUA și de la 0,28% la 0,43% în Australia [7] . Motivele acestui fenomen rămân inexplicabile.
În literatura medicală clasică este posibil să se găsească informații despre verificarea mai mare a defectului la persoanele de etnie neagră și de origine evreiască . În prezent, se crede că incidența este similară la toate populațiile (într-adevăr este mai rară în rândul copiilor de origine subsahariană și mai frecventă în rândul celor din bazinul mediteranean ) și că diferențele descrise se datorează erorilor din metodologia de cercetare. [8 ] .
Etiologie
Factorii genetici , endocrini și de mediu sunt postulați ca fiind cauze multifactoriale ale hipospadiei (stoparea dezvoltării organelor genitale externe ), chiar dacă mecanismul precis de acțiune nu este încă pe deplin înțeles [9] . Implicarea geneticii este demonstrată de familiaritatea afecțiunii (manifestare estimată la aproximativ 20% la rude și 14% la frați) și au fost efectuate numeroase studii în acest sens. În trecut s-a emis ipoteza acțiunii unei singure gene cu transmisie autosomală dominantă cu penetranță scăzută sau recesiv autosomal cu expresivitate incompletă în apariția malformației, în timp ce astăzi ultimele cercetări indică un model cu moștenire multifactorială autosomală cu penetranță variabilă [9] . În schimb, presupușii factori de mediu includ expunerea femeii la compuși chimici precum estrogeni și fitoestrogeni din plantele alimentare (de exemplu, semințe și lapte de soia ), unele ciuperci , substanțe nocive precum DDT și produse precum Vinclozolin (clasificat ca „agent chimic perturbator endocrin”) ). Într-un studiu publicat în Lancet în 2002 [10] , un risc crescut de 20 de ori mai mare de hipospadias a fost găsit la sugarii cu mame care au primit dietilstilbestrol în timpul gestației (un antiabortiv), dar lucrările ulterioare au sugerat o relație mai puțin clară. S-a găsit, de asemenea, o legătură între apariția defectului și aderarea mamelor la o dietă vegetariană în primele șase luni de viață a fătului, aportul de diferite medicamente de uz uman, contraceptive hormonale în primul trimestru de sarcină. ( cu risc crescut de a dezvolta forme medii și anterioare ale bolii), utilizarea suplimentelor de fier și acțiunea influenței virusului, de asemenea, în primul trimestru de gravidarum. Cel mai mare risc statistic de a dezvolta hipospadias se referă la cei născuți de părinți foarte tineri și vârstnici; insuficiența placentară (care poate provoca suferință fetală hipoxică) se explică prin apariția mai frecventă a malformației la nou-născuții cu greutate redusă la concepție și la gemeni (la aceștia din urmă crește riscul dezvoltării formelor posterioare). Alte cauze etiologice ipotezate includ deficiența factorului de creștere epitelial ( EGF ), anomalii în receptorii EGF , expunerea la radiații ionizante, deficiențe de vitamine, IMC matern ridicat, hipertensiune în sarcină, tulburări ale biosintezei testosteronului și defect al enzimei 5α . -Reductază ; în prezent sunt în curs de desfășurare mai multe studii și cercetări [11] [12] . Cu cât tulburarea care declanșează afecțiunea apare mai devreme în timpul sarcinii, cu atât debutul hipospadiasului va fi mai sever. Acest lucru este, de asemenea, mai frecvent la copiii născuți prematur și din fertilizarea asistată [5] .
Patogenie
Cauza patologică a hipospadiasului - găsită în timpul dezvoltării copilului în uter - este o perturbare a procesului de fuziune a marginilor pliurilor genito-urinare embrionare care constituie uretra ( plica urogenitală ) și formarea structurii interne a penisului. . Acest eveniment constă în ruperea închiderii plăcii tubulare (sau a plăcii / plăcii uretrale, adică a canalului în formare) în orice punct și / sau în alterarea recanalizării cordonului ectodermic din interiorul glandului . De fapt, tuberculul genital masculin crește proximal-distal formând din endoderm mai întâi uretra posterioară (prostatică și membrană) și apoi din ectoderm cea anterioară (porțiuni bulbare și peniene) în timp ce uretra glandulară se dezvoltă ulterior într-un mod autonom (de asemenea, din ectodermul ) prin invaginare, urmând o direcție opusă și mergând spre a doua.
Partea canalului urinar localizată în gland este, prin urmare, generată relativ târziu, în jur de 4 luni de gestație (când cordonul celular ectodermal este liber) și se unește la capătul segmentului arborelui; tulburarea acestui proces este cauza formelor frontale (sau anterioare) ale malformației .
Dacă clapetele genitale laterale ale fătului ( tori genitale ) nu se fuzionează (deoarece ar trebui să se întâmple corect în jurul a 10 săptămâni de sarcină), scrotul se desparte și meatul uretral este poziționat între cele două părți ale scrotului divizat (hipospadias scrotal). Când deschiderea externă a uretrei este aproape de anus (în perineu ), organele de reproducere nu sunt de obicei formate și au aspectul unei pseudovagine (acestea sunt cele mai severe tipuri de hipospadias).
Formele intermediare ale malformației sunt o încrucișare între tulburări glandulo-frontale și scrot-perineale.
Diferitele etape embriologice ale dezvoltării și diferențierii sexuale masculine sunt enumerate mai jos:
- A șasea săptămână de sarcină : se formează tuberculul genital nediferențiat al fătului. Până în săptămâna a 7-a și a 8-a, organele genitale externe ale masculului și femelei sunt aceleași. Abia din acest moment cele două sexe încep să se diversifice;
- Între săptămâna 7 și 14 : începutul dezvoltării penisului ;
- 9-10 (15) săptămână : faldurile genitale interne se fuzionează datorită efectului testosteronului produs de testiculul în creștere (controlat la rândul său de hipofiza fetală și placenta maternă) și formează uretra peniană. Procesul se încheie la sfârșitul celui de-al treilea trimestru de gestație . Uretra glandulară este ultima care apare (de la o introflexie în țesutul glandului care se reconectează la uretra arborelui ). Dorsal până la canalul urinar, mezenchimul formează corpul cavernos (cu funcție erectilă), fascia Buck (care înconjoară corpul cavernos și acoperă corpul spongios), corpul spongios (țesutul de sprijin erectil) și dartos (conținând vasele limfatice) și venele superficiale). Diferite cauze de perturbare ( genetică , factori de mediu etc ...) care interacționează cu hormonii endogeni atribuiți dezvoltării organelor sexuale pot duce la alterarea producției, conversia periferică, acțiunea și echilibrul general al factorilor endocrini, în timp ce alții pot interacționează cu componenta hormonală exogenă afectând astfel în ambele cazuri dezvoltarea genitală corectă și provocând apariția hipospadiasului [5] .
Rezumând în cuvinte simple, putem considera pliurile genitale uretrale în formare ca o foaie subțire de hârtie ale cărei clape se curbează pe ele însele tubulându-se și îmbinându-se de la baza penisului [7] , care rămâne curbată până la sfârșitul procesului. Un al doilea proces de invaginare în formă de pâlnie începe de la gland în jos și se îndreaptă către prospectul anterior. Toate acestea sunt mediate de acțiunea chimică a hormonilor . Hipospadiasul este, prin urmare, în esență o întrerupere a acestor două evenimente (sau doar unul, când meatul este situat deasupra coroanei glandulare ) la o anumită înălțime în raport cu arborele membrului și la un anumit moment din cauza interferenței cu androgeni . Cu cât acest lucru se întâmplă mai mult spre scrot, cu atât va fi mai severă manifestarea malformației. Deoarece penisul , așa cum am menționat, nu se va îndrepta până când fuziunea canalului urinar nu este completă, această stare de curbură persistă adesea.
Tablou clinic

În hipospadias, ieșirea externă a uretrei ( meatus ) este mai degrabă pe suprafața penisului decât în vârful acestuia. De foarte multe ori defectul este mic, iar meatul este poziționat în partea inferioară a glandului (hipospadias glandular și coronal). În cazurile severe, deschiderea uretrală este mult mai îndepărtată de partea superioară a organului și defectul este de obicei însoțit de hipoplazie a părții inferioare a preputului (cu fisură, ceea ce îl face să pară deschis sub forma unui ventilator) și a glandului , de la hipertrofia dorsală a pielii penisului și prin îndoire și scurtare a arborelui datorită ageneziei parțiale a corpului spongios (cu cât este mai mare înclinația, cu atât tractul uretral trebuie mai lung să fie reconstruit). Hipospadiasul este deci în esență o serie de anomalii mai mult sau mai puțin importante în anatomia ventrală a penisului .
Curbura organului genital apare la aproximativ 25-30% dintre copiii diagnosticați cu defectul și este în principal asociată cu formele mai severe (distale și posterioare) ale malformației. Cauza se găsește într-o dezvoltare anormală a pielii pe partea inferioară și din aderențe cu straturi adânci [13] , din corzi fibroase, din fuziunea plăcii uretrale cu partea ventrală a tunicii albuginea , din spongia periferică hipoplazică corp în formă de evantai între meat și gland sau (în aproximativ 5% din cazuri) din hipoplazia abdominală a unor părți ale corpului cavernos [14] . Un corp spongios degenerat se numește corda (sau chorda ) și poate provoca infertilitate indirectă. Uneori orificiul de ieșire urinară este poziționat corect, dar arborele este arcuit în jos și este însoțit de o agenezie parțială a corpului spongios . Această afecțiune este denumită „ hipospadias fără hipospadias ” și necesită corecție chirurgicală.
Placa uretrală non-tubularizată și deschisă situată între meatul hipospadic și partea superioară a glandului nu curge în interiorul corpului spongios al penisului (care este malformat) și poate avea adesea unele schițe de foramină secundară de-a lungul întregii sale căi și de obicei una dintre acestea situate într-o poziție naturală la vârful membrului. Defectul este întotdeauna însoțit de absența frenulului și a arterei sale. Un corp spongios format anormal poate fi, în unele cazuri, împărțit în mai multe părți, iar contururile sale sunt vizibile sub piele . La pacientul hipospadiac , fascia și fascia contractilă ale lui Buck sunt adesea deplasate lateral. Asimetria corpului cavernos al penisului este o anomalie rară.
În cazurile de forme posterioare severe (scrotală și perineală) asociate cu micropenis , transpunere penoscrotală, scrot bifid și criptorhidie se recomandă investigarea intersexuală pentru „ Tulburări de diferențiere sexuală (tulburări de dezvoltare sexuală - DSD)”, prin tastarea cariotipului și a unui endoscopic examinarea uretrei . Când hipospadiasul nu este asociat cu criptorhidia sau alte anomalii genitale, este denumit „ hipospadias izolat ”. În aceste cazuri, este rar să existe alte malformații ale tractului urinar , momentele de formare și țesuturile embrionare implicate sunt diferite între cele două părți [7] .
Hipospadiasul este de obicei diagnosticat la naștere sau în timpul controalelor normale ale copilului și în cele mai complicate cazuri necesită investigații instrumentale specifice cu sfatul diferitelor specialități medicale pentru depistarea oricăror alte defecte și malformații fizice.
Defecte însoțitoare
Defectele congenitale frecvente asociate cu hipospadias includ criptorhidia , malformații ale tractului urinar, cum ar fi megaureter , probleme cardiace și hernie inghinală oblică. Incidența lor este mai mare la pacienții cu forme posterioare și este estimată la 9,3-32% în general [15] . Adesea, o stenoză dureroasă a meatului (găsită în timpul urinării) este însoțită de manifestarea clinică a defectului; în acest caz, riscul este de a avea o predispoziție mai mare pentru infecții, reflux de urină și, de asemenea, o posibilă insuficiență renală cronică [9] . Diverticulul prostatic persistent, denumit uneori și vaginul masculin, este rar detectat la pacienții cu hipospadias anterior, dar se găsește la 40% dintre subiecții cu forme scrotal-perineal și perineal [16] . La acești copii, se recomandă cu tărie diagnostic precis pentru alte anomalii ale tractului urinar [17] .
Clasificare
Există numeroase sisteme concepute pentru clasificarea multiplelor forme de hipospadias publicate de diferiți autori de-a lungul timpului, iar multe dintre ele sunt încă valabile și utilizate astăzi. Meatul (factorul principal pentru subdivizarea în tipuri) poate fi localizat în diferite poziții de-a lungul axului penisului , de la locația sa obișnuită la vârful glandului până la perineu , lângă scrot . Conform localizării sale, hipospadiasele [2] se disting prin urmare:
- Distal sau anterior (peste 70-75% din cazuri)
- glandular
- coronal și subcoronal
- Intermediar sau mediu (aproximativ 10% din cazuri)
- penis anterior fără curbură
- penis posterior fără curbură
- Proximal sau posterior (aproximativ 20% din cazuri)
- penis posterior cu curbură
- peno-scrotal
- scrotale
- perineal

Tratament
Chirurgia este singurul tratament eficient [2] . Chirurgia de reparare a hipospadiasului corectează problemele grave din copilărie care ar putea apărea în adolescență și la maturitate, cum ar fi dificultăți la urinare normală (mai ales în picioare), infecții recurente, disfuncții sexuale (dificultăți de penetrare și ejaculare, sterilitate indirectă) și previne posibile suferințe psihologice severe. Operațiunea poate fi unică sau cu mai multe etape și constă de obicei din:
- Îndreptarea penisului ;
- Reconstrucție uretrală (uretroplastie) și corectarea poziției meatului;
- Chirurgie plastică glandulară (glanduloplastie);
- Reconstrucția straturilor abdominale ale penisului ;
- Reconstrucția preputului (prepuceplastie, nu întotdeauna);
- Refacerea estetică a organelor genitale și predispoziția la dezvoltarea lor completă și corectă în viitor.
Indicații pentru tratamentul chirurgical

Conform ghidurilor medicale actuale, fiecare formă de hipospadias diagnosticată trebuie corectată, depășind de fapt vechiul obicei de a opera doar cele mai grave forme, subestimând astfel impactul psihologic al problemei estetice asupra pacientului .
Necesitatea unei intervenții chirurgicale pentru defecte minore (hipospadias glandular) în care meatul uretral este aproape de locația sa naturală pe penisul glandului și preputul se formează corespunzător pe un penis drept rămâne incertă. Fluxul de urină la acești pacienți este emis de obicei în mod normal și opinia medicală predominantă este că este un mic defect cosmetic care nu necesită corectare, deși fiecare caz trebuie evaluat individual [18] . Această afecțiune se numește „ megameat cu preputul intact ”.
Momentul procedurii
Până la începutul anilor 2000, chirurgia de reparare a hipospadiasului a fost efectuată de obicei la copii cu vârsta peste 3 ani, din cauza dimensiunii mai mari a penisului care a facilitat procedura de reconstrucție. Totuși, o astfel de amânare a operației a dus la probleme psihologice datorită amintirii marcate a evenimentului (tulburări de comportament, vinovăție, identificare sexuală afectată). Deja în 1975, Academia Americană de Pediatrie a recomandat efectuarea operației înainte de vârsta de trei ani [8] , dar uneori nu erau încă disponibile tehnici operative și instrumentale adecvate. În prezent, 6-24 luni sunt considerate cele mai convenabile pentru corectarea chirurgicală a defectului [1] , datorită și posibilității de a efectua un tratament hormonal preoperator prin aplicarea locală sau parenterală de testosteron , dihidrotestosteron sau gonadotropină beta-corionică pentru a crește suficient artificial mărimea organelor genitale[19] . Această din urmă procedură este de obicei rezervată pacienților cu hipospadias sever și cu dezvoltare slabă a țesuturilor .
Tehnici chirurgicale pentru îndreptarea penisului
În caz de dezvoltare anormală a pielii penisului pe partea abdominală și prezența aderențelor și / sau plicațiilor de diferite tipuri, tehnica de îndreptare chirurgicală a arborelui constă în incizarea pielii de la baza glandului lateral până la uretra placă care înconjoară ieșirea deplasată a meatului. Disecția profundă ar trebui să poată tăia părțile laterale ale țesutului spongios hipoplastic și să ajungă la tunica albuginea , permițând astfel îndreptarea mecanică a organului. În cazurile în care acest lucru nu dă rezultatul dorit, chirurgul disecă placa din corpul cavernos la înălțimea poziției corecte a ieșirii urinare, înconjurat de corpul spongios . Lateral, țesătura este eliberată de fascia contractilă, tunica , fascia Buck și piele. Corpul spongios degenerat sub forma unui cordon fibros este îndepărtat. Dacă nici această operație nu este eficientă, există probabil un alt motiv pentru flexia penisului : o placă tubulară uretrală prea scurtă sau o hipoplazie a părții ventrale a sutanei albuginei . O uretra prea scurtă poate fi tăiată în secțiunea sa inferioară și deplasată proximal; a doua cauză este corectată prin îndoirea dorsală și scurtarea pliului tunicii superioare [20] . În cele din urmă, eficacitatea procedurii este verificată prin inducerea erecției artificiale farmacologice a penisului [21] . Operația de corectare a curburii poate avea loc simultan cu uretroplastia, obținându-se astfel două rezultate într-un singur moment operator.
Tehnici chirurgicale pentru reconstrucția uretrală
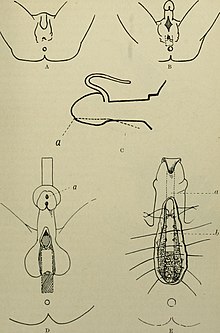
Alegerea tehnicii chirurgicale depinde în principal de tipul de hipospadias, de severitatea acesteia (poziția meatului , gradul de curbură al arborelui și conformația glandului ) și uneori și de alți factori (de exemplu, se poate decide folosiți unul care favorizează reconstrucția prepuțului sau altul care implică în schimb circumcizia ). Intervențiile într-o etapă sunt mai utilizate decât cele în două etape [8] . Tehnicile cu două trepte sunt utilizate în principal în tratamentul hipospadias posterioare, precum și cazurile mai severe și complexe care necesită re- intervenție chirurgicală [22] . În formele anterioare (aproximativ 70-75% din cazuri) este posibil să se procedeze cu avansarea uretrală glandulară distală, în timp ce în cele medii și proximale se va putea proceda cu o uretroplastie completă. Operația nu este în niciun caz capabilă să reconstruiască corpul spongios care acționează ca o teacă de protecție și contractilă a canalului urinar. Indiferent de tipul de intervenție chirurgicală utilizată, este normal să lăsați un cateter al vezicii urinare suprapubiene, un stent sau un cateter Foley[19] pentru a proteja neouretra timp de aproximativ 3-6 zile (în special în hipospadiasul sever).
Mai jos este o listă a celor mai utilizate metode din Europa și America de Nord dintre cele peste 300 cunoscute [23] :
- Chirurgie plastică cu metoda MAGPI (Procedura de avansare și glanuloplastie a cărnii încorporată)
Metoda este utilizată în cazurile de hipospadias anterior când o ușoară deplasare a meatului din locația sa naturală direcționează fluxul de urină în jos. În această tehnică, după dezlipirea pielii a părții superioare a penisului (disecția pielii împreună cu fascia lui Buck sub nivelul meatului și glandului anormal), uretra naturală este crescută, fixată prin sutură și se efectuează o glanduloplastie restabiliți forma corectă la vârful arborelui. Prin urmare, tehnica asigură o avansare a canalului uretral și reconstrucția vârfului penisului [24] . Complicații: coborârea meatului și dehiscența țesuturilor tratate.
- Metoda Koff (Mobilizarea uretrală a lui Koff)
În metoda lui Koff, după ce a efectuat dezlipirea pielii penisului , uretra este detașată de corpul cavernos , ceea ce permite alungirea acestuia cu câțiva milimetri, aducând orificiul de evacuare în partea superioară a glandului după sutura adecvată [25]. .
- Metoda Thiersch și Duplay (principiul Thiersch-Duplay)
Metoda este utilizată în cazurile de hipospadias anterior cu prezența unei porțiuni suficient de mari și dezvoltate a plăcii uretrale deasupra meatului anormal. Acesta constă în tăierea marginilor acestuia din urmă, tubularea acestuia și apoi suturarea acestuia până la gland până când se ajunge la poziția corectă a orificiului de ieșire urinară. Poate fi utilizat și în tratamentul mediilor de hipospadias, cu condiția să existe o placă bine formată și conservată [26] .
- Metoda Mathieu (Tehnica Mathieu)
În această metodă, cazurile de hipospadias anterioare cu dezvoltare uretrală nesatisfăcătoare sunt tratate după cum urmează: un dreptunghi de piele este sculptat de pe fața ventrală a penisului care este întors pe placa incizată anterior pe părțile adânci în gland ; urmează tubulația segmentului și glanduloplastia. Preputul este apoi suturat ventral pentru a restabili continuitatea pielii. Această metodă este uneori utilizată pentru a trata forme mai puțin severe de hipospadias și produce noi foramine cu o formă caracteristică de T [27] . Complicații: necroză a lamboului pielii, stenoză .
- Tehnica Asopa (Procedura Asopa)
În tehnica Asopa, placa uretrală este mai întâi deschisă ventral; apoi se face o a doua incizie pe partea sa dorsală aproape de corpurile cavernos și se creează o deschidere eliptică din detașare parțială. O clapă mărită de mucoasă bucală sau preput este grefată în această deschidere, formând astfel un canal urinar de dimensiuni și lățimi adecvate. O tubularizare se face prin sutură pe un cateter și pielea este repoziționată [28] .
- Metoda Snodgrass (Uretroplastia cu plăci incizate tubularizate)
În tehnica Snodgrass, neouretra este reconstituită după ce a incizat placa uretrală pe toată lungimea sa și și-a tubulat marginile după auto-răsturnare. Noul canal astfel format va fi cusut pe partea abdominală lăsând partea dorsală neasigurată. O clapă prepuțială vascularizată va fi apoi plasată pe ea pentru a proteja structura. Urmează o glanduloplastie și refacerea pielii. Tehnica își propune să favorizeze epitelizarea spontană a țesuturilor tratate. Partea dorsală a preputului este utilizată în procedură, dar poate fi, de asemenea, conservată [29] . Complicații: fistule și stenoză glandulară.
- Tehnica Onlay-Duckett (Repararea Hypospadias Island Onlay - Clapetă Insulară Preputială Transversală)
În această tehnică, după ce ați procedat la incizia pe laturile plăcii uretrale și la dezlipirea completă a pielii penisului , un dreptunghi de piele este tăiat din preputul dorsal și transferat pe fața ventrală a organului genital. Qui il peduncolo vascolarizzato viene tubulizzato e inserito centralmente, previa distruzione della piastra (Duckett) [30] o anastomizzato ad essa mediante apposita sutura ai lati (Onlay). Successivamente segue una glanduloplastica e il ripristino in sede del derma . In questo metodo, il lembo peduncolato ricavato dall'interno del prepuzio viene utilizzato per ricostruire la parte addominale della neouretra. La tecnica è utilizzata nel trattamento dell'ipospadia media e posteriore e consente la ricostruzione di un segmento di canale anche di sette centimetri [30] . Complicanze: fistole , stenosi , necrosi dei tessuti trattati.
- Chirurgia di Koyanagi (Koyanagi-Nonomura One-Stage Repair for Severe Perineal Hypospadias)
La tecnica della ricostruzione a uno stadio di Koyanagi è utilizzata nelle forme gravi di ipospadia e consiste nell'apporre un' uretra completamente artificiale ricavata mediante tubulizzazione di due lembi parameatali di tessuto ( graft ) sopra agli abbozzi non formati di quella naturale. Il tutto mediante doppia sutura cutanea. Vari tessuti possono essere impiegati nella formazione del nuovo canale: oltre alla pelle del prepuzio sono oggi impiegate la mucosa orale della guancia e quella vescicale [31] .
- Tecnica di Bracka in due tempi (Two-Stage Urethroplasty)
Questa tecnica si esegue in due diversi momenti operatori e tratta le ipospadie posteriori e prossimali. Nel primo intervento la superficie ventrale del glande viene allargata tramite un innesto cutaneo prepuziale o di mucosa buccale ( graft ). Il tessuto impiantato dovrà attecchire e svilupparsi. Dopo circa 3 mesi dal primo intervento il lembo verrà tubulizzato e suturato per costruire la neouretra [32] . Segue una glanduloplastica. Complicanze: non attecchimento dei lembi innestati, fistole , stenosi .
Risultati del trattamento
Nella maggior parte delle forme di ipospadia trattata, l'effetto cosmetico ottenuto è almeno soddisfacente. Le possibilità di ricostruzione del prepuzio possono essere problematiche, il che è spesso importante per i genitori oi tutori del bambino operato [33] , che potrebbero dover accettare giocoforza la proposta di un'estetica simile ad una circoncisione completa. A livello endoscopico la differenza del colore interno tra l' uretra naturale (rosso-rosata per la ricca vascolarizzazione) e quella ricostruita (biancastra), nonché le diverse proprietà di resistenza meccanica e biologica tissutali, sono una conseguenza del tutto normale e fisiologica.
Complicanze postoperatorie
Il follow-up per il paziente operato di ipospadia è necessario per un lungo periodo di tempo, solitamente fino all' adolescenza e/o al termine dello sviluppo degli organi genitali . Circa la metà dei problemi che richiedono un reintervento può presentarsi infatti nei primi 12 mesi dopo l' operazione[19] , mentre un altro 50% più tardivamente.
La frequenza delle complicanze postoperatorie dipende dalla tecnica chirurgica utilizzata e dalla forma di ipospadia trattata. Quella più comune - oltre a dolore , spasmi vescicali, lieve incontinenza momentanea ed ematomi [9] - è la fistola , ossia la formazione di una seconda apertura per il deflusso urinario non voluta e in posizione errata. Nella chirurgia di Mathieu questa incidenza è stimata intorno al 4% mentre sale fino al 15-20% nella Onlay-Duckett [34] . La maggior parte delle complicazioni riguarda i bambini operati con forme posteriori, che richiedono spesso complesse ricostruzioni tessutali e colpiscono fino al 50% dei pazienti [35] . La fistola si chiude raramente in maniera spontanea e deve venire corretta chirurgicamente. La seconda complicanza per frequenza è la stenosi [9] , ossia un anomalo restringimento del canale uretrale che compare nel punto di congiunzione tra il segmento ricostruito e l'uretra naturale (esiti cicatriziali) e/o nella parte superiore del tratto del glande . La stenosi coesiste frequentemente con una fistola . Il restringimento può causare un'irritazione della vescica , delle vie urinarie distali e la comparsa di infezioni lungo di esse. A volte, per ovviare a questo problema, è sufficiente ricalibrare la parte ristretta procedendo con dilatazioni per mezzo di Hegar, ma spesso è necessario un reintervento. Un terzo problema piuttosto frequente è l' uretrocele [9] , un diverticolo che comporta l'allargamento di un segmento di uretra (prolasso uretrale) e il conseguente ristagno di liquidi che possono portare ad infiammazioni croniche ed infezioni. L'uretrocele può essere secondario al restringimento del meato (dilatazione da sforzo idraulico nella parte glandulare) o può verificarsi prossimalmente all'anastomosi tra uretra e neouretra (in questo caso si forma sempre per l'azione della pressione urinaria alterata, come nella fistola ).
Altre possibili complicanze note includono: emorragie, infezioni generalizzate, cicatrici antiestetiche e retraenti, devitalizzazione dei lembi cutanei innestati o loro scarsa risposta agli androgeni durante la crescita genitale, stenosi serrata o chiusura completa del meato , presenza di peli prepuziali nel lume del canale ricostruito (su di essi si formano calcoli urinari ed è per questo motivo che la chirurgia sta volgendo verso l'utilizzo di parti anatomiche non cutanee come la mucosa orale ), piega addominale persistente del pene , riduzione della sensibilità agli stimoli e balanite sclerotica obliterante (o Lichen Sclerosus, un'infiammazione cronica del glande con fibrosi e restringimento progressivo dello sbocco urinario) [36] . Le opzioni terapeutiche per quest'ultima condizione includono steroidi per unguento topici o una meatoplastica. Sono inoltre riportati casi di " locker-room syndrome " (riluttanza psicologica all'accoppiamento) e deterioramento dell' uretra ricostruita anche a distanza di anni specialmente in seguito all'inizio dei rapporti sessuali nell'età adolescenziale e adulta [37] .
Curiosità
Oltre al re Enrico II di Francia , diverse figure storiche furono colpite da questa malformazione . Nel loro libro “Hitler's Last Day: Minute by Minute” , gli storici Jonathan Mayo ed Emma Craigie indicano che Adolf Hitler soffriva di ipospadia balanica dopo la visione di alcuni referti medici dell'epoca [38] . Anche il politico canadese Maurice Duplessis ne fu colpito, almeno secondo il suo biografo Conrad Black [39] .
Note
- ^ a b Current concepts in hypospadiology. Mouriquand et Mure, British Journal of Urology, 2004. Da US National Library of Medicine National Institutes of Health PMID 15086439
- ^ a b c Domini , pp. 473-502 , 1998.
- ^ Paulus Aegineta: The seven books of Paulus Aeginata. Sydenham Society, 1844
- ^ Etienne-Frédéric Bouisson (1813-1884): Et le Traitement Chirurgical de l'Hypospadias
- ^ a b c IPOSPADIA: 20 anni di sorveglianza in Emilia-Romagna
- ^ a b Hypospadias trends in two US surveillance systems.
- ^ a b c Ipospadia, da Dottoressa Arianna Lesma in Urologia Pediatrica
- ^ a b c Hypospadias Surgery: An Illustrated Guide
- ^ a b c d e f Ipospadia, Ospedale Pediatrico Bambino Gesù
- ^ Hypospadias in sons of women exposed to diethylstilbestrol in utero: a cohort study. Klip H. et al., 2002.
- ^ Hypospadias: the cause of penis malformation is still a matter of debate
- ^ European Journal of Pediatrics: Hypospadias, all there is to know.
- ^ The surgical treatment of coronal hypospadias and related problems.
- ^ Embryology of the male external genitalia.
- ^ Urologic anomalies associated with hypospadias.
- ^ Management of müllerian duct remnants in the male patient.
- ^ Linee Guida EAU di Urologia Pediatrica, da www.uroweb.org
- ^ Wiesław Urbanowicz: Chirurgia dziecięca, 2005, pp. 725-742 . ISBN 83-200-3066-8
- ^ a b c L'ipospadia. Da uroblog.it, consultazione delle patologie urologiche
- ^ Congenital curvature of the phallus: report of three cases with description of corrective operation.
- ^ Injection technique to induce penile erection.
- ^ The Two-Stage Repair for Severe Primary Hypospadias
- ^ Ipospadia: che cos'è e come si può curare
- ^ MAGPI (meatoplasty and glanuloplasty): a procedure for subcoronal hypospadias
- ^ Extensive mobilization of the urethral plate and urethra for repair of hypospadias: the modified Barcat technique.
- ^ Operative Therapie der Hypospadie
- ^ Traitement en un temps de l'hypospade balanique et juxta-balanique
- ^ La tecnica di Asopa nella correzione dei difetti uretrali
- ^ Tubularized, incised plate urethroplasty for distal hypospadias
- ^ a b Transverse Preputial Island Flap Technique for Repair of Severe Hypospadias. Duckett JW, Urol. Clin. North Am. 1980 Jun; 7(2):423-30
- ^ Experience with one-stage repair of severe proximal hypospadias: operative technique and results.
- ^ Chirurgia dell'ipospadia
- ^ With penile appearance after hypospadias surgery: the patient and surgeon view.
- ^ Transverse preputial island flap neo-urethroplasty.
- ^ The modified Koyanagi repair for severe proximal hypospadias.
- ^ Hypospadias repair: current principles and procedures.
- ^ Ipospadia fallita, da Centro di chirurgia uretrale-genitale
- ^ Hitler's Last Day: Minute by Minute by Jonathan Mayo and Emma Craigie. Short Books Ltd editrice, collana Minute by Minute, 2016, 336 pp.
- ^ Conrad Black, Duplessis. Le pouvoir, Les éditions de l'homme, 1977, 623 pp.
Bibliografia
- Andrea Franchella, Manuale di chirurgia plastica pediatrica , CLEUP.
- Hypospadias Surgery: An Illustrated Guide , Springer , 2004.
- Hypospadias and Genital Development , Laurence S. Baskin, 2004.
- Nicola Olivieri, L'ipospadia . Masson ed., 1990.
- Remigio Dòmini, Roberto De Castro, Chirurgia delle malformazioni urinarie e genitali , Padova, Piccin, 1998.
- Enciclopedia medica italiana. Volume VII , Sansoni Edizioni Scientifiche, 1955, pp. 1239-1352.
- L'apparato genitale maschile , Collana della salute. Curcio.
Voci correlate
Altri progetti
-
 Wikizionario contiene il lemma di dizionario « ipospadia »
Wikizionario contiene il lemma di dizionario « ipospadia » -
 Wikimedia Commons contiene immagini o altri file su ipospadia
Wikimedia Commons contiene immagini o altri file su ipospadia
Collegamenti esterni
- Ipospadia - pagina descrittiva dell'Ospedale Bambino Gesù
- Ipospadia pagina informativa su Humanitas - clinicacellini.it
- Patologie: l'ipospadia, Urologia Pediatrica
- Ipospadia: 20 anni di sorveglianza. Descrizione della patologia e statistiche a cura della regione Emilia-Romagna
- L'ipospadia, un inquadramento generale. Da uroblog.it
- ( EN ) Ipospadia , su Enciclopedia Britannica , Encyclopædia Britannica, Inc.
- Tecnica innesto ureterale ( JPG ), su img220.imageshack.us .
- Toronto Hospital for Sick Children's Child Physiology, Animazione descrittiva delle classificazioni dell'ipospadia (illustrazione collegata ad altre schede su anatomia e sviluppo del pene), su aboutkidshealth.ca . URL consultato il 10 febbraio 2012 (archiviato dall' url originale il 2 aprile 2012) .
- Hypospadias in eMedicine Pediatrics (sito web in lingua inglese)
- Hypospadias surgery (sito web in lingua inglese)
| Controllo di autorità | Thesaurus BNCF 45069 · LCCN ( EN ) sh85063812 · BNF ( FR ) cb12046922h (data) |
|---|






