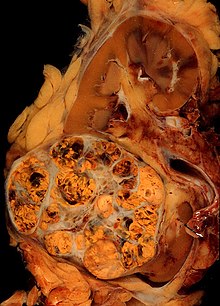
Carcinom cu celule renale
| Carcinom cu celule renale | |
|---|---|
 Rinichi, disecție de-a lungul planului frontal. Carcinomul a înlocuit întreg parenchimul renal, cu invazia hilului și compresia polului inferior. | |
| Tip | Malign |
| Celula de origine | Epiteliul tubular |
| Factori de risc | · Fumatul · Insuficiență renală cronică · Obezitatea · Radiații ionizante · Boli renale polichistice (rare) |
| Incidenţă | 1,6-9,6 / 100 000 (masculin) 0,7-4,2 / 100 000 (femeie) |
| Vârsta medie la diagnostic | 50 - 70 de ani |
| Raportul M: F | 2: 1 |
| Clasificare și resurse externe | |
| ICD - 9 -CM | ( EN ) 189.0 |
| ICD - 10 | ( EN ) C64 |
 Carcinom cu celule renale, variantă cu celule limpezi, secțiune histologică. | |
Carcinomul cu celule renale (în engleză carcinomul cu celule renale) sau hipernefroma tumoră malignă sau malignă Grawitz, este cel mai frecvent tip de cancer la rinichi la adulți și provine din tubul renal . Terapia la alegere este o intervenție chirurgicală , adecvată pentru îndepărtarea tumorii. Este notoriu rezistent la radiații și chimioterapie , deși unele cazuri răspund la imunoterapie .
semne si simptome
Triada clasică constă în hematurie (prezența sângelui în urină), dureri de spate și constatarea unei mase abdominale. Această triază este rareori completă la prima observare de către medic, fiind mai frecventă în cazurile de boală avansată. Cel mai frecvent semn este hematuria, dar foarte nespecific. Peste jumătate din cazuri sunt asimptomatice, diagnosticate aleatoriu în urma unei ultrasunete sau a unei scanări CT efectuate din alte motive. [1]
Alte semne, simptome și descoperiri de laborator care sugerează cancer la rinichi pot include:
- Pierderea în greutate, cașexia , febra , durerea osoasă , de obicei referitoare la boli metastatice
- Varicocel : localizat de obicei pe stânga, datorită blocării venei spermatice stângi datorită invaziei tumorale a venei renale stângi, în care se scurge; mai rar în dreapta (vena spermatică dreaptă se deschide în vena cavă inferioară, care poate fi, de asemenea, infiltrată de tumoră)
- Paloare sau pletora (prima se poate datora anemiei , cea din urmă poliglobulismului datorită hipersecreției de eritropoietină )
- Hipertensiune arterială (din producția crescută de renină sau formarea fistulei arteriovenoase )
- Hipercalcemie (datorită producției tumorale de substanțe care stimulează resorbția osoasă, cum ar fi TGF-α ,PTH-rp și vitamina D ). [1]
Epidemiologie
Carcinomul cu celule renale afectează preferențial bărbații față de femei, cu un raport de 2: 1 și o frecvență mai mare între vârstele de 60 și 70 de ani. În SUA are o incidență de aproximativ trei persoane la 10.000 de locuitori (egală cu aproximativ 31.000 de cazuri noi / an) și o mortalitate de 12.000 de persoane / an [ este necesară citarea ] .
Etiologia este necunoscută, dar pot exista unele antecedente familiale de carcinom cu celule renale. Factorii de risc pentru acest neoplasm sunt fumatul, obezitatea, hipertensiunea, terapia cu estrogeni dezechilibrată, expunerea la azbest , derivați din petrol , metale grele și boala chistică dobândită (din hemodializă ).
Formele ereditare apar în asociere cu numeroase boli. Printre cele mai importante sunt boala Von Hippel-Lindau , oncocitomul renal familial , carcinomul celular renal papilar ereditar, scleroza tuberoasă și boala renală polichistică .
Anatomie patologică
Examenul macroscopic arată o leziune hipervascularizată în cortexul renal, care este frecvent multilobată, gălbuie (după acumularea de lipide) și calcificată.
Microscopul cu lumină prezintă celule tumorale care se aranjează formând corzi, papile, tubuli sau cuiburi. Pot exista celule atipice, poligonale și mari. Pe măsură ce aceste celule acumulează glicogen și lipide , citoplasma lor apare „mai clară”, acoperită cu lipide, iar nucleul rămâne „contractat” în mijlocul celulelor. Membrana celulară este evidentă. Unele celule pot fi mai mici, cu citoplasmă eozinofilă, care seamănă cu cea a celulelor tubulare normale. Stroma care înconjoară celulele se micșorează, dar rămâne bine vascularizată. Tumora crește printr-un front larg, care comprimă parenchimul înconjurător, rezultând o pseudocapsulă. [1]
Secreția substanțelor vasoactive (de exemplu, renina ) poate provoca hipertensiune arterială , iar eliberarea eritropoietinei poate duce la policitemie (producția crescută de celule roșii din sânge ).
Imagistica cancerului renal
Caracteristica caracteristică a carcinomului cu celule renale (RCC) este aceea a unei leziuni solide care modifică conturul renal. Are adesea o margine neregulată sau lobulată. Aproximativ 85% din masele care apar radiologic sunt solide sunt CCR. 10% din RCC vor conține calcificări, unele macroscopice (probabil din cauza invaziei și a prinderii grăsimii perirenale). După administrarea fluidului de contrast intravenos (fie în tomografie computerizată, fie în imagini de rezonanță magnetică ), contrastul zonelor dens perfuzate va crește, evidențiind tumora în comparație cu parenchimul normal.
O listă a leziunilor renale radiologice „solide”
- Carcinom cu celule renale
- Metastaze provenite dintr-o neoplasmă primară extra-renală
- Limfom renal
- Carcinom cu celule scuamoase
- Tumora juxtaglomerulară (reninom)
- Carcinom cu celule de tranziție
- Angiomiolipom renal
- Oncocitom
- Tumora Wilms
În special, nu este posibil în prezent să se distingă cu certitudine carcinomul cu celule renale de un oncocitom (leziune benignă) folosind proceduri de „imagistică” sau biopsie percutanată. Carcinomul cu celule renale poate avea, de asemenea, un aspect chistic. Deoarece există mai multe leziuni renale chistice benigne (chist renal simplu, chist renal hemoragic, nefrom chistic multilocular, boală renală polichistică), poate fi dificil pentru radiolog să diferențieze o leziune chistică benignă de una malignă. Un celebru radiolog, dr. Morton Bosniak, a dezvoltat un sistem de clasificare a leziunilor renale chistice care, pe baza aspectului, le împarte în benigne și operabile. [2] . La diagnostic, 5-10% din cancerele renale se infiltrează în vena cavă inferioară [3] .
O biopsie percutanată se poate face cu ajutorul ultrasunetelor sau tomografiei computerizate pentru a ghida eșantionarea țesuturilor în scop diagnostic. Cu toate acestea, nu este o tehnică utilizată în mod special, deoarece posibilitatea unui diagnostic incorect și riscul pentru pacient o fac nefavorabilă ca tehnică.
Tratament
Dacă este localizat doar în rinichi, aproximativ 40% din cazuri, este tratat 90% din timp cu terapie chirurgicală . Dacă s-a răspândit în afara rinichiului, adesea în ganglionii limfatici sau venele majore ale rinichiului, se utilizează alte tratamente.
Îndepărtarea chirurgicală
Se recomandă îndepărtarea chirurgicală a unei părți sau a întregului rinichi ( nefrectomie ). Aceasta poate include îndepărtarea glandei suprarenale, a ganglionilor retroperitoneali și a posibilelor țesuturi implicate pentru extinderea directă (invazia) tumorii în mediul înconjurător. În cazurile în care tumora s-a răspândit în vena renală, vena cavă inferioară și angioinvazia este posibilă, este încă posibilă îndepărtarea chirurgicală a tumorii. Chiar și în cazul metastazelor, o reducere a țesutului tumoral prin nefrectomie („nefrectomie citoreductivă”) poate crește supraviețuirea [4] , la fel și eliminarea metastazelor izolate.
Terapie percutanată
Terapia percutană ghidată prin imagine , utilizată în general de radiologi , este fezabilă la pacienții cu tumori localizate, dar care nu sunt candidați buni pentru operație. Această procedură implică introducerea unei sonde în piele și în tumoră; Folosind imaginea în timp real a tumorii obținută prin tomografie computerizată , ultrasunete sau chiar prin rezonanță magnetică , tumora este distrusă prin radiații sau crioterapie . Aceste terapii sunt mai puțin eficiente decât îndepărtarea chirurgicală, deoarece nu duc la distrugerea totală a tumorii [5] [6] .
Radioterapie
Radioterapia nu este utilizată pentru tratamentul obișnuit al carcinomului cu celule renale, deoarece de obicei nu are succes. Poate fi folosit ca paliativ pentru metastazele scheletice.
Terapia farmacologică
Medicamente precum interferonul-alfa și interleukina-2 (IL-2) au succes în reducerea creșterii carcinomului cu celule renale, incluzând chiar și cazurile cu metastaze. Studiile au arătat că IL-2 oferă posibilitatea remisiunii complete și de durată în unele cazuri. În plus, sa demonstrat că anticorpul monoclonal anti- VEGF are o acțiune interesantă în cazuri avansate. Sorafenib (Nexavar) a fost aprobat de FDA în decembrie 2005 pentru tratamentul cancerului renal avansat, iar Sunitinib (Sutent) a fost aprobat luna următoare. Ambele interferează cu creșterea tumorii prin prevenirea angiogenezei . [2] [3] și, de asemenea, căile factorilor de creștere legate de receptorii tirozin kinazei ( PDGF , RET , KIT). Temsirolimus (CCI-779) este un inhibitor al kinazei mTOR (ținta rapamicinei la mamifere) care sa dovedit a prelungi supraviețuirea comparativ cu interferonul-alfa la pacienții cu metastaze ale carcinomului cu celule renale (s-a demonstrat că ținta tumorală renală reglează nivelurile HIF- 1 proteină care este un element cheie în calea angiogenă dependentă de VEGF). Rezultatele acestor studii de fază III au fost prezentate în 2006 la reuniunea anuală a Societății Americane de Oncologie Clinică (www.ASCO.org). În 2009, FDA a aprobat și utilizarea everolimusului ; un inhibitor similar cu cel anterior care, totuși, inhibă numai izoforma mTOR1 a proteinei menționate anterior și nu mTOR2. Acest lucru face ca mecanismul de acțiune să fie mai complex: cu creșterea nivelului AKT activat stimulat de inhibarea singurei izoforme implicate. AKT este implicat în mecanismele de supraviețuire a celulelor și, prin urmare, este capabil să le promoveze supraviețuirea.
De asemenea, se recomandă monitorizarea presiunii pacientului în timpul tratamentului cu inhibitori ai angiogenezei; dacă este ridicat, trebuie corectat încercând să nu întrerupem tratamentul cu un program terapeutic personalizat. În cazul sindromului mână-picior, poate fi util dacă acest lucru este debilitant ca pacientul să fie evaluat de un specialist pentru o terapie specifică, pentru a evita reducerea dozelor, la fel ar trebui să se facă și cu astenia.
Chimioterapie
Carcinomul cu celule renale este de obicei rezistent la chimioterapie. Această rezistență se datorează probabil genei MDR1 , exprimată în 80% din celulele acestei tumori, care codifică o glicoproteină cu funcția de a expulza multe substanțe citotoxice din celulă, inclusiv chimioterapice. Doar cu floxuridină , 5-fluorouracil și vinblastină au obținut rezultate semnificative, deși limitate. [1]
Imunoterapie
Terapia imunologică pentru cancerul de rinichi poate folosi citokine precum interleukina 2 sau interferonul ; În plus, au fost utilizate celule ale sistemului imunitar activate cu substanțe imunomodulatoare. În februarie 2004, a fost publicat primul studiu, realizat la sfârșitul anilor 1990, care a ilustrat efectele unui „vaccin” (de fapt, o terapie adjuvantă , adică administrată după intervenția chirurgicală pentru îndepărtarea tumorii) la pacienții afectați. Din carcinomul cu celule renale localizat fără invazia ganglionilor limfatici sau metastaze îndepărtate. Acest vaccin este compus din celule tumorale renale autologe (adică preluate de la același pacient care a primit tratamentul) injectate intradermic pentru a stimula răspunsul imun specific antigenului împotriva tumorii. Studiul citat a arătat că vaccinul a fost bine tolerat. [7] Ulterior au fost dezvoltate alte tipuri de vaccinuri, bazate pe celule tumorale modificate genetic, pe celule dendritice sau pe complexe peptidice . Studii recente au confirmat eficacitatea vaccinurilor ca terapie adjuvantă, în special a vaccinului cu celule tumorale în tumorile local mai avansate (stadiul T3 în stadiul TNM ) și al complexelor peptidice în stadiile incipiente. [8]
Din 2016 [9] medicamentul pentru imunoterapie Nivolumab (denumirea comercială Opdivo) a fost disponibil și în Italia pentru cancer la rinichi. Medicamentul inhibă punctul de control PD-1 care inhibă răspunsul limfocitelor împotriva celulelor canceroase. Odată ce punctul de control inhibitor este blocat, sistemul imunitar este mai puternic capabil să eradice celulele canceroase. Acest medicament, utilizat în mod normal după eșecul primei linii (medicamente antiangiogeneza) are efecte secundare limitate și este capabil să dea un răspuns într-un procent relevant de pacienți (mai mult de 30%) [10]
Prognoză
Prognosticul depinde de mărimea tumorii, dacă aceasta a rămas limitată la rinichi sau nu, și de prezența sau absența metastazelor. Scara Furhman, care măsoară agresivitatea tumorii, poate oferi și informații despre supraviețuire, deși datele sunt controversate.
Rata de supraviețuire pe cinci ani este de aproximativ 90-95% pentru tumorile mai mici de 4 centimetri. Pentru tumorile mai mari, limitate la rinichi și nevascularizate, procentul este de aproximativ 80-85%. Pentru tumorile care se extind dincolo de capsula renală și în afara investiției fasciale locale, procentul este redus la 60%. În cazul răspândirii metastazelor la alte organe, rata de supraviețuire pe cinci ani de la operație a fost de 5% înainte de apariția de noi medicamente, în timp ce acum a crescut semnificativ.
Pentru cei care au o revenire tumorală după operație, prognosticul este, în general, slab. Celulele carcinomului cu celule renale nu răspund la chimioterapie și radiații. Imunoterapia , care determină organismul să atace celulele canceroase rămase, pare să aibă mai mult succes. [11]
Notă
- ^ a b c FP Schena, FP Selvaggi, L. Gesualdo, M. Battaglia, Boli ale rinichiului și ale tractului urinar , ediția a IV-a, McGraw-Hill, 2008, ISBN 978-88-386-2397-4 .
- ^ Israel GM, bosniacă MA. Cum o fac: evaluarea maselor renale. Radiologie. 2005 aug; 236 (2): 441-50. PMID 16040900 .
- ^ Oto A, Herts BR, Remer EM, Novick AC. Trombul tumorii venei cave inferioare în carcinomul cu celule renale: stadializare prin imagistica MR și impact asupra tratamentului chirurgical. AJR Am J Roentgenol. Decembrie 1998; 171 (6): 1619-24. PMID 9843299 .
- ^ Flanigan RC, Mickisch G, Sylvester R, Tangen C, Van Poppel H, Crawford ED. Nefrectomia citoreductivă la pacienții cu cancer renal metastatic: o analiză combinată. J Urol. 2004 mar; 171 (3): 1071-6. PMID 14767273 .
- ^ Mogami T, Harada J, Kishimoto K, Sumida S, crioablare percutanată MR-ghidată pentru afecțiuni maligne, cu accent pe carcinomul cu celule renale , în J. Clin. Oncol. , vol. 12, nr. 2, aprilie 2007, pp. 79–84, DOI : 10.1007 / s10147-006-0654-6 , PMID 17443274 .
- ^ Boss A, Clasen S, Kuczyk M, Schick F, Pereira PL, Imaginea ghidată de radiofrecvență ablația carcinomului cu celule renale , în Eur Radiol , vol. 17, n. 3, martie 2007, pp. 725–33, DOI : 10.1007 / s00330-006-0415-y , PMID 17021704 .
- ^ Jocham D, Richter A, Hoffmann L, Iwig K, Fahlenkamp D, Zakrzewski G, Schmitt E, Dannenberg T, Lehmacher W, von Wietersheim J, Doehn C. -carcinom celular după nefrectomie radicală: faza III, studiu controlat randomizat. Lancet. 21 februarie 2004; 363 (9409): 594-9. PubMed PMID 14987883 .
- ^ Van Poppel H, Joniau S, Van Gool SW. Vaccinoterapia la pacienții cu carcinom cu celule renale. Eur Urol. 2009 iunie; 55 (6): 1333-42. Epub 2009 30 ianuarie. Recenzie. PubMed PMID 19201522 .
- ^ https://www.ema.europa.eu/documents/overview/opdivo-epar-summary-public_it.pdf
- ^ http://krene.altervista.org/w/Nivolumab
- ^ https://www.esmo.org/Conferences/Past-Conferences/ESMO-2017-Congress/News-Articles/Nivolumab-Plus-Ipilimumab-versus-Sunitinib-in-First-Line-Treatment-for-Advanced-or -Metastatic-RCC
Elemente conexe
Alte proiecte
-
 Wikimedia Commons conține imagini sau alte fișiere despre carcinomul cu celule renale
Wikimedia Commons conține imagini sau alte fișiere despre carcinomul cu celule renale
linkuri externe
- ( EN ) Fotografie în Atlasul de patologie
- ( RO ) Informații generale despre cancer: www.411cancer.com
| Clasificare și resurse externe (EN) | ICD-10 : C64 ; OMIM : 300854 ; MeSH : D002292 ; Boli DB : 11245 ; MedlinePlus : 000516 ; Ceasurile : 281340 ; |
| Controlul autorității | GND ( DE ) 4171882-3 |
|---|