Boală inflamatorie pelviană
| Boală inflamatorie pelviană | |
|---|---|
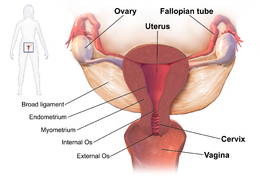
| Desenul prezintă cele mai frecvente zone ale bolii inflamatorii pelvine | |
| Specialitate | ginecologie |
| Clasificare și resurse externe (EN) | |
| Plasă | D000292 |
| MedlinePlus | 000888 |
| eMedicină | 256448 |
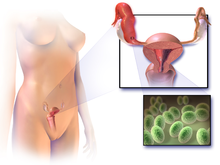
Boala inflamatorie pelviană (în engleză Pelvic Inflammatory Disease, PID) este o infecție a părții superioare a sistemului reproductiv feminin , adică a ' uterului , a trompelor uterine și a ovarelor , în interiorul bazinului . [1] [2] Apare adesea fără simptome evidente. [3] Semnele și simptomele atunci când apar pot include dureri abdominale inferioare, scurgeri vaginale, febră , urinare arsă, relații sexuale dureroase și menstruație neregulată . [3] Starea, dacă nu este tratată, poate duce la complicații pe termen lung, inclusiv infertilitate , sarcină ectopică , dureri pelvine cronice și cancer . [2] [4] [5]
Boala este cauzată de răspândirea bacteriilor în vagin și colul uterin . [6] Infecțiile cu Chlamydia trachomatis sau Neisseria gonorrhoeae sunt prezente în 75% până la 90% din cazuri. Adesea sunt implicate mai multe bacterii diferite. [2] Fără tratament, aproximativ 10% dintre cei cu infecție cu clamidie și 40% dintre cei cu infecție cu gonoree vor dezvolta boli inflamatorii pelvine. [2] [7] Factorii de risc sunt similari în general cu cei ai infecțiilor cu transmitere sexuală și includ un număr mare de parteneri sexuali și consumul de droguri . Dușul poate crește, de asemenea, riscul. De obicei, diagnosticul se bazează pe prezentarea semnelor și simptomelor. Se recomandă ca boala să poată fi luată în considerare la toate femeile aflate la vârsta fertilă care au dureri abdominale inferioare. Un diagnostic definitiv poate fi făcut prin găsirea puroiului în trompele uterine în timpul intervenției chirurgicale . Ecografia poate fi, de asemenea, utilă în diagnostic. [2]
Prevenirea bolii include să nu întreții relații sexuale sau să ai un număr mic de parteneri și să folosești prezervative . [8] Depistarea femeilor cu risc de infecție cu Chlamydial , urmată de un tratament adecvat, scade riscul bolii. [9] Dacă diagnosticul este suspectat, se recomandă tratamentul. [2] Tratamentul trebuie extins și la partenerii sexuali anteriori ai femeii. [10] La cei cu simptome ușoare sau moderate, se recomandă în mod obișnuit o singură injecție cu antibiotic ceftriaxonă , urmată de două săptămâni de administrare a doxiciclinei și, eventual, a metronidazolului oral . Pentru cei care nu observă îmbunătățiri după trei zile sau pentru cei care au prezentat o formă severă de infecție, trebuie utilizată administrarea intravenoasă de antibiotice. [11]
În 2008, în întreaga lume au apărut aproximativ 106 milioane de cazuri de chlamydia și 106 milioane de cazuri de gonoree. Cu toate acestea, numărul cazurilor de boală inflamatorie pelviană este neclar. [10] Se estimează că va afecta aproximativ 1,5% din femeile tinere în fiecare an. [10] Conform unor estimări, starea din Statele Unite afectează aproximativ un milion de persoane în fiecare an. [12] Din anii 1970, utilizarea unui tip de dispozitiv intrauterin (DIU) cunoscut sub numele de scutul Dalkon a dus la creșterea ratei de infecție pelviană. DIU-urile actuale nu sunt asociate cu această problemă după prima lună de utilizare. [2]
Procesele inflamatorii ale trompelor uterine (salpingita) și ale ovarului (boala ovariană) sunt definite ca anexite: întrucât în aceste condiții inflamația se extinde adesea până la peritoneu, vorbim de boală inflamatorie pelviană.
Epidemiologie
În 2008, în întreaga lume au avut loc aproximativ 106 milioane de cazuri de chlamydia și 106 milioane de cazuri de gonoree . [7] Cu toate acestea, numărul cazurilor de inflamație pelviană nu este clar. [10] Se estimează că va afecta aproximativ 1,5% din femeile tinere în fiecare an. [10] În Statele Unite, se estimează că afecțiunea afectează aproximativ un milion de persoane în fiecare an. [12] Incidența este mai mare la adolescenți și la femeile care au născut recent . Condiția cauzează peste 100.000 de cazuri de infertilitate , numai în Statele Unite, în fiecare an. [13] [14]
Etiologie
Chlamydia trachomatis și Neisseria gonorrhoeae sunt de obicei principala cauză a bolii inflamatorii pelvine. Datele sugerează că starea este adesea polimicrobiană. [15] Organismele anaerobe facultative au fost obținute din tractul genital superior, în timp ce N. gonorrhoeae a fost izolată în trompele uterine, alte organisme anaerobe facultative au fost identificate în țesutul endometrial . [16] [17]
Structura anatomică a organelor interne și a țesuturilor tractului reproductiv feminin oferă o cale pentru agenții patogeni care urcă din vagin și se îndreaptă spre cavitatea pelviană. Întreruperea florei vaginale naturale asociate cu vaginoza bacteriană crește riscul bolilor inflamatorii pelvine. [16]
N. gonorrhoeae și C. trachomatis sunt cele mai frecvente organisme. Infecțiile mai puțin frecvente au fost cauzate exclusiv de organisme anaerobe facultative. Anaerobii și bacteriile facultative au fost izolate la 50% dintre pacienți; în timp ce în tractul genital superior au fost găsite la aproape două treimi dintre pacienții cu afecțiune. [16] Organismele asociate bolii inflamatorii pelvine sunt enumerate mai jos. [16]
Bacteriile implicate
Se crede că următoarele bacterii sunt cauza bolii inflamatorii pelvine: [16]
- Chlamydia trachomatis
- Neisseria gonorrhoeae
- Prevotella spp.
- Streptococcus pyogenes
- Prevotella bivia
- Prevotella disiens
- Bacteroides spp.
- Peptostreptococcus asaccharolyticus
- Peptostreptococcus anaerobius
- Gardnerella vaginalis
- Escherichia coli
- Streptococ de grup B.
- Streptococ alfa-hemolitic
- Stafilococ negativ coagulazic
- Atopobium vaginae
- Acinetobacter spp.
- Dialister spp.
- Fusobacterium gonidiaformans
- Gemella spp.
- Leptotrichia spp.
- Mogibacterium spp.
- Porphyromonas spp.
- Propionibacterium acnes
- Sphingomonas spp.
- Veillonella spp.
- Mycoplasma genitalium [17]
- Mycoplasma hominis
- Ureaplasma spp. [15]
semne si simptome
Simptomele bolii inflamatorii pelvine variază de la niciuna (formă asimptomatică) la severă. Simptomele posibile includ: febră , dureri pelvine recente și bilaterale, dureri pelvine în timpul actului sexual ( dispareunie ) și sângerări postcoitale , durere care începe la sfârșitul menstruației , durere în timpul explorării vaginale datorită mișcărilor de lateralizare impresionate pe uter, abdomenul nu este perfect tratabil , umflături în zona anexă, menstruație neregulată . [2] [3] [18] [19]
Alte complicații includ endometrita , salpingita , abcesul tubo-ovarian, peritonita pelviană, periappendicita și perihepatita . [15]
Diagnostic
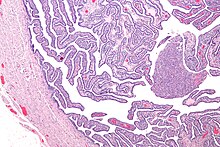
Un examen ginecologic este esențial pentru stabilirea unui diagnostic [6] prin care se pot observa cervicita mucopurulentă și uretrita . În cazurile severe, pot fi necesare teste diagnostice suplimentare, cum ar fi laparoscopia , cultura bacteriilor obținute prin prelevare intraabdominală sau biopsie tisulară . [15] [20]
Laparoscopia poate vizualiza aderențele „șirurilor de vioară”, caracteristice sindromului Fitz-Hugh-Curtis și alte abcese care pot fi prezente. [20]
Alte tehnici de imagistică biomedicală , cum ar fi ultrasunetele , tomografia computerizată (CT) și imagistica prin rezonanță magnetică pot ajuta la diagnostic. [20] Testele de sânge pot ajuta la identificarea prezenței infecției prin teste precumviteza de sedimentare aeritrocitelor (VSH), valorile proteinelor C reactive și căutarea ADN-ului bacterian. [15] [20]
Testul acidului nucleic (AAT), anticorpul fluorescent direct (DFA) și testul imunosorbent legat de enzime (ELISA) sunt foarte sensibili și capabili să identifice agenții patogeni specifici prezenți. Testele serologice pentru anticorpi nu par atât de utile, deoarece prezența microorganismelor la persoanele sănătoase poate confunda interpretarea nivelurilor titrului anticorpilor. [15]
Criteriile diagnostice definitive includ dovezi histopatologice ale endometritei, îngroșarea trompelor uterine sau rezultatele unei laparoscopii. Două treimi dintre pacienții cu dovezi laparoscopice ale inflamației pelvine anterioare nu știau că au avut-o, dar starea asimptomatică poate provoca, de asemenea, daune grave. Identificarea laparoscopică este utilă în diagnosticarea bolii tubare. [21]
Diagnostic diferentiat
O serie de alte afecțiuni pot provoca simptome similare, inclusiv: apendicită , sarcină ectopică, hemoragie sau ruperea chisturilor ovariene , endometrioză , gastroenterită , peritonită și vaginoză . [2]
Boala inflamatorie pelvină este mai probabil să apară atunci când există antecedente de infecție, relații sexuale recente, debut recent al menstruației, inserarea unui dispozitiv intrauterin sau dacă partenerul dumneavoastră are o infecție cu transmitere sexuală. [22]
Boala inflamatorie pelviană acută este extrem de puțin probabilă atunci când nu a existat un act sexual recent sau un dispozitiv intrauterin nu este prezent. Se poate efectua un test serologic de sarcină pentru a exclude o sarcină ectopică. Culdocenteza este capabilă să facă diferența între hemoperitoneu (ruptura sarcinii ectopice sau chistul hemoragic) de sepsisul pelvian ( salpingita , ruptura pelvină sau a abcesului apendicelui ). [23]
Ecografia pelviană și vaginală este utilă pentru diagnosticarea bolii inflamatorii pelvine. În stadiile incipiente ale infecției, ultrasunetele pot părea normale. Pe măsură ce boala progresează, descoperirile nespecifice pot include lichid pelvian liber, îngroșarea endometrială, distenția cavității uterine de către fluid sau gaze. În unele cazuri, limitele uterului și ale ovarelor pot fi nedistincte. Mărirea ovarelor, însoțită de creșterea numărului de chisturi mici, este corelată cu boala inflamatorie pelviană. [23]
Laparoscopia este utilizată rareori pentru a diagnostica afecțiunea, deoarece nu este ușor disponibilă. În plus, este posibil să nu detecteze inflamația subtilă a trompelor uterine și nu reușește să detecteze endometrita . [24]
Tratament

Tratamentul este adesea început fără confirmarea infecției, din cauza complicațiilor grave care pot rezulta dacă tratamentul este întârziat prea mult. Tratamentul depinde de agentul infecțios și implică, în general, utilizarea terapiei cu antibiotice . Dacă nu există nicio îmbunătățire în termen de două până la trei zile, pacientul este sfătuit să încerce tratamente medicamentoase suplimentare. Spitalizarea devine uneori necesară dacă există alte complicații. Tratarea partenerilor sexuali pentru orice boli cu transmitere sexuală poate ajuta la tratament și prevenire. [9]
Pentru femeile cu inflamație pelviană ușoară până la moderată, terapiile orale sau parenterale par a fi eficiente. [25] [26] Regimurile tipice includ cefotetanul sau cefoxitina plus doxiciclina , clindamicina cu gentamicina . O schemă alternativă este administrarea parenterală de ampicilină / sulbactam în plus față de doxiciclină. O altă alternativă este utilizarea unui regim parenteral cu ceftriaxonă sau cefoxitină plus doxiciclină. [22] Experiența clinică ghidează decizia privind tranziția de la terapia parenterală la cea orală, care poate fi inițiată de obicei în 24-48 de ore de la observarea îmbunătățirii clinice. [24]
Prognoză
Chiar și atunci când infecția este vindecată, efectele acesteia pot fi permanente; acest lucru face ca identificarea sa timpurie să fie esențială pentru un bun prognostic . Tratamentul, care are ca rezultat vindecarea, este foarte important în prevenirea deteriorării sistemului reproductiv . Orice formare de țesut cicatricial cauzată de unul sau mai multe episoade de boală inflamatorie pelviană poate duce la blocarea trompelor, crescând riscul incapacității de a rămâne gravidă și dureri pelvine / abdominale pentru o lungă perioadă de timp. [27] Anumite apariții, cum ar fi intervenția chirurgicală pelviană, perioada de timp imediat după naștere, apariția unui avort spontan sau a unui avort , cresc riscul de infectare care poate duce la reapariția bolii. [22]
Complicații
Boala inflamatorie pelviană poate provoca cicatrici în cadrul sistemului reproductiv, care poate provoca complicații grave, inclusiv dureri pelvine cronice, infertilitate , sarcină ectopică (principala cauză a deceselor legate de sarcină la femeile adulte) și alte complicații ale sarcinii. Ocazional, infecția se poate răspândi în peritoneu și poate provoca inflamație și formarea țesutului cicatricial pe suprafața exterioară a ficatului ( sindromul Fitz-Hugh-Curtis ). [28]
Sindromul Fitz-Hugh-Curtis
Aceasta este asocierea dintre boala inflamatorie pelvină și aderențele dintre diafragmă și ficat . Agentul cauzal este mai frecvent gonococul . Caracteristica bolii este asocierea simptomelor ginecologice și hepatice. Prognosticul nu este mai rău decât în forma ginecologică.
Prevenirea
Testarea regulată a infecțiilor cu transmitere sexuală este utilă pentru prevenire. [29] Riscul de a contracta boli inflamatorii pelvine poate fi redus prin următoarele comportamente:
- Utilizarea metodelor de barieră, cum ar fi prezervativele . [30]
- Consultați un medic devreme dacă aveți simptome ale afecțiunii. [30]
- Utilizarea combinată a pilulelor contraceptive hormonale ajută la reducerea șanselor de a contracta inflamații datorită îngroșării mucusului cervical, prevenind astfel ascensiunea organismelor din tractul genital inferior. [30]
- Consultați un medic după ce ați aflat că partenerul dvs. actual sau un fost partener ar fi putut avea o infecție cu transmitere sexuală. [30]
- Sârguință în evitarea activității vaginale, în special a actului sexual după sfârșitul sarcinii ( naștere , avort spontan sau avort ) sau după unele proceduri ginecologice, pentru a se asigura închiderea colului uterin. [30]
- Monogamie sexuală care limitează activitatea sexuală la un partener exclusiv care nu are parteneri sexuali în afara cuplului. [31]
Notă
- ^ Edward W. Campion, Robert C. Brunham, Sami L. Gottlieb și Jorma Paavonen, Boala inflamatorie pelvină , în New England Journal of Medicine , vol. 372, nr. 21, 21 mai 2015, pp. 2039–2048, DOI : 10.1056 / NEJMra1411426 , PMID 25992748 .
- ^ a b c d e f g h i C Mitchell e M Prabhu, Boala inflamatorie pelvină: concepte actuale în patogenie, diagnostic și tratament. , în clinicile de boli infecțioase din America de Nord , vol. 27, n. 4, decembrie 2013, pp. 793–809, DOI : 10.1016 / j.idc.2013.08.004 , PMID 24275271 .
- ^ a b c Manifestări clinice și sechele ale bolii inflamatorii pelvine (PID) , pe cdc.gov , octombrie 2014. Accesat la 21 februarie 2015 (arhivat din original la 22 februarie 2015) .
- ^ AH Chang și J. Parsonnet,Rolul bacteriilor în oncogeneză , în Clinical Microbiology Reviews , vol. 23, n. 4, 2010, pp. 837–857, DOI : 10.1128 / CMR.00012-10 , ISSN 0893-8512 , PMC 2952975 , PMID 20930075 .
- ^ Philip J. Chan, Ibrahim M. Seraj, Theresa H. Kalugdan și Alan King, Prevalența ADN-ului conservat de micoplasmă în cancerul ovarian malign detectat utilizând PCR sensibil - ELISA , în Oncologie ginecologică , vol. 63, nr. 2, 1996, pp. 258-260, DOI : 10.1006 / gyno.1996.0316 , ISSN 00908258 , PMID 8910637 .
- ^ a b Brunham RC, Gottlieb SL, Paavonen J, Boala inflamatorie pelvină , în The New England Journal of Medicine , vol. 372, nr. 21, 2015, pp. 2039–48, DOI : 10.1056 / NEJMra1411426 , PMID 25992748 .
- ^ a b Organizația Mondială a Sănătății, Incidența globală și prevalența infecțiilor cu transmitere sexuală vindecabile selectate - 2008 ( PDF ), su who.int , 2012, pp. 2, 19. Adus 22 februarie 2015 .
- ^ Consilierea și educarea pacienților cu boli inflamatorii pelvine (PID) , la www2a.cdc.gov , Centers for Disease Control, octombrie 2014. Accesat la 21 februarie 2015 (arhivat din original la 22 februarie 2015) .
- ^ a b Boli inflamatorii pelvine (PID) Partenerii de gestionare și măsuri de sănătate publică , la www2a.cdc.gov , Centers for Disease Control, octombrie 2014. Accesat la 21 februarie 2015 (arhivat din original la 22 februarie 2015) .
- ^ a b c d e D Eschenbach, Boală inflamatorie pelviană acută , în Glob. libr. medicină pentru femei , 2008, DOI : 10.3843 / GLOWM.10029 , ISSN 1756-2228 .
- ^ Ghiduri pentru tratamentul STD 2010 Boli inflamatorii pelvine , pe cdc.gov , Centers for Disease Control, 15 august 2014. Accesat la 22 februarie 2015 (arhivat din original la 22 februarie 2015) .
- ^ a b Module STD de auto-studiu pentru clinicieni - Boli inflamatorii pelvine (PID) Următoarele centre pentru controlul și prevenirea bolilor Sursa dvs. online pentru informații credibile despre sănătate CDC Acasă subsol Separator Rectangle Epidemiology , la www2a.cdc.gov , Centers for Disease Control, Octombrie 2014. Adus pe 21 februarie 2015 (arhivat din original la 22 februarie 2015) .
- ^ Boli inflamatorii pelvine , cdc.gov , Centrul pentru Controlul Bolilor, 4 mai 2015. Accesat pe 14 iulie 2015 .
- ^ MY Sutton, M Sternberg, A Zaidi, ME t Louis și LE Markowitz, Tendințe în descărcările de spital ale bolilor inflamatorii pelvine și vizitele ambulatorii, Statele Unite, 1985-2001 , în Sex Transm Dis , vol. 32, nr. 12, decembrie 2005, pp. 778–84, DOI : 10.1097 / 01.olq.0000175375.60973.cb , PMID 16314776 .
- ^ a b c d e f Suncanica Ljubin-Sternak și Tomislav Mestrovic,Review: Clamydia trachonmatis and Genital Mycoplasmias: Pathogens with a Impact on Human Reproductive Health , în Journal of Pathogens , vol. 2014, nr. 183167, 2014, DOI : 10.1155 / 204/183167 , PMC 4295611 , PMID 25614838 .
- ^ a b c d e Sharma H, Tal R, Clark NA, Segars JH,Microbiota și boala inflamatorie pelviană , în Seminarii în medicina reproductivă , vol. 32, nr. 1, 2014, pp. 43-9, DOI : 10.1055 / s-0033-1361822 , PMC 4148456 , PMID 24390920 .
- ^ a b R. Lis, A. Rowhani-Rahbar și LE Manhart, Mycoplasma genitalium Infection and Female Reproductive Tract Disease: A Meta-Analysis , in Clinical Infectious Diseases , vol. 61, 2015, pp. 418-26, DOI : 10.1093 / cid / civ312 , ISSN 1058-4838 , PMID 25900174 .
- ^ Ritu Kumar și Michael Stuart Bronze, Terapia empirică a bolii inflamatorii pelvine , emedicine.medscape.com , Medscape, 2015. Accesat la 30 martie 2015 .
- ^ Bernadette Zakher, MD Amy G. Cantor, Monica Daeges și Heidi Nelson MD, Review: Screening for Gonorrhea and Chlamydia: A Systematic Review for the US Prevententive Services Task Force , în Annals of Internal Medicine , vol. 161, n. 12, 16 decembrie 2014, pp. 884–894, DOI : 10.7326 / M14-1022 .
- ^ a b c d Suzanne Moore MD, Pelvian Inflammatory Disease , pe Michel Rivlin MD (ed.), Medscape, Drugs and Diseases, Background , Medscape, 27 martie 2014. Accesat la 31 martie 2015 .
- ^ Thomas E. Andreoli și Russell L. Cecil, Cecil Essentials of Medicine , 5th, Philadelphia, WB Saunders, 2001, ISBN 978-0-7216-8179-5 .
- ^ a b c Boli inflamatorii pelvine , cdc.gov , CDC Fact Sheet, 4 mai 2015. Accesat la 15 iulie 2015 .
- ^ a b Barbara Hoffman, ginecologie Williams , 2, New York, McGraw-Hill Medical, 2012, p. 42, ISBN 978-0-07-171672-7 .
- ^ a b Boli inflamatorii pelvine, 2010 Ghiduri de tratament STD , pe cdc.gov , CDC, 28 ianuarie 2011. Accesat la 14 iulie 2015 (arhivat din original la 15 iulie 2015) .
- ^ RB Ness, SL Hillier și KE Kip, Vaginoza bacteriană și riscul de boală inflamatorie pelviană , în Obstet Gynecol , vol. 4, = Supp 3, 2004, pp. S111–22.
- ^ KJ Smith, RB Ness și HC Wiesenfeld, Cost-eficacitate a strategiilor alternative de tratament al bolii inflamatorii pelvine ambulatorii , în Sex Transm Dis , vol. 34, 2007, pp. 960-6.
- ^ Boli inflamatorii pelvine , cdc.gov , Centrul pentru Controlul Bolilor, 4 mai 2015. Accesat la 14 iulie 2015 .
- ^ Boala inflamatorie pelvină . Emedicine.medscape.com , MedScape, 27 martie 2014. Accesat pe 10 martie 2015 .
- ^ KJ Smith, RL Cook și MS Roberts, Timp de la achiziția infecției cu transmitere sexuală până la dezvoltarea bolii inflamatorii pelvine: influență asupra rentabilității diferitelor intervale de screening , în Value Health , vol. 10, nr. 5, 2007, pp. 358–66, DOI : 10.1111 / j.1524-4733.2007.00189.x , PMID 17888100 .
- ^ a b c d e Prevention - STD Information from CDC , on cdc.gov , Center For Disease Control, 5 iunie 2015. Accesat la 21 februarie 2015 .
- ^ Ulrich H. Reichard, Monogamy: past and present , în Ulrich H. Reichard și Christophe Boesch (ed.), Monogamy: Mating Strategies and Partnerships in Birds, Humans and Other Mammals , Cambridge University Press, 2003, pp. 3-25, ISBN 978-0-521-52577-0 .
Bibliografie
- ( EN ) Thomas E. Andreoli și Russell L. Cecil, Cecil Essentials of Medicine , 5th, Philadelphia, WB Saunders, 2001, ISBN 978-0-7216-8179-5 .
- (EN) Barbara Hoffman, ginecologie Williams, 2, New York, McGraw-Hill Medical, 2012, ISBN 978-0-07-171672-7 .
- ( EN ) Ulrich H. Reichard, Monogamy: past and present , în Ulrich H. Reichard și Christophe Boesch (ed.), Monogamy: Mating Strategies and Partnerships in Birds, Humans and Other Mammals , Cambridge University Press, 2003, ISBN 978 - 0-521-52577-0 .
Alte proiecte
-
 Wikimedia Commons conține imagini sau alte fișiere despre bolile inflamatorii pelvine
Wikimedia Commons conține imagini sau alte fișiere despre bolile inflamatorii pelvine
linkuri externe
- ( EN ) Boală inflamatorie pelviană , în Encyclopedia Britannica , Encyclopædia Britannica, Inc.