Eritroblastoza fetală
Această intrare sau secțiune despre subiectul bolilor nu menționează sursele necesare sau cei prezenți sunt insuficienți . |
| Eritroblastoza fetală | |
|---|---|
| Diagrama care explică eritroblastoza fetală | |
| Specialitate | pediatrie și imunohematologie |
| Clasificare și resurse externe (EN) | |
| Plasă | D004899 |
| MedlinePlus | 001298 |
| eMedicină | 974349 |
| Sinonime | |
| Boala hemolitică a nou-născutului (MEN) Boala hemolitică feto-neonatală (MEFN) | |
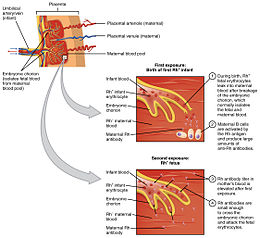
Eritroblastoza fetală , sau boala hemolitică a nou-născutului ( MEN ) sau boala hemolitică fetal-neonatală ( MEFN ), este o boală fetală care poate afecta un făt Rh pozitiv a cărui mamă este Rh negativă.
Reprezintă un exemplu tipic de reacție de hipersensibilitate de al doilea tip .
Se mai numește și boală hemolitică anti-D , datorită prezenței în circulație a anticorpilor anti-D de origine maternă, dezvoltată în urma unei prime sarcini . De fapt, dacă pentru sistemul AB0 există anticorpi naturali (în sensul că aspectul lor nu este legat de o stimulare antigenică) împotriva antigenilor prezenți pe membrana eritrocitară, pentru sistemul Rh în schimb anticorpii anti-D sunt creați ulterior. la contactul cu antigenul.
Se numește „eritroblastoză fetală” deoarece, pentru a face față anemiei severe, măduva osoasă a fătului eliberează în circulație și precursorii imaturi ai eritrocitelor, eritroblastele .
Istorie
Episoade de icter sever la nou-născuți au fost raportate din cele mai vechi timpuri.
În 1939, a fost identificat un anticorp atipic, prezent la o femeie care a născut un fiu cu bărbați.
Abia în 1941 a fost descoperit antigenul Rh și au fost înțelese mecanismele care au cauzat boala, iar în 1942 a fost implementat un tratament eficient împotriva MEN: transfuzia de schimb .
Etiologie
Sarcina este un eveniment fiziologic în care pot avea loc schimburi de sânge între mamă și făt; de fapt, mama poate dobândi o anumită cantitate de sânge fetal (aproximativ 10 ml, dar 0,3 ml este suficient) în momentul nașterii.
În realitate, chiar și în timpul gestației există schimburi de sânge mamă-făt (începând cu luna a 4-a), dar în micro-cantități care nu sunt capabile să declanșeze un răspuns primar. Fenomenele care cresc riscul imunizării sunt nașterea prin cezariană, placenta previa, sarcinile ectopice, avorturile spontane și induse, amniocenteza, analiza villusului corionic și trauma placentară.
Riscul imunizării primiparei variază de la 3% la 22%, proporțional cu cantitatea de sânge fetal trecut în circulația maternă.
MEN din cauza incompatibilității AB0
Aceasta este o variantă a eritroblastozei fetale, deoarece nu apare din cauza incompatibilității factorului Rh, ci din cauza incompatibilității grupului AB0. Frecvența sa este mai mare, dar are de obicei un curs mai benign: afectează în principal femeile din grupa 0, iar hemoliza la copil este de intensitate mai mică datorită expresiei slabe a antigenelor A și B pe globulele roșii ale nou-născutului.
Principala diferență între cele două tipuri este că MEN de la AB0 poate afecta indiferent orice copil, în timp ce cea de la Rh afectează doar de la al doilea copil încoace. Acest lucru se datorează faptului că anti-B anti-A și anticorpii sunt deja prezente în mod normal în organism, în timp ce anticorpii anti-D sunt formate doar după primul contact cu D antigen .
Patogenie
Intrarea celulelor sanguine fetale in matern sistemul circulator provoacă un răspuns imun de la mama, cu formarea de anti-D anticorpi . În cazul în care femeia are o a doua sarcină cu un făt Rh pozitiv, anticorpii materni anti-D vor intra în circulația fetală încă din luna a 4-a: de fapt, întrucât a apărut deja un răspuns primar, chiar și o cantitate mică de sânge este suficient pentru a declanșa răspunsul imun. Anticorpii anti-D vor recunoaște globulele roșii fetale ca fiind străine, distrugându-le provocând anemie hemolitică.
Sensibilizarea globulelor roșii ale nou-născutului determină declanșarea fagocitozei de către macrofagele ficatului și splinei provocând:
- Anemie de tip hemolitic, cu o producție mare de celule roșii din sânge ca mecanism compensator;
- Icter cauzat de eliberarea hemoglobinei din globulele roșii lizate, transformate în bilirubină neconjugată ;
- Hepatosplenomegalie
- Afectare neurologică cauzată de excesul de bilirubină, care în doze mari este toxică pentru centrele nervoase.
De obicei, fără tratament, fătul moare între săptămâna 25 și 35.
Diagnostic
Diagnosticul MEN se face în două momente diferite: la naștere și înainte de naștere.
La nastere
- hemoglobină plasmatică: <15 g / dL (normal: 17-20 g / dL)
- bilirubină : crescută, mai mare de 200 mg / L numai sub formă liberă;
- Determinarea grupelor sanguine
- Test direct Coombs
Prenatal
Testul indirect Coombs este utilizat în principal pentru a evalua anticorpii neregulați prezenți în serul matern.
Terapie
În unele cazuri este posibil să se intervină cu transfuzii de eritrocite de grup Rh negative la făt, pentru a compensa hemoliza eritrocitelor fetale. Acest proces implică injectarea de sânge în cavitatea abdominală fetală, sub îndrumare cu ultrasunete și utilizarea unui mediu de contrast pentru a vizualiza sistemul digestiv fetal și este încă foarte riscant, deoarece poate induce contracție uterină involuntară cu expulzarea produsului de concepție. În cazul în care fătul va supraviețui, vor apărea noi probleme la momentul nașterii, cauzate de excesul de bilirubină din circulație (principalul produs de descompunere a hemoglobinei, eliberat în urma lizei eritrocitelor): fătul se poate baza pe metabolismul matern și, prin urmare, asupra degradării bilirubinei de către ficatul matern, în timp ce nou-născutul nu este în stare să degradeze autonom excesul de bilirubină aflat în circulație.
Transfuzia pentru tratamentul bolii hemolitice la nou-născut este acum rară după introducerea profilaxiei anti-D în timpul sarcinii. Cu toate acestea, poate apărea datorită dezvoltării altor anticorpi precum anti-c, anti-E și AB0. [1] La naștere, transfuzia, dacă este disponibilă, trebuie făcută cât mai curând posibil. Sângele care urmează să fie transfuzat nu trebuie să conțină antigenul responsabil de imunizare, din acest motiv este utilizat sânge Rh negativ, compatibil AB0 și lipsit de anticorpi anti-A și anti-B.
Prevenirea
Astăzi este posibil să se prevină boala, oferindu-i mamei anticorpi anti-D după prima sarcină.
Această metodă implică acoperirea globulelor roșii fetale cu anticorpii anti-D injectați și apoi degradarea imediată în splina mamei înainte ca ea să poată produce un răspuns imun eficient împotriva lor.
Acest tip de profilaxie este 100% eficient, dar trebuie practicat după fiecare sarcină și, de asemenea, în caz de avort sau amniocenteză simplă.
Notă
- ^ (RO) Ghiduri clinice pe www.gosh.nhs.uk. Adus la 8 mai 2020 .
Elemente conexe
- Reacții de hipersensibilitate
- Grupa sanguină
- Factorul Rh
- Transfuzie
- Testul Kleihauer-Betke
- Hemoragia materno-fetală
- James_Harrison_ (donator de sânge)
Alte proiecte
-
 Wikimedia Commons conține imagini sau alte fișiere despre eritroblastoză fetală
Wikimedia Commons conține imagini sau alte fișiere despre eritroblastoză fetală
linkuri externe
- ( EN ) Eritroblastoză fetală , în Encyclopedia Britannica , Encyclopædia Britannica, Inc.
| Controlul autorității | Tezaur BNCF 26561 · LCCN (EN) sh85044745 · BNF (FR) cb11971169s (data) |
|---|