Cancer colorectal
| Cancer colorectal | |
|---|---|
 Localizarea și forma cancerului de colon și rect | |
| Tip | > 98% malign <2% benign |
| Celula de origine | Epiteliul colonului |
| Factori de risc | Fum Aportul excesiv de carne roșie Excesul de calorii Consum redus de fibre Lipsa activității fizice |
| Incidenţă | 40-60 / 100.000 |
| Vârsta medie la diagnostic | 60 - 79 de ani |
| Raportul M: F | 1.2: 1 |
| Clasificare și resurse externe | |
| ICD - 9 -CM | ( EN ) 153.0 - 154.1 |
| ICD - 10 | ( EN ) C18 - C20 |
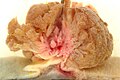
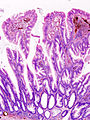
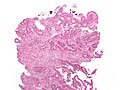
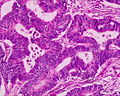
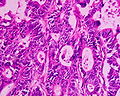
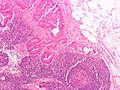
 Secțiunea histologică a adenocarcinomului de colon | |
Cancerul colorectal ( CRC [1] ) este cea mai frecventă tumoare malignă originară din colon , rect și apendice . Cu 610.000 de decese pe an la nivel mondial, este a treia formă cea mai frecventă de cancer [2] .
Este cauzată de creșterea anormală a celulelor cu capacitatea de a invada țesutul și de a se răspândi în alte părți ale corpului. [3] Semnele și simptomele pot include: sânge ocult în scaun , modificări ale mișcărilor intestinale , scădere în greutate și senzație de oboseală. [4] Majoritatea cancerelor colorectale se datorează stilului de viață și vârstei înaintate și doar câteva cazuri sunt atribuite bolilor genetice moștenite. [5] [6] Factorii de risc includ: dieta , obezitatea , fumatul , alcoolul și activitatea fizică scăzută. [5] [6] Un alt factor de risc este boala inflamatorie cronică a intestinului , inclusiv boala Crohn și colita ulcerativă . [5]
Unele dintre afecțiunile moștenite care pot provoca cancer colorectal includ polipoza adenomatoasă familială și cancerul colorectal ereditar non-polipozic ; cu toate acestea, aceste condiții reprezintă mai puțin de 5% din cazuri. [5] [6] Cancerul colorectal poate fi diagnosticat prin biopsie obținută în timpul unei sigmoidoscopii sau colonoscopii . [4] Aceasta este apoi de obicei urmată de teste imagistice pentru a determina dacă boala sa răspândit. [7] Screeningul este eficient în scăderea probabilității de deces din cauza acestui cancer și este recomandat între 50 și 75 de ani. [8]
Tratamentul pentru cazurile de cancer colorectal poate include o combinație de intervenții chirurgicale , radioterapie , chimioterapie și terapie țintită . [7] Cancerele care sunt limitate în peretele colonului pot fi vindecabile prin intervenții chirurgicale, în timp ce, dacă s-a răspândit, nu este de obicei vindecabil și, prin urmare, se alege o încercare de a îmbunătăți calitatea vieții și simptomele. [7] În Statele Unite , ratele de supraviețuire la 5 ani sunt de aproximativ 65%. [9] Totuși, acest lucru depinde de stadializarea tumorii și de starea generală de sănătate a persoanei. [4] Cancerul colorectal este al treilea tip de cancer cel mai frecvent la nivel mondial și reprezintă aproximativ 10% din toate cazurile de cancer. [10] În 2012, au fost înregistrate 1,4 milioane de cazuri noi și 694 000 de decese. [10] Este mai frecvent în țările dezvoltate, unde se găsesc peste 65% din cazuri [5] și este mai puțin frecvent la femei decât la bărbați. [5]
Epidemiologie

nu există date
mai puțin de 2,5
2,5-5
5-7,5
7,5-10
10-12.5
12.5-15
15-17.5
17.5-20
20-22.5
22.5-25
25-27,5
mai mult de 27,5
Cancerul de colon ocupă locul doi în ceea ce privește mortalitatea prin cancer la bărbați și al treilea la femei [12] [13] . Este cel mai frecvent în America de Nord, Europa de Vest și Noua Zeelandă . În Italia există 40 de cazuri noi la 100 000 de locuitori, dintre care cea mai mare incidență este între deceniul al cincilea și al șaptelea. În timp ce cancerul de colon afectează în mod egal ambele sexe, cancerul rectal are un raport bărbat-femeie de aproximativ 2: 1 [14] . În ultimele două decenii a existat o creștere progresivă a debutului CRC; cu toate acestea, datorită diagnosticului precoce și evoluției terapiilor , supraviețuirea pe cinci ani a crescut semnificativ [13] . Site-urile cele mai afectate sunt rectul (39%) și sigma (25%), fără a menține însă niciun district colorectal.
Cauze
Genetica
Celulele acestei tumori au de obicei moștenit sau au dobândit mutații pe viață la gene implicate în calea de semnalizare Wnt și / sau replicarea ADN [15] sau și / sau repararea ADN [16] .
Factori de risc și condiții
Unii factori care influențează riscul de apariție a acestei boli sunt:
- Vârstă: Incidența CRC crește odată cu vârsta subiectului. Afectează rar persoanele sub 50 de ani. Cazurile de CRC la adulții tineri sunt asociate cu condiții familiale predispozante (vezi mai jos).
- Prezența polipilor colonului . Această afirmație este mângâiată de următoarele dovezi:
- În polipii izolați, pot fi prezente zone cu malignitate dovedită. În schimb, în leziunile localizate ale cancerului colorectal există deseori zone adenomatoase atribuite formațiunilor polipoide anterioare [17] .
- Locul de debut al polipilor este adesea locul de debut al CRC.
- Subiecții cu polipi sunt mai predispuși să dezvolte CRC decât subiecții sănătoși [18] .
- Cu cât mai mulți polipi sunt diagnosticați la persoană, cu atât este mai mare probabilitatea de a dezvolta CRC.
- Polipectomia reduce apariția CRC.
- Adenoamele multiple și sincrone se găsesc adesea în timpul intervenției chirurgicale CRC.
- Familiaritate.
- Prezența rudelor de gradul 1 și 2 cu polipoză adenomatoasă familială (FAP) crește riscul de a contracta CRC.
- Prezența rudelor de gradul 1 și 2 cu cancer colorectal ereditar non-polipozic (HNPCC) crește riscul de a contracta CRC [19] .
- Fum. Este mai probabil ca fumătorii să moară din cauza CRC decât nefumătorii. Un studiu al Societății Americane a Cancerului raportează că „femeile care fumează au mai multe șanse (40%) să moară din cauza CRC decât femeile care nu fumează. În mod similar, bărbații care fumează sunt mai susceptibili (30%) să moară din cauza CRC decât bărbații care fumează sunt nefumători. " [20] .
- Dietă. Conținutul ridicat de grăsimi și proteine din dietă crește apariția CRC [21] , în raport cu puterea cancerigenă a cataboliților proteinelor și a colesterolului . Alte studii confirmă importanța consumului de fibre și fructe ca factor de protecție [22] . În special, vitaminele și antioxidanții fructelor, cum ar fi vitamina C , acidul folic, metionina, calciul și vitamina D, care pot reduce riscul de cancer colorectal. O contribuție suplimentară la sănătatea digestivă este asigurată de acizii grași cu lanț scurt [23] .
- Factori de mediu. Persoanele care locuiesc în zone industrializate prezintă un risc mai mare de a dezvolta CRC [12] [18] .
- Prezența proceselor inflamatorii cronice ale intestinului , cum ar fi boala Crohn și colita ulcerativă [24] [25] . Aproximativ 1% dintre pacienții cu CRC au antecedente de colită ulcerativă . Riscul de a dezvolta CRC este direct legat de severitatea afectării mucoasei intestinale și de amploarea procesului inflamator. Riscul de a dezvolta CRC la subiecții cu boala Crohn este mai mic decât la subiecții cu colită ulcerativă [26] .
- Hormoni . Diferențele privind incidența și vârsta de debut între bărbați și femei pot fi atribuite structurii hormonale diferite dintre cele două sexe; în special, accentul a fost pus pe estrogen [27] . Prezența datelor conflictuale face ca aceste studii să fie încă nesigure [28] . De fapt, a fost raportată o creștere a debutului CRC la femeile supuse terapiei de substituție estrogenică [29] , rezultând în contrast cu ipoteticul rol protector al hormonilor feminini.
Anatomie patologică
Aspect macroscopic
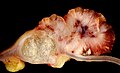
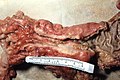
Cancerele colorectale pot apărea sub formă vegetativă (ies în canalul intestinal, cum ar fi polipii), ulcerate (frecvente), infiltrându-se în mucoasă (margini clare și slab ridicate, rare) și stenozante inelare (ca un inel în jurul mucoasei intestinale). În general, tumorile drepte ale colonului au mai des o morfologie vegetativă; datorită calibrului mai mare al intestinului la acest nivel, stenotiază lumenul provocând obstrucție intestinală doar în etapele ulterioare (cu excepția cazului în care sunt localizate la supapa ileocecală); cu toate acestea, în ciuda apariției ulterioare a simptomelor, acestea tind să se infiltreze în perete mai devreme decât colonul stâng. Neoplasmele colonului stâng, pe de altă parte, prezintă semne ale lor mai devreme (în general obstrucție intestinală), dar tind să se infiltreze în peretele intestinal cu o viteză mai mică.
- Aspect macroscopic
Aspect microscopic
[30] Clasificare histologică propusă de OMS ( PDF ), la whqlibdoc.who.int . Adus la 16 ianuarie 2009 (arhivat din original la 26 ianuarie 2009) . </ref>. Cel mai frecvent tip este adenocarcinomul (95%) [31] , dar sunt recunoscute și următoarele:
- Tumori epiteliale: adenocarcinom mucinos , adenocarcinom cu celule inelare , carcinom scuamos , carcinom adeno-scuamos , carcinom nediferențiat
- Carcinoizi : cu celule argint-afine sau non-argint-afine, dar și compozite
- Tumori neepiteliale : leiomiosarcoame și sarcoame
- Cancerul de colon cu perete extern de vindecare a grăsimilor : tumoarea predominant malignă este acoperită cu o masă de grăsime, ceea ce duce la pacient după o dietă controlată cu carbohidrați . Masa grasă protejează corpul de expansiunea masei tumorale interne. Cele mai frecvente metode (în ultimii ani sunt evitate din cauza efectelor periculoase în urma operației) prevăd îndepărtarea totală a masei cu tumora în interiorul acesteia, totuși acest lucru a condus la o extindere corporală a tumorii maligne la diferiți pacienți. , conducându-le (fără capac extern) la o carcasă terminală. Cele mai inovatoare metode de tratament includ o răzuire a masei până la o îndepărtare sănătoasă prin cavitatea bucală. Acest nou sistem nu asigură absolut revenirea masei tumorale.
- Aspect microscopic
Formațiuni polipoide
Un polip se poate dezvolta din mucoasa sănătoasă în aproximativ cinci ani; cu toate acestea, durează aproximativ doi ani pentru ca leziunea polipoidă să se dezvolte în carcinom in situ . Este nevoie de încă trei ani pentru a dezvolta cancer invaziv. Există mai multe histotipuri: adenom tubular (75%), adenom tubulo-vilos (5%) și adenom vilos (20%). Importanța polipilor este justificată de capacitatea de transformare neoplazică în raport cu unele dintre proprietățile lor [32] :
- Morfologie. Polipii sesili (baza largă de implantare) au o capacitate de transformare mai mare decât polipii pedunculați.
- Histotip. Histotipul adenomului vilos evoluează spre carcinom mai frecvent decât adenomul tubular .
- Diametru. Polipii cu un diametru mai mare de 2 cm evoluează mai frecvent către CSI decât cei de dimensiuni mai mici.
- Site. Polipii localizați proximal ( colon ascendent și flexura hepato-colică) evoluează mai frecvent spre CSI decât cei localizați distal.
- Număr. Cu cât numărul polipilor este mai mare, cu atât riscul de a dezvolta CSI este mai mare .
Patogenie
Cancerul colorectal prezintă un exemplu clasic de patogenie cu mai multe etape [12] ; aceasta înseamnă că pentru a acumula mutațiile necesare pentru geneza carcinomului invaziv sunt necesare mai multe etape, înțelese ca momente patologice caracterizate prin dobândirea funcției unui proto-oncogen sau prin pierderea funcției unei gene supresoare tumorale . Mutațiile genetice responsabile de cancer sporadic (care nu sunt legate de mutațiile dobândite genetic) ale colorectalului sunt aceleași care caracterizează formele ereditare [33] ; pot fi luate în considerare două căi patogenetice majore [34] :
Calea APC / β-catenină
Responsabil pentru 85% din CRC sporadice [30] . Paradigma este reprezentată de sindromul de polipoză adenomatoasă genetică familială , care reprezintă o anumită boală în care subiectul moștenește o copie deja mutată a genei APC ; această condiție configurează un statut de risc foarte ridicat pentru geneza cancerului colorectal la subiecții tineri. Acest fenomen este în acord cu conceptul de prima lovitură formulat de Knudson în 1970 [35] , care afirmă că un subiect care moștenește o alelă mutantă a unei gene supresoare tumorale este mai predispus la dezvoltarea unei tumori , deoarece o singură mutație este necesare și nu două (așa cum se întâmplă în cazuri sporadice) pentru ca produsul genetic să își înceteze activitatea.
În cazul în care CRC nu este legat de un complex sindromic genetic anterior (CRC sporadic), APC este mutat în 80% din cazuri; nu numai că, tumorile sporadice fără implicarea APC, prezintă mutații ale β-cateninei , o proteină aparținând complexelor de transducție și adeziune și strict modulată de APC. APC este o proteină navetă , adică o proteină capabilă să traverseze membrana nucleară prin segmente proteice de localizare celulară; când APC se găsește în citoplasmă, leagă o serie de proteine, inclusiv axină , GSK-3β și β-catenină ; prin acest complex, β-catenina este fosforilată , ubiquitinată și destinată degradării prin proteazom [34] .
Dacă complexul APC nu ar funcționa, ar exista o acumulare de β-catenină, capabilă să se agregeze și să se transloce în nucleu, activând transcripția genei Myc și a ciclinei D1 și promovând proliferarea celulară . Nu numai; β-catenina joacă un rol important în stabilizarea joncțiunilor intercelulare și inhibarea contactului [30] . Activarea sau inhibarea căii APC / β-catenină depinde în principal de legarea Wnt de receptorul său Frizzled de pe membrana plasmatică. Când Wnt este prezent, β-catenina se detașează de complexul APC-axină, se translocează în nucleu și transcrie gene specifice care favorizează proliferarea, dacă în schimb Wnt nu este prezent, același complex induce degradarea β-cateninei de către proteazom.
Starea OFF
În starea oprită, adică în absența Wnt, semnalizarea în aval de către receptorul Frizzled este inhibată de un SFRP (proteină secretată legată de frizzled) aparținând unei clase de proteine antagoniste Wnt și de WIF1 ( factorul de inhibitor Wnt 1 ), în timp ce un al doilea receptor esențial pentru semnalizarea acestei căi, LRP ( proteina asociată receptorului de lipoproteine ) este inhibată de unul dintre cei patru DKK-uri cunoscute ( dickkopf ) la om.
Asociat cu Frizzled este întotdeauna fosfoproteina Dvl (Disheveled). β-catenina se găsește sau se leagă de complexe de adeziune membranară constând din E-cadherină, unde este atașată la α-catenină și p120 sau liberă în citoplasmă și asociată cu un complex proteic format din axină (la care este asociat PP2A), APC , GSK3β și WTX. Protein kinaza GSK3β și CK1 fosforilează în mod repetat β-catenina, care își pierde afinitatea pentru complexul proteic de care a fost legată, este apoi poliubiquitinată de TrCP și trimisă pentru degradare în proteazom.
ON stat
Dacă Wnt este prezent, acesta se leagă de receptorul său Frizzled, legat încă o dată de Disheveled. Wnt activează, de asemenea, LRP, care este asociat cu complexul proteic format din APC, axină, GSK3β, CK1 și β-catenină, care este inhibat de legarea Wnt cu Frizzled, astfel β-catenina se detașează și migrează la nucleul unde este asociat cu factorii transcripției TCF și Prop1, precum și către alți cofactori (CBP, Pygo, BCL9 și Cdk8) prin transcrierea genelor care codifică proteinele care promovează proliferarea celulară precum Myc și ciclina D, precum și proteinele de adeziune precum CD44.
Prin urmare, o mutație a APC sau a β-cateninei duce la o proliferare excesivă a epiteliului și la o interacțiune aberantă celulă-celulă.
A doua etapă a căii APC / β-catenină este reprezentată de o serie de procese mutagene multistep catalizate de proliferarea epitelială intensă. Fiecare mutație implică o pierdere suplimentară a controlului genelor (instabilitate cromozomială [18] ), corelându-se cu o posibilitate mai mare de mutații și evoluție către fenotipul malign.
Prima genă care trebuie luată în considerare este K-Ras , oncogen mutat în peste 50% din carcinoamele colonului și responsabil pentru transducția semnalelor de proliferare . În trecut, o atenție deosebită a fost acordată rolului eliminat în gena cancerului de colon ( DCC) ; cu toate acestea, experimentele pe șoareci mutanți cu ștergerea ambelor gene DCC au demonstrat absența anomaliilor oncologice consecvente. [36]
Pierderea SMAD2 și în special a SMAD4 , gene care codifică proteinele implicate în calea de semnalizare TGF-β , pare să aibă un efect oncogen deosebit de important în cancerul colorectal și în alte tumori ale tractului gastrointestinal [37] . 70-80% [30] din CRC prezintă pierderea brațului scurt al cromozomului 17 , eveniment care implică absența genei P53 , un nod fundamental al oncosupresiei ; acest fenomen pare a fi fundamental pentru invazivitatea și capacitatea de metastazare a CRC, corelându-se cu un prognostic mai negativ. [38]
Ca urmare a pierderii APC, se pot acumula o serie de mutații care pot afecta multe gene; aceste evenimente configurează un proces cu mai multe etape, cu mai mulți pași, în care fiecare modificare moleculară este corelată cu o entitate anatomico-patologică și clinică diferită (vezi imaginea).
Calea instabilității microsateliților , MIN
Responsabil pentru 15% din CRC [30] . Paradigma este reprezentată de sindromul genetic al cancerului colorectal moștenit non-polipozic . Cromozomii sunt intacti. Mutația apare în repararea nepotrivirii [33] , gene care codifică proteinele de reparare a ADN-ului. Acest lucru are ca rezultat o acumulare de mutații în timpul proceselor mitotice , în special în ADN-ul microsatelitic (secvențe repetate de ADN necodificator, dar un sit foarte important de modulare a proceselor de inducere sau de arestare a transcripției [39] ).
Clinica

Siturile cele mai afectate de CRC sunt rectul , respectiv colonul sigmoid . Simptomele pot fi inițial nuanțate și vagi; pe de altă parte, anemia cu deficit de fier , datorată sângerărilor cronice, poate apărea prematur. Locațiile plumb dreptul la pierderea de sânge oculte maloasa, cu astenie si pierdere in greutate; localizările din stânga se pot manifesta în schimb cu sângerări vizibile care rareori duc la anemie. În acest caz, cilindrul fecal poate apărea vopsit cu sânge (hematochezia), un element care pune probleme în diagnosticul diferențial cu sângerări hemoroidale .
În mod similar, modificările alvo sunt legate de locația CRC; de fapt, în timp ce pentru locațiile din dreapta alva tinde să fie diareic tendențial (deficit de absorbție), în locațiile din stânga există adesea constipație . Constipația poate fi rezultatul atât al obstrucției mecanice, cât și al deteriorării structurilor nervoase din cauza infiltrării tumorii . În formele situate în rect pot exista tenesme și îngustarea dimensiunii scaunului. Întotdeauna trebuie avut în vedere faptul că durerea este un simptom tardiv care mărturisește invazia plexurilor nervoase de către tumoră. Propagarea infiltrativă prin contiguitate poate duce la alterarea morfologică și funcțională a organelor din apropiere, cum ar fi vezica urinară , vaginul , prostata , veziculele seminale , intestinul subțire și stomacul . Diseminarea limfatică este frecventă, implicând ganglionii limfatici epicolici și paracolici. În stadiile mai avansate ale bolii pot fi implicate aceste districte ale ganglionilor limfatici: La nivelul rectului există trei căi principale de scurgere limfatică [41] :
- Districtul ganglionului superior, conectat cu artera hemoroidală superioară
- Districtul ganglionului mijlociu, conectat cu artera hemoroidală medie
- Districtul ganglionului inferior, conectat cu artera hemoroidală inferioară
Diseminarea sângelui joacă un rol important întrucât, în stadiile avansate ale bolii, este adesea posibilă urmărirea metastazelor hepatice în virtutea conexiunii portale strânse dintre intestin și ficat. În unele cazuri este posibil să se găsească metastaze în corpurile vertebrale ; această constatare este asociată cu prezența anastomozelor port - cavale capabile să transmită sânge către structurile scheletului axial.
Simptomele sistemice pot fi febră , scădere în greutate , palpitații , paloare , cașexie și astenie . [12] [18]
Complicații

Greața , vărsăturile și gura închisă de scaun și gaze pot fi manifestări de obstrucție intestinală acută (în special pentru localizări proximale) primare sau secundare la invaginarea [42] . Distensia abdominală și efectele dăunătoare directe ale tumorii pot provoca perforații și hemoragii acute, cu anemie acută și colaps cardiovascular . Peritonita este o complicație tardivă din cauza invaziei peritoneului ; în mod similar, invazia structurilor pelvine poate duce la formarea de abcese [28] . Invazia bacteriană a fluxului sanguin este secundară leziunii mucoasei . Bacteremia rezultată poate fi responsabilă de șocul septic și de agravarea foarte rapidă a tabloului clinic. Invazia pelvisului renal poate duce la insuficiență renală și uremie mai mult sau mai puțin severă.
Punerea în scenă
Prognosticul la persoanele cu cancer colorectal depinde strict de gradul de invazie tisulară locală, de infiltrarea organelor din apropiere și de prezența ganglionilor limfatici sau a altor metastaze ale organelor.
Pot fi utilizate mai multe sisteme de stadializare , care sunt strâns corelate cu profilul prognostic și supraviețuirea pe cinci ani [43] . Clasificarea lui Dukes, propusă de dr. Cuthbert E. Dukes în 1932, subliniază infiltrarea țesuturilor, afectarea ganglionilor limfatici și prezența metastazelor la distanță [44] . Clasificarea TNM mai actuală acordă o atenție mai mare gradului de infiltrare tisulară, discriminând între invazia mucoasei singure, a stratului muscular sau a seroasei [45] . Deși descoperirile instrumentale sunt foarte importante pentru diagnosticarea leziunilor neoplazice la distanță și a afectării ganglionilor limfatici, evaluarea histologică postoperatorie este necesară pentru o evaluare corectă a stadializării și, prin urmare, a prognosticului [46] .
| Ducii | Astler-Coller modificat | Clasificarea TNM | Clasificare numerică | Descrierea patologică | Supraviețuirea la 5 ani |
|---|---|---|---|---|---|
| LA | LA | T1 N0 M0 | THE | Afectează mucoasa și submucoasa | > 90% |
| LA | B1 | T2 N0 M0 | THE | Se extinde până la stratul muscular | > 90% |
| B. | B2 | T3 N0 M0 | IIA | Se extinde până la stratul muscular | 70-85% |
| B. | B3 | T4 N0 M0 | IIB | Se extinde până la serosa | 55-65% |
| C. | C1 | T1-2 N1 M0 | IIIA | Metastaze la 1-3 ganglioni limfatici regionali | 45-55% |
| C. | C2 | T3-4 N1 M0 | IIIB | 45-55% | |
| C. | C3 | Tx N2 M0 | IIIc | Metastază la 4 sau mai mulți ganglioni limfatici regionali | 20-30% |
| D. | D. | Tx Nx M1 | IV | Metastaze la distanță | 5% |
Mai jos este o comparație grafică a etapizării T și a clasificării Dukes.
Diagnostic și screening

Evoluția cancerului colorectal este lentă; din acest motiv, screeningul este un instrument important pentru diagnosticarea precoce și pentru organizarea unei strategii terapeutice mai bune. Cu toate acestea, screeningul cancerului colorectal este încă o procedură neobișnuită [47] .
În Italia , screeningul constă în căutarea sângelui ocult în fecale (vezi mai jos). I soggetti, maschi e femmine, di età compresa tra i 50 ei 69 anni sono invitati dalla propria azienda sanitaria locale a eseguire ogni due anni, con unico campione e senza restrizioni dietetiche, il test per la ricerca del sangue occulto [48] . Se il test risulta positivo, si consiglia di eseguire ulteriori indagini ( colonscopia o clisma opaco ) per identificare la natura nel sanguinamento. Una possibile alternativa può essere rappresentata dalla colonscopia virtuale [49] , per offrire al paziente un esame con minore invasività; tuttavia con questo esame, a differenza della colonscopia tradizionale, non è possibile effettuare biopsia o rimozione di polipi e il paziente viene esposto a radiazioni ionizzanti.
Analisi ematochimiche
Oltre alla possibile anemizzazione ( Hb minore di 12 g/dL) è utile il dosaggio sierico di alcuni marcatori tumorali il CA-19.9 e il CEA (vedi oltre) [40] ; tali reperti possono essere utili soprattutto per il follow-up dopo resezione chirurgica della neoplasia.
L' antigene carcino-embrionario (CEA) è un marcatore tumorale che può essere indagato in corso di cancro del colon retto. I livelli standard di CEA sono inferiori a 5 µg/mL [50] ; livelli superiori possono essere riscontrati in corso di epatite , polmonite e gastroenterite . Inoltre, possono essere riscontrati soggetti con alti livelli di CEA senza che vi sia una patologia sottostante. Questi elementi rendono il test poco specifico per lo screening e la diagnosi di CRC; la valutazioni del CEA assumono un particolare significato nel follow-up post-operatorio: riscontrare alti livelli nei soggetti colostomizzati correla con recidiva o malattia metastatica [51] [52] .
Tuttavia, essendo tuttavia il CEA e il CA19.9, marcatori "aspecifici" e incostanti [53] [54] , negli ultimi anni è in corso la ricerca di nuovi biomarcatori che possano assumere una specificità predittiva e prognostica della malattia, nell'ottica di attuare il concetto di "medicina su misura" del paziente.
A livello italiano, ad esempio, nell'ambito della ricerca traslazionale molecolare sul tumore del retto, lo studio TiMiSNAR-mirna [55] , attivo dal 2019, ha lo scopo di analizzare e valutare i micro-RNA, come biomarcatori, che il tumore rilascia nel sangue fin dalle fasi iniziali della malattia [56] .
Sigmoidoscopia e colonscopia
Con questi esami vengono valutate le lesioni del colon , siano esse infiammatorie , polipoidi o neoplastiche maligne. Queste indagini, oltre a fornire informazioni sullo stato delle mucose e sulla morfologia delle lesioni, possono essere utili per prelevare frammenti di tessuto sospetto. [57]
Imaging biomedico
Le indagini radiologiche del colon ( clisma opaco a doppio contrasto) sono utili per indagare la sede e le dimensioni delle lesioni [58] (difficile evidenziare formazioni inferiori al centimetro). Il clisma è inoltre in grado di dare informazioni sullo stato del colon a monte ea valle della lesione (è comunque una metodica poco usata in quanto le altre tecniche, specie TC e colonscopia hanno un'efficacia diagnostica superiore e la seconda ha anche il vantaggio di essere terapeutica nei casi limitati alla mucosa).
La tomografia computerizzata e l'angioTAC possono essere utili come guida per l'intervento chirurgico [59] ; l'esame è in grado di fornire informazioni sull'invasione degli organi vicinori, sull'interessamento linfonodale e sulla presenza di metastasi epatiche . [60] In alternativa può essere usata la risonanza magnetica nucleare (RNM), più sensibile per l'indagine delle metastasi epatiche.
La PET è usata per lo studio delle piccole metastasi . [59] L'uso combinato di PET e TAC è in grado di aumentare specificità e sensibilità . [61]
L' esame ecografico è particolarmente utile per lo studio delle metastasi epatiche e per le procedure ecoguidate di biopsia delle stesse. [62]
Test di RAS
Il test di RAS è il primo test genetico che permette di determinare, al momento della diagnosi del tumore del colon retto metastatico, lo stato normale (“wild-type”) o mutato, di due geni che codificano proteine appartenenti alla famiglia RAS ( KRAS e NRAS). Il test, quindi, individua i biomarcatori oncologici che possono predire la risposta del tumore del colon retto metastatico terapia anti-tumorale con farmaci mirati anti-EGFR. Si parla di “terapia personalizzata”.
Screening : ricerca del sangue occulto nelle feci
Il test consiste nel ricercare sangue nelle feci del paziente (Hemoccult). Si possono avere falsi positivi se il soggetto presenta lesioni sanguinanti del colon [63] (ulcerazioni, colite , diverticolite ) o falsi negativi per errori tecnici del laboratorio, sanguinamento intermittente o dieta ricca di vitamina C [64] . Vengono utilizzati due tipi di test: il test chimico e immuno -chimico. La sensibilità di quest'ultimo è molto maggiore rispetto al test chimico senza che vi sia tuttavia una riduzione critica della specificità [65] .
Una delle novità più promettenti in questo campo sembra essere quella della quantificazione del DNA presente nelle feci. In questo caso non si rileva la presenza del sangue, ma si riesce a "pesare" [66] il quantitativo di DNA che è dipendente dalla maggiore esfoliazione che avviene nel cancro del colon-retto. In questo modo sembra si riducano sensibilmente i falsi negativi.
Diagnosi differenziale
Per le analoghe manifestazioni cliniche, occorre porre diagnosi differenziale con
- Emorroidi ; la presenza di feci verniciate di sangue (quindi non occulto) è suggestiva di sanguinamento emorroidario. Non va tuttavia dimenticato che la proctorragia può essere una manifestazione secondaria a CRC.
- Diverticolite e diverticolosi [67] ; il tipico dolore di queste entità cliniche è localizzato alla fossa iliaca sinistra. Tuttavia, le manifestazioni sistemiche sono molto più lievi e la colonscopia può escludere CRC.
- Malattie infiammatorie croniche dell'intestino; la malattia di Crohn e la rettocolite ulcerosa possono sostenere un quadro sistemico e locale simile al CRC. Questi soggetti vanno seguiti per escludere evoluzione verso lesioni neoplastiche [68] .
- Appendicite ; nelle localizzazioni a destra.
- Ischemie intestinali e sindrome dell'intestino irritabile [59] [69] .
- Tubercolosi intestinale [70] .
- Endometriosi .
- Presenza di corpi estranei ( fitobezoario e tricobezoario )
Trattamento
Il trattamento del tumore del colon-retto può essere indirizzato verso la cura o la palliazione. La decisione sull'obiettivo da perseguire dipende da vari fattori, tra cui la salute del paziente, le sue aspettative e la stadiazione della malattia. [71] Quando il tumore del colon-retto viene diagnosticato in tempo, la chirurgia può essere curativa. Tuttavia, quando viene rilevato in fasi successive (nelle quali sono già presenti delle metastasi), il trattamento si prefigge lo scopo di alleviare i sintomi causati dal tumore e mantenere la condizione del paziente più confortevole possibile. [72]
Chirurgia
Il trattamento chirurgico differisce in alcuni aspetti per il tumore del colon e per quello del retto. Se per le persone con un tumore localizzato del colon, il trattamento preferito è la rimozione chirurgica completa della massa con margini adeguati, al fine di perseguire una guarigione, per il tumore localmente avanzato del retto il percorso di trattamento standard prevede inizialmente una chemioradioterapia definita "neoadiuvante", ossia che va "in aiuto" al successivo trattamento chirurgico. Attualmente l'intervallo di tempo di "attesa" tra il termine della chemioterapia neoadiuvante e l'intervento chirurgico non è ancora standardizzato, per cui sono stati eseguiti e sono ancora in corso alcuni studi per valutare quale e se ci sia la tempistica migliore. In Italia, è tuttora in corso lo studio TiMiSNAR, che ha l'obiettivo di confrontare due intervalli di "attesa", 8 o 12 settimane, per eseguire l'intervento chirurgico [73] [74] . Negli ultimi 20-30 anni si è sviluppato e affermato il trattamento chirurgico mininvasivo del tumore del colon-retto, dapprima con la tecnica laparoscopica, che prevede l'accesso in addome mediante piccole incisioni sulla parete e l'utilizzo di strumentario specifico adeguato e, successivamente, con la tecnologia robotica, mediante la quale il chirurgo opera per mezzo di un "robot chirurgico". I due siti più comuni di metastasi per il tumore del colon-retto sono il fegato ei polmoni . [72]
In caso di malattia metastatica non diffusa, la cosiddetta "oligometastatica", è possibile intervenire in contemporanea, se le metastasi sono presenti nel fegato, su ambo gli organi (fegato e colon-retto), o prima o successivamente sul fegato. Tuttavia, la valutazione di intervento deve sempre essere eseguita da un tumor board, ossia un'équipe multidisciplinare composta da chirurghi specializzati nella patologia, oncologi, radioterapisti (nel caso del tumore del retto), radiologi, e gastroenterologi. In caso di metastasi polmonari è possibile eseguire un trattamento chemioterapico dopo la chirurgia sul tumore colorettale oppure una chemioterapia "adiuvante", ossia postoperatoria.
In caso di malattia metastatica diffusa o non operabile, il caso è subordinato al tumor board per le cure adeguate e specifiche.
Chemioterapia
Sia nel tumore del colon sia nel tumore del retto la chemioterapia può essere utilizzata in aggiunta alla chirurgia in alcuni casi; la decisione dipende dallo stadio della malattia.
Se il tumore è nello stadio I, viene consigliata la sola chirurgia come trattamento definitivo senza chemioterapia. Nello stadio II il ruolo della chemioterapia è controverso e solitamente non viene proposta a meno che non vi siano dei fattori di rischio come una stadiazione T4 o un inadeguato campionamento linfonodale. È noto, inoltre, che i pazienti che presentano anomalie genetiche che comportano una mancata capacità di riparazione cellulare non beneficiano di chemioterapia. Per lo stadio III e IV, invece, la chemioterapia è parte integrante del trattamento. [72]
Se il tumore si è diffuso ai linfonodi oa organi distanti, il trattamento con agenti chemioterapici quali il fluorouracile , la capecitabina e l' oxaliplatino aumenta l' aspettativa di vita . Se i linfonodi non sono stati colpiti, i benefici della chemioterapia appaiono dubbi. Se il tumore si è ampiamente diffuso o risulta non resecabile, l'unico trattamento è quello palliativo. In questo caso è possibile utilizzare diversi farmaci chemioterapici. [72] I farmaci chemioterapici per questa condizione possono includere capecitabina , fluorouracile , irinotecan e oxaliplatino . [75] La capecitabina e il fluorouracile sono intercambiabili, il primo è un farmaco somministrato per os mentre il secondo per via endovenosa . I farmaci antiangiogenici, come il bevacizumab vengono spesso aggiunti nella terapia di prima linea. Un'altra classe di farmaci utilizzati sono gli inibitori del recettore del fattore di crescita dell'epidermide , di cui i due approvati, al 2015, dalla statunitense Food and Drug Administration sono il cetuximab e il panitumumab . [76]
Radioterapia
Mentre la combinazione tra radioterapia e chemioterapia può essere utile per il tumore al retto, [72] il suo utilizzo nel tumore del colon non è di routine per via della sensibilità dei visceri alle radiazioni ionizzanti . [77] Come per la chemioterapia, la radioterapia può essere utilizzata sia come neoadiuvante sia adiuvante a seconda dello stadio della malattia.
Le cure palliative
Per cure palliative si intendono le cure mediche che si concentrano sul trattamento dei sintomi di una grave malattia, come un tumore, al fine di migliorare la qualità della vita. [78] Esse sono consigliate a qualsiasi persona in un avanzato stadio di tumore al colon o con sintomi significativi. [79]
Il ricorso alle cure palliative può essere utile per migliorare la qualità della vita, sia del paziente sia della sua famiglia, per controllare i sintomi, l' ansia e cercare di prevenire i ricoveri ospedalieri. [80]
Nelle persone con tumore colon-rettale inguaribile, le cure palliative hanno lo scopo di alleviare i sintomi o prevenire le complicanze ma non quello di curare la malattia vera e propria, con l'unico fine di migliorare la qualità della vita. Le opzioni possono includere l'approccio chirurgico non curativo per eliminare alcuni dei tessuti del tumore cancro, il bypass di una parte dell'intestino o l'impianto di uno stent . [81] I metodi non-chirurgici, invece, comprendono la radioterapia con lo scopo di ridurre le dimensioni del tumore e la prescrizione di farmaci antidolorifici. [82]
Le metastasi epatiche possono essere trattate anche mediante radioembolizzazione intrarteriosa (TARE).
Terapia adiuvante
Consiste nel trattare il paziente per evitare recidive di malattia dopo l'intervento chirurgico (vedi anche terapia adiuvante ). Non vi sono candidati i pazienti con stadio di malattia A o B1, è indicata nei pazienti in stadio C mentre non esistono indicazioni condivise per lo stadio II o B2-3.
Gli schemi possibili sono:
- 5-fluorouracile + acido folinico
- capecitabina
- schema FOLFOX ( oxaliplatino + 5-fluorouracile e acido folinico)
- schema XELOX (oxaliplatino + capecitabina)
Sono in studio terapie con farmaci di tipo mirato in associazione ai precedenti ( bevacizumab e cetuximab ) ma attualmente questi non sono inseriti negli standard terapeutici.
Specificatamente nel cancro del retto questi schemi possono essere accompagnati in vario modo alla radioterapia ; che può essere postoperatoria o preoperatoria. In ogni caso si ha una diminuzione delle recidive locali ea distanza; più marcata col secondo metodo che presenta anche un profilo di tossicità minore (non si hanno però in questo caso dati certi sull'aumento della sopravvivenza).
Chemio-radioterapia neoadiuvante
Questa viene utilizzata solo nel carcinoma del retto, e ha come obiettivi clinici quelli sotto riportati:
- riduzione dell'estensione tumorale, tale da permettere di non resecare con l'intervento chirurgico lo sfintere anale e il muscolo elevatore dell'ano.
- aumento della sopravvivenza
- diminuzione della tossicità rispetto alla terapia adiuvante
Di conseguenza viene effettuata quando:
- la malattia è in stadio avanzato (Con un T 3 o 4 o linfonodi positivi).
- i pazienti candidati all'intervento di amputazione addomino-perineale devono essere valutati per una terapia neoadiuvante atta a risparmiare lo sfintere anale.
- in pazienti in cui la chemioterapia è controindicata.
Normalmente è effettuata solo la radioterapia; in ambito di studi clinici si possono associare i chemioterapici (di solito il 5-fluorouracile + acido folinico e la capecitabina).
Follow-up
Il paziente deve essere seguito nel tempo (vedi anche follow-up ) dopo il trattamento primario per monitorare l'eventuale insorgenza di recidive o metastasi a distanza. Si consiglia:
Negli stadi II e III:
- determinazione del CEA ogni 4 mesi per 3 anni e poi ogni 6 mesi per altri 2.
- diagnostica per immagine ogni 6 mesi per 3 anni (TC torace/addome alternati a ecografia epatica e radiografia del torace).
- colonscopia: in genere si effettua una prima colonscopia pochi mesi dopo l'intervento con lo scopo principale di valutare la situazione dell'anastomosi chirurgica. In seguito la cadenza di questo esame (in assenza di polipi o altre anomalie) è ogni 3-5 anni.
Prognosi
In Europa il tasso di sopravvivenza a cinque anni per il carcinoma del colon-retto è inferiore al 60%. Nel mondo sviluppato circa un terzo delle persone colpite dalla malattia muoiono a causa di essa. [72]
La sopravvivenza è direttamente correlata alla precocità della diagnosi e al tipo di tumore, ma in generale è scarsa per i casi sintomatici, in quanto generalmente sono in uno stadio già avanzato. I tassi di sopravvivenza quando vi è una diagnosi precoce sono di circa cinque volte maggiori rispetto a quando essa viene formulata durante una fase avanzata. Le persone con un tumore che non ha violato la mucosa muscolare (TNM fase Tis, N0, M0) hanno un tasso di sopravvivenza a cinque anni del 100%, mentre quelli con tumore invasivo T1 (all'interno della sottomucosa) o T2 (all'interno della muscularis mucosae ) hanno un tasso medio di sopravvivenza a cinque anni di circa il 90%. Quelli con un tumore ancora più invasivo ma senza un coinvolgimento linfonidale (T3-4, N0, M0) hanno un tasso medio di sopravvivenza a cinque anni di circa il 70%. I pazienti con linfonodi regionali positivi (ogni T, N1-3, M0) hanno un tasso medio di sopravvivenza a cinque anni di circa il 40%, mentre quelli con metastasi a distanza (ogni T, ogni N, M1) vedono le proprie probabilità di sopravvivenza, sempre a cinque anni, a circa il 5%. [83]
Secondo statistiche effettuate nel 2006 dall' American Cancer Society , oltre il 20% delle persone con tumore del colon-retto si reca da un medico quando la malattia è già in uno stadio avanzato (stadio IV) e fino al 25% di questo gruppo presenterà metastasi isolate al fegato potenzialmente resecabili. In questo gruppo selezionato, coloro che eseguono una resezione curativa hanno dimostrato di sopravvivere a cinque anni in un terzo dei casi. [84]
Note
- ^ "CRC" sta per ColoRectal Cancer , dove cancro , tumore maligno, è un termine più generale di " carcinoma ", che si riferisce a un tumore maligno epiteliale.
- ^ Cancer Fact&Figures ( PDF ), su cancer.org , Atlanta: American Cancer Society, 2009.
- ^ Defining Cancer , su National Cancer Institute . URL consultato il 10 giugno 2014 .
- ^ a b c General Information About Colon Cancer , su NCI , 12 maggio 2014. URL consultato il 29 giugno 2014 .
- ^ a b c d e f World Cancer Report 2014 , World Health Organization, 2014, pp. Chapter 5.5, ISBN 92-832-0429-8 .
- ^ a b c Colorectal Cancer Prevention (PDQ®) , su National Cancer Institute , 27 febbraio 2014. URL consultato il 29 giugno 2014 .
- ^ a b c Colon Cancer Treatment (PDQ®) , su NCI , 12 maggio 2014. URL consultato il 29 giugno 2014 .
- ^ Screening for Colorectal Cancer , su US Preventive Services Task Force , ottobre 2008. URL consultato il 29 giugno 2014 (archiviato dall' url originale il 6 luglio 2014) .
- ^ SEER Stat Fact Sheets: Colon and Rectum Cancer , su NCI . URL consultato il 18 giugno 2014 .
- ^ a b World Cancer Report 2014 , World Health Organization, 2014, pp. Chapter 1.1, ISBN 92-832-0429-8 .
- ^ WHO Disease and injury country estimates , su World Health Organization , 2009. URL consultato l'11 novembre 2009 .
- ^ a b c d Harrison, Principi di Medicina Interna , 16ª ed., New York - Milano, McGraw-Hill, 2006, ISBN 88-386-2459-3 .
- ^ a b Sezione del sito dell'airc sul cancro del colon-retto
- ^ Scheda epidemiologica CRC di ccm-network Archiviato il 15 febbraio 2009 in Internet Archive .
- ^ Ubiquitous somatic mutations in simple repeated seque... [Nature. 1993] - PubMed - NCBI
- ^ https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2843693/?tool=pmcentrez
- ^ DeVita, Hellman, Lawrence, DeVita, Hellman, and Rosenberg's Cancer: Principles & Practice of Oncology , 8ª ed., Lippincott Williams & Wilkins, 2008, ISBN 978-0-7817-7207-5 .
- ^ a b c d Gianni Bonadonna, Gioacchino Robustelli Della Cuna, Pinuccia Valgussa, Medicina oncologica , 8ª ed., Milano, Elsevier Masson, 2007, ISBN 978-88-214-2814-2 .
- ^ HT Lynch, A. de la Chapelle. Hereditary colorectal cancer. N Engl J Med. 2003; 348: 919-932.
- ^ American Cancer Society Smoking Linked to Increased Colorectal Cancer Risk - New Study Links Smoking to Increased Colorectal Cancer Risk Archiviato il 2 dicembre 2008 in Internet Archive .
- ^ Chao A, Thun MJ, Connell CJ, McCullough ML, Jacobs EJ, Flanders WD, Rodriguez C, Sinha R, Calle EE. Meat consumption and risk of colorectal cancer. JAMA 2005;293:172-82. PMID 15644544 .
- ^ Y. Park, DJ. Hunter; D. Spiegelman; L. Bergkvist; F. Berrino; PA. van den Brandt; JE. Buring; GA. Colditz; JL. Freudenheim; CS. Fuchs; E. Giovannucci, Dietary fiber intake and risk of colorectal cancer: a pooled analysis of prospective cohort studies. , in JAMA , vol. 294, n. 22, Dec 2005, pp. 2849-57, DOI : 10.1001/jama.294.22.2849 , PMID 16352792 .
- ^ Dietary chemoprevention of colorectal cancer.Angelo Forte, Rita De Sanctis, Giovanni Leonetti, Simone Manfredelli, Vincenzo Urbano, Marcello Bezzi. Annali Italiani di Chirurgia Archiviato il 12 novembre 2014 in Internet Archive ., da sito DOC24
- ^ Gregory L. Brotzman and Russell G. Robertson, Colorectal Cancer Risk Factors , su Colorectal Cancer , Armenian Health Network, Health.am, 2006. URL consultato il 16 gennaio 2008 .
- ^ Jerome J. DeCosse, MD; George J. Tsioulias, MD; Judish S. Jacobson, MPH, Colorectal cancer: detection, treatment, and rehabilitation ( PDF ), in A Cancer Journal for Clinicians , Colorectal cancer: detection, treatment, and rehabilitation, febbraio 1994. URL consultato il 16 gennaio 2008 (archiviato dall' url originale il 26 febbraio 2008) .
- ^ Hamilton SR. Colorectal Carcinoma in patients with Crohn's Disease. Gastroenterology 1985; 89; 398-407
- ^ DO SANTOS SILVA I. ; SWERDLOW AJ, Sex differences in time trends of colorectal cancer in England and Wales: the possible effect of female hormonal factors. , in British journal of cancer , Familial relative risk of colorectal cancer: a population-based study, ISSN 0007-0920, 2007. URL consultato il 16 gennaio 2009 (archiviato dall' url originale il 13 gennaio 2009) .
- ^ a b MD Abeloff, JO Armitage, JE Niederhuber, MB Kastan, WG McKenna. Clinical Oncology 3° edition. 2004.
- ^ Beral V, Banks E, Reeves G, Appleby P. Use of HRT and the subsequent risk of cancer. Imperial Cancer Research Fund Cancer Epidemiology Unit, Oxford, UK. 1999;4(3):191-210; discussion 210-5. PMID 10695959 .
- ^ a b c d e Robbins e Cotran, Le basi patologiche delle malattie , 7ª ed., Torino - Milano, Elsevier Masson, 2008, ISBN 978-88-85675-53-7 . </ref La classificazione dell' Organizzazione mondiale della sanità (OMS) suggerisce la suddivisione in tumori epiteliali , carcinoidi , non epiteliali e del sistema emopoietico
- ^ CM Townsend Jr, RD Beauchamp, BM Evers, KL Mattox. Trattato di chirurgia. Le basi biologiche della moderna pratica chirurgica (prima edizione italiana sulla sedicesima americana). 2003: 929-973
- ^ Articolo sui polipi del colon di medicinenet
- ^ a b Ionov Y, Peinado MA, Malkhosyan S, Shibata D, Perucho M, Ubiquitous somatic mutations in simple repeated sequences reveal a new mechanism for colonic carcinogenesis , in Nature , vol. 363, n. 6429, 1993, pp. 558-61, DOI : 10.1038/363558a0 , PMID 8505985 .
- ^ a b Pontieri - Russo - Frati, Patologia generale , 3ª ed., Padova, Piccin, 2005, ISBN 88-299-1734-6 .
- ^ KudsonAG:Two genetic hits (more or less) to cancer. Nat Rev Cancer 1:157, 2001.
- ^ Bader S, Walker M, McQueen HA, Sellar R, Oei E, Wopereis S, Zhu Y, Peter A, Bird AP, Harrison DJ, MBD1, MBD2 and CGBP genes at chromosome 18q21 are infrequently mutated in human colon and lung cancers , in Oncogene , vol. 22, n. 22, 2003, pp. 3506-10, DOI : 10.1038/sj.onc.1206574 , PMID 12776203 .
- ^ Takedo MM, Takaku K: Gastro-intestinal tumorigenesis in SMAD4 mutant mice. Cytokine growth factor Rev 11:147, 2000
- ^ Kobayashi M, Watanabe H, Ajioka Y, Yoshida M, Hitomi J, Asakura H, Correlation of p53 protein expression with apoptotic incidence in colorectal neoplasia , in Virchows Arch. , vol. 427, n. 1, 1995, pp. 27-32, PMID 7551342 .
- ^ Genetica umana e medica .
- ^ a b Dionigi, Basi teoriche e Chirurgia generale - Chirurgia specialistica , 4ª ed., Padova, Elsevier Masson, 2006, ISBN 978-88-299-1654-2 .
- ^ Mazzeo - Forestieri, Trattato di chirurgia oncologica , Padova, PICCIN - Nuova libreria, 2003, ISBN 978-88-299-1654-2 .
- ^ CM Townsend Jr, RD Beauchamp, BM Evers, KL Mattox. Trattato di chirurgia. Le basi biologiche della moderna pratica chirurgica (prima edizione italiana sulla sedicesima americana). 2003
- ^ Harrison, Neoplasie maligne dell'apparato gastroenterico , in Principi di Medicina interna , 16ª ed., New York - Milano, McGraw - Hill, pp. 607-608, ISBN 978-88-386-3929-6 .
- ^ Dukes CE. The classification of cancer of the rectum. Journal of Pathological Bacteriology 1932;35:323.
- ^ Wittekind, Ch; Sobin, LH, TNM classification of malignant tumours , New York, Wiley-Liss, 2002, ISBN 0-471-22288-7 .
- ^ Benessere.com, inquadramento prognostico e stadiazione del CRC
- ^ Implementing Colorectal Cancer Screening. Workshop Summary , su iom.edu , The National Academies Press, 11 -12 - 2008. URL consultato il 19 dicembre 2008 (archiviato dall' url originale il 24 aprile 2009) .
- ^ Sito di saluter sul programma di screening in Emilia-Romagna Archiviato il 2 maggio 2007 in Internet Archive .
- ^ Tommaso G. Lubrano, "Al centro universitario di Torino <<Chirurgia gentile>> per il cancro al colon La sopravvivenza determinata dalla prevenzione primaria", La Stampa - Tuttoscienze, 24/01/2001 Copia archiviata ( PDF ), su ernia.org . URL consultato il 3 marzo 2010 (archiviato dall' url originale il 12 settembre 2014) .
- ^ Sito Farmalem Archiviato il 12 aprile 2009 in Internet Archive .
- ^ Valutazione del CEA nella prognosi e nella stadiazione del cancro del colon-retto, sito biomedica.net , su biomedia.net . URL consultato il 20 gennaio 2009 (archiviato dall' url originale il 22 dicembre 2008) .
- ^ Documento dell'università di Modena sul follow-up del cancro del colon-retto Archiviato il 1º giugno 2012 in Internet Archive .
- ^ Etsuko Hamada, Terumi Taniguchi e Satoshi Baba, Investigation of unexpected serum CA19-9 elevation in Lewis-negative cancer patients , in Annals of Clinical Biochemistry , vol. 49, Pt 3, 2012-05, pp. 266-272, DOI : 10.1258/acb.2011.011213 . URL consultato il 17 maggio 2021 .
- ^ Jolanda Stiksma, Diana C. Grootendorst e Peter Willem G. van der Linden, CA 19-9 as a marker in addition to CEA to monitor colorectal cancer , in Clinical Colorectal Cancer , vol. 13, n. 4, 2014-12, pp. 239-244, DOI : 10.1016/j.clcc.2014.09.004 . URL consultato il 17 maggio 2021 .
- ^ Igor Monsellato, Timing To Minimally Invasive Surgery After Neoadjuvant Chemoradiotherapy For Rectal Cancer: A Multicenter Randomized Controlled Trial - Biomarkers SubStudy , NCT03962088, clinicaltrials.gov, 14 febbraio 2020. URL consultato il 13 maggio 2021 .
- ^ ( EN ) Igor Monsellato, Elisabetta Garibaldi e Elisa Cassinotti, Expression levels of circulating miRNAs as biomarkers during multimodal treatment of rectal cancer - TiMiSNAR-mirna: a substudy of the TiMiSNAR Trial (NCT03962088) , in Trials , vol. 21, n. 1, 2020-12, p. 678, DOI : 10.1186/s13063-020-04568-9 . URL consultato il 17 maggio 2021 .
- ^ Informazioni sulla colonscopia su paginemediche.it Archiviato il 26 dicembre 2008 in Internet Archive .
- ^ Pagina sul clisma opaco, sito della SIRM , su sirm.org . URL consultato il 20 gennaio 2009 (archiviato dall' url originale il 3 febbraio 2009) .
- ^ a b c Giorgio Cittadini, Diagnostica per immagini e radioterapia , ECIG, 2008, ISBN 978-88-7544-138-8 .
- ^ Sito dell'AIRC. Uso della TAC nella diagnosi di CRC
- ^ Uso della PET in oncologia , su fondazionesanraffaele.it , Fondazione San Raffaele. URL consultato l'8 marzo 2015 (archiviato dall' url originale il 10 aprile 2010) .
- ^ Ecografia delle metastasi epatiche su chirurgiadelfegato.it , su chirurgiadelfegato.it . URL consultato il 20 gennaio 2009 (archiviato dall' url originale il 3 dicembre 2008) .
- ^ Sito del ministero della salute. Pagina sul cancro del colon-retto Archiviato il 4 settembre 2009 in Internet Archive .
- ^ Sito web Ospedali della vita . Pagina sul cancro del colon-retto Archiviato il 21 aprile 2006 in Internet Archive .
- ^ Weitzel JN: Genetic cancer risk assessment. Putting it all together. Cancer 86:2483,1999. PMID 10630174
- ^ ANSA | Sanità: tumori colon-retto, test pesa DNA e fa la diagnosi
- ^ Diagnosi di CRC su startoncology [ collegamento interrotto ]
- ^ Sito della associazione romagnola per la ricerca dei tumori , inquadramento clinico e diagnosi di CRC Archiviato il 21 dicembre 2008 in Internet Archive .
- ^ Sito del dottor Iannetti , gastroenterologo ed endoscopista
- ^ Vincenzo Marigliano, Argomenti di geriatria , CESI, 2002, ISBN 978-88-86062-71-8 .
- ^ Stein A, Atanackovic, D, Bokemeyer, C, Current standards and new trends in the primary treatment of colorectal cancer , in European journal of cancer (Oxford, England : 1990) , 47 Suppl 3, Sep 2011, pp. S312–4, DOI : 10.1016/S0959-8049(11)70183-6 , PMID 21943995 .
- ^ a b c d e f Cunningham D, Atkin W, Lenz HJ, Lynch HT, Minsky B, Nordlinger B, Starling N, Colorectal cancer , in Lancet , vol. 375, n. 9719, 2010, pp. 1030-47, DOI : 10.1016/S0140-6736(10)60353-4 , PMID 20304247 .
- ^ ( EN ) Igor Monsellato, Filippo Alongi e Elisa Bertocchi, Standard (8 weeks) vs long (12 weeks) timing to minimally-invasive surgery after NeoAdjuvant Chemoradiotherapy for rectal cancer: a multicenter randomized controlled parallel group trial (TiMiSNAR) , in BMC Cancer , vol. 19, n. 1, 2019-12, p. 1215, DOI : 10.1186/s12885-019-6271-3 . URL consultato il 17 maggio 2021 .
- ^ Tumore del colon retto. Un progetto per ottimizzare il trattamento - Quotidiano Sanità , su www.quotidianosanita.it . URL consultato il 17 maggio 2021 .
- ^ Chemotherapy of metastatic colorectal cancer , in Prescrire Int , vol. 19, n. 109, October 2010, pp. 219-24, PMID 21180382 .
- ^ W Shaib, R Mahajan e B El-Rayes,Markers of resistance to anti-EGFR therapy in colorectal cancer , in Journal of gastrointestinal oncology , vol. 4, n. 3, 2013, pp. 308-18, DOI : 10.3978/j.issn.2078-6891.2013.029 , PMC 3712296 , PMID 23997942 .
- ^ editors, Vincent T. DeVita, Jr., Theodore S. Lawrence, Steven A. Rosenberg ; associate scientific advisors, Robert A. Weinberg, Ronald A. DePinho ; with 421 contributing authors, DeVita, Hellman, and Rosenberg's cancer : principles & practice of oncology , 8th, Philadelphia, Wolters Kluwer/Lippincott Williams & Wilkins, 2008, p. 1258, ISBN 978-0-7817-7207-5 .
- ^ Palliative or Supportive Care , su cancer.org , American Cancer Society. URL consultato il 20 agosto 2014 .
- ^ ASCO Provisional Clinical Opinion: The Integration of Palliative Care into Standard Oncology Care , su asco.org , ASCO. URL consultato il 20 agosto 2014 (archiviato dall' url originale il 21 agosto 2014) .
- ^ IJ Higginson e CJ Evans, What is the evidence that palliative care teams improve outcomes for cancer patients and their families? , in Cancer journal (Sudbury, Mass.) , vol. 16, n. 5, Sep–Oct 2010, pp. 423-35, DOI : 10.1097/PPO.0b013e3181f684e5 , PMID 20890138 .
- ^ Wasserberg N, Kaufman HS, Palliation of colorectal cancer , in Surg Oncol , vol. 16, n. 4, December 2007, pp. 299-310, DOI : 10.1016/j.suronc.2007.08.008 , PMID 17913495 .
- ^ Amersi F, Stamos MJ, Ko CY, Palliative care for colorectal cancer , in Surg. Oncol. Clin. N. Am. , vol. 13, n. 3, July 2004, pp. 467-77, DOI : 10.1016/j.soc.2004.03.002 , PMID 15236729 .
- ^ Box 3-1, Page 107 in: Elizabeth D Agabegi; Agabegi, Steven S., Step-Up to Medicine (Step-Up Series) , Hagerstwon, MD, Lippincott Williams & Wilkins, 2008, ISBN 0-7817-7153-6 .
- ^ Simmonds PC, Primrose JN, Colquitt JL, Garden OJ, Poston GJ, Rees M,Surgical resection of hepatic metastases from colorectal cancer: A systematic review of published studies , in Br. J. Cancer , vol. 94, n. 7, April 2006, pp. 982-99, DOI : 10.1038/sj.bjc.6603033 , PMC 2361241 , PMID 16538219 .
Bibliografia
Oncologia
- DeVita, Hellman, Lawrence, DeVita, Hellman, and Rosenberg's Cancer: Principles & Practice of Oncology , 8ª ed., Lippincott Williams & Wilkins, 2008, ISBN 978-0-7817-7207-5 .
- Gianni Bonadonna, Gioacchino Robustelli Della Cuna, Pinuccia Valgussa, Medicina oncologica , 8ª ed., Milano, Elsevier Masson, 2007, ISBN 978-88-214-2814-2 .
Patogenesi e genetica
- Pontieri - Russo - Frati, Patologia generale , 3ª ed., Padova, Piccin, 2005, ISBN 88-299-1734-6 .
- Giovanni Neri, Maurizio Genuardi, Genetica umana e medica , Milano, Elsevier, 2010, ISBN 88-214-3172-X .
Anatomia patologica
- Robbins e Cotran, Le basi patologiche delle malattie , 7ª ed., Torino - Milano, Elsevier Masson, 2008, ISBN 978-88-85675-53-7 .
- Mariuzzi, Anatomia patologica e correlazioni anatomo-cliniche , Padova, Piccin, 2006, ISBN 978-88-299-1769-3 .
Medicina interna
- Harrison, Principi di Medicina Interna , 16ª ed., New York - Milano, McGraw-Hill, 2006, ISBN 88-386-2459-3 .
- Claudio Rugarli, Medicina interna sistematica , 5ª ed., Masson, 2005, ISBN 978-88-214-2792-3 .
Diagnostica per immagini e radioterapia
- Giorgio Cittadini, Diagnostica per immagini e radioterapia , ECIG, 2008, ISBN 978-88-7544-138-8 .
Chirurgia
- Dionigi, Basi teoriche e Chirurgia generale - Chirurgia specialistica , 4ª ed., Padova, Elsevier Masson, 2006, ISBN 978-88-299-1654-2 .
- Mazzeo - Forestieri, Trattato di chirurgia oncologica , PICCIN - Nuova libreria, 2006, ISBN 88-214-2912-1 .
Terapia farmacologica, chemioterapia
- Brunton, Lazo, Parker, Goodman & Gilman - Le basi farmacologiche della terapia 11/ed , McGraw Hill, 2006, ISBN 978-88-386-3911-1 .
- Bertram G. Katzung, Farmacologia generale e clinica , Padova, Piccin, 2006, ISBN 88-299-1804-0 .
- Linee Guida [ collegamento interrotto ] dell'Associazione Italiana di Oncologia Medica per i tumori del colon-retto.
Radioembolizzazione
Linee Guida dell'European Association of Nuclear Medicine (EAMN) per la radioembolizzazione intrarteriosa delle lesioni primitive e delle metastasi epatiche.
Voci correlate
- Tumore
- FOLFIRI
- Polipo (medicina)
- Adenomatous Polyposis Coli
- Poliposi adenomatosa familiare
- Cancro colorettale ereditario non poliposico
- Sangue occulto
- Colonscopia
- Chirurgia del cancro rettale
- CEA-IgM
Altri progetti
-
 Wikimedia Commons contiene immagini o altri file su carcinoma del colon-retto
Wikimedia Commons contiene immagini o altri file su carcinoma del colon-retto
Collegamenti esterni
- AIRC, carcinoma del colon-retto , su airc.it .
- Radiologia Cremona. Pagina dedicata alla diagnosi strumentale del carcinoma del colon-retto , su radiologiacremona.it . URL consultato il 18 gennaio 2009 (archiviato dall' url originale il 6 marzo 2009) .
- Pagina web di Benessere.com su CRC , su benessere.com .
- Chirurgia Epatobiliare, Ospedale San Raffaele, Milano https://www.hsr.it/strutture/ospedale-san-raffaele/chirurgia-epatobiliare
| Classificazione e risorse esterne ( EN ) | ICD-10 : C18 , C20 e C21 ; OMIM : 114500 ; DiseasesDB : 2975 ; MedlinePlus : 000262 ; eMedicine : 277496 , 281237 e 993370 ; NCI : NCI ID ; |
| Controllo di autorità | LCCN ( EN ) sh90003388 · GND ( DE ) 4012122-7 · NDL ( EN , JA ) 00561235 |
|---|