Sindromul hepatorenal
| Sindromul hepatorenal | |
|---|---|
| Imaginea histologică cu colorare cu tricrom arată o imagine tipică a cirozei hepatice , cea mai frecventă cauză a sindromului hepatorenal. | |
| Specialitate | gastroenterologie , boli infecțioase , hepatologie și medicină de urgență |
| Clasificare și resurse externe (EN) | |
| Plasă | D006530 |
| MedlinePlus | 000489 |
Sindromul hepatorenal este o afecțiune care pune viața în pericol și constă în deteriorarea rapidă a funcției renale la persoanele cu ciroză hepatică sau insuficiență hepatică fulminantă . Sindromul hepatorenal este de obicei fatal, cu excepția cazului în care se efectuează un transplant de ficat . Cu toate acestea, unele tratamente, cum ar fi dializa , pot crește supraviețuirea pacientului. [1]
Sindromul poate afecta persoanele cu ciroză (indiferent de cauză), boală hepatică alcoolică severă sau insuficiență hepatică fulminantă și apare de obicei atunci când funcția hepatică se deteriorează rapid din cauza unei leziuni acute, cum ar fi o infecție, sângerări în tractul gastro-intestinal sau următoarele abuzul de medicamente diuretice . Afecțiunea este o complicație relativ frecventă a cirozei și apare la 18% dintre pacienții cu ciroză în decurs de un an de la diagnostic și la 39% dintre pacienții cu ciroză în termen de cinci ani de la diagnostic. [2]
Se consideră că deteriorarea funcției hepatice provoacă modificări ale circulației splanchnice , adică în alimentarea cu sânge a organelor abdominale, modificând de asemenea fluxul și tonul vaselor de sânge din rinichi . Insuficiența renală este o consecință a acestor modificări, chiar dacă rinichii sunt liberi de leziuni structurale atât la nivel macroscopic, cât și microscopic: de fapt, rinichii reiau funcționarea normală după un transplant de ficat. Diagnosticul sindromului hepatorenal se bazează pe teste de laborator. [2]
Au fost descrise două forme de sindrom hepatorenal: „tipul 1” implică o scădere rapidă progresivă a funcției renale, în timp ce „tipul 2” este asociat cu ascită (acumulare de lichid în abdomen ) care nu se îmbunătățește în ciuda administrării medicamentelor diuretice. standard. Riscul de deces în sindromul hepatorenal este foarte mare: mortalitatea persoanelor care prezintă „tip 1” este mai mare de 50% pe termen scurt. [2]
Singura opțiune de tratament pe termen lung este transplantul de ficat. În așteptarea transplantului, persoanele cu sindrom primesc adesea alte tratamente pentru îmbunătățirea anomaliilor vaselor de sânge, inclusiv terapia de susținere a medicamentului sau inserarea unui șunt portosistemic intrahepatic transjugular (TIPS), care constă într-un șunt mic capabil să reducă tensiunea arterială în circulația portalului. . Unii pacienți pot necesita hemodializă pentru a susține funcția renală sau o tehnică mai nouă numită dializă hepatică, care elimină din sânge substanțele toxice, în general, tratate de ficat . [3]
Clasificare

Sindromul hepatorenal este o cauză specială a insuficienței renale care afectează persoanele cu ciroză hepatică sau, mai rar, insuficiență hepatică fulminantă . [4] [5] Condiția implică constricția vaselor de sânge renale și dilatarea vaselor în circulația splanchnică care perfuzează intestinul . [6] Clasificarea sindromului hepatorenal identifică două categorii de insuficiență renală, „tip 1” și „tip 2”; ambele apar la persoanele care au fie ciroză, fie insuficiență hepatică fulminantă. În ambele categorii, deteriorarea funcției renale este cuantificată prin creșterea nivelului de creatinină în sânge sau prin observarea unui clearance redus al creatininei în urină . [7]
Sindromul hepatorenal „de tip 1”
Sindromul hepatorenal "de tip 1" se caracterizează printr-o insuficiență renală rapid progresivă, definită de valoarea creatininei serice (dublând de la valoarea inițială la valori peste 2,5 mg / dl) pe o perioadă mai mică de două săptămâni. Prognosticul pentru persoanele cu „tip 1” este deosebit de slab, cu o rată a mortalității de peste 50% după o lună. [8] Pacienții prezintă în general hipotensiune arterială și pot necesita terapie medicamentoasă pentru a îmbunătăți forța de contracție a mușchiului cardiac ( medicamente inotrope ) sau alte medicamente pentru menținerea tensiunii arteriale ( vasoconstrictoare ). [9]
Sindromul hepatorenal "tip 2"
În schimb, „tipul 2” are un debut și o progresie mai lentă. Acesta este definit printr - o creștere a nivelului creatininei serice , care devine mai mare de 133 mmol / l (1,5 mg / dl) sau clearance - ul creatininei mai mic de 40 ml / min cu urinară de sodiu mai mică de 10 umol / L. [10]
Supraviețuirea medie este de aproximativ șase luni dacă nu se efectuează transplant de ficat . Se crede că „tipul 2” este asociat cu hipertensiunea portală (creșterea presiunii în circulația venei porte), care începe cu dezvoltarea lichidului în abdomen ( ascită ). Pe măsură ce tabloul clinic progresează, ascita devine rezistentă la terapia diuretică , deoarece rinichii nu mai sunt capabili să elimine suficient sodiu. Majoritatea persoanelor cu „tip 2” au ascită rezistentă la diuretice înainte de a dezvolta funcționarea rinichilor. [11]
fundal
Primele rapoarte de insuficiență renală apărute la persoanele cu boli hepatice cronice au fost raportate la sfârșitul secolului al XIX-lea de Friedrich von Frerichs și Austin Flint . [12] Cu toate acestea, sindromul hepatorenal a fost definit ca insuficiență renală acută care a apărut în urma intervenției chirurgicale la nivelul sistemului biliar . [13] [14] Sindromul a fost în curând din nou asociat cu boli hepatice avansate [15] și, în 1950 , a fost definit clinic de Sherlock, Hecker, Papper și Vessin ca o boală asociată cu anomalii hemodinamice sistemice și caracterizată printr-o mortalitate ridicată. [12] [16] Hecker și Sherlock, în special, au identificat că persoanele cu sindrom au avut o excreție urinară de sodiu foarte scăzută și au scăzut proteinele din sânge. [5]
Murray Epstein a fost primul care a caracterizat vasodilatația splanchnică și vasoconstricția renală drept principalele modificări hemodinamice la pacienții cu sindrom. [17] Natura funcțională a insuficienței renale a bolii a fost demonstrată prin studii care arată modul în care rinichii transplantați de la pacienții cu sindrom hepatorenal revin la funcționarea noii gazde. [18] Acest lucru a condus la ipoteza că sindromul este rezultatul unei afecțiuni sistemice și nu a unei boli de rinichi. Prima încercare sistematică de definire a sindromului hepatorenal a fost făcută în 1994 de către Clubul Internațional Ascite , un grup de specialiști în hepatologie. Istoria mai recentă în ceea ce privește sindromul a implicat descoperiri ale diferiților mediatori vasoactivi care provoacă propriile modificări ale fluxului sanguin ale afecțiunii. [12]
Epidemiologie
Deoarece majoritatea indivizilor cu sindrom hepatorenal au ciroză, o mare parte din datele epidemiologice provin din populația cirotică. Afecțiunea este destul de frecventă: aproximativ 10% dintre persoanele internate în spital cu ascită au sindromul. [12] Un studiu retrospectiv la pacienții cirotici tratați cu terlipresină a sugerat că 20% din insuficiența renală acută la pacienții cirotici se datorează sindromului hepatorenal „de tip 1” și 6,6% se datorează „tipului 2”. [19] Se estimează că 18% dintre indivizii cu ciroză și ascită vor dezvolta sindromul în decurs de un an de la diagnosticarea cirozei și 39% dintre acești indivizi îl vor dezvolta în termen de cinci ani. [12] [20] Au fost identificați trei factori de risc independenți pentru dezvoltarea sindromului hepatorenal la pacienții cu ciroză: dimensiunea ficatului, activitatea reninei plasmatice și concentrația serică de sodiu . [12] [21]
Prognosticul pentru acești pacienți este adesea slab, pacienții netratați având o supraviețuire extrem de scurtă. [12] [15] [22] Severitatea bolilor hepatice (așa cum este arătat de scara MELD ) s-a dovedit a fi un factor determinant în rezultat. [23] [24] Unii pacienți fără ciroză dezvoltă sindrom hepatorenal cu o incidență de aproximativ 20%, după cum se arată într-un studiu efectuat pe pacienți cu hepatită alcoolică . [25]
semne si simptome
Ambele tipuri de sindrom hepatorenal împărtășesc trei scenarii principale: afectarea funcției hepatice, afectarea circulației și insuficiența renală. Deoarece aceste fenomene nu prezintă neapărat simptome în stadiile incipiente ale bolii, persoanele cu sindrom hepatorenal sunt diagnosticate cu starea lor pe baza testelor de laborator modificate. Majoritatea persoanelor care dezvoltă sindromul au ciroză și pot avea semne și simptome de ciroză, care pot include icter , alterarea stării mentale , scăderea capacității nutriționale și prezența ascitei . [26] În special, ascita rezistentă la utilizarea medicamentelor diuretice este caracteristică „tipului 2”. Oliguria , care este o scădere a volumului de urină , poate apărea ca urmare a insuficienței renale. Cu toate acestea, unii indivizi cu sindrom hepatorenal continuă să producă o cantitate normală de urină. [27]
Etiologie
Sindromul hepatorenal afectează de obicei persoanele cu ciroză și presiune ridicată în sistemul venei portale (o afecțiune numită hipertensiune portală ). În timp ce sindromul se poate dezvolta în orice tip de ciroză, este mai frecvent la persoanele cu ciroză alcoolică , mai ales dacă există hepatită alcoolică concomitentă identificabilă din biopsiile hepatice . [12] Sindromul poate apărea și la persoanele fără ciroză, dar cu insuficiență hepatică fulminantă. [12] [27]
S-au găsit unii factori care fac persoanele cu ciroză sau insuficiență hepatică mai vulnerabile la dezvoltarea afecțiunii. Acestea includ o infecție bacteriană, hepatită alcoolică acută sau sângerări gastro-intestinale superioare. Peritonita bacteriană spontană, care este infecția cu lichid ascitic, este un factor comun la persoanele cirotice care dezvoltă sindromul. Sindromul poate fi uneori declanșat de tratamente pentru complicațiile bolilor hepatice: factorii cauzali iatrogeni ai afecțiunii includ utilizarea agresivă a medicamentelor diuretice sau îndepărtarea volumelor mari de lichid ascitic prin paracenteză din cavitatea abdominală fără compensarea adecvată a fluidelor intravenoase . [12]
Diagnostic
Pot exista numeroase cauze ale insuficienței renale la persoanele cu ciroză sau insuficiență hepatică fulminantă. În consecință, este dificil să se distingă sindromul hepatorenal de alte boli care cauzează insuficiență renală la pacienții cu boală hepatică avansată. Ca rezultat, au fost indicate mai multe criterii pentru a ajuta la diagnostic. [27]
Principalele criterii includ: boli hepatice cu hipertensiune portală, insuficiență renală, absența șocului , prezența infecțiilor, tratament recent cu medicamente care afectează funcția renală și pierderi de lichide, absența îmbunătățirii prelungite a funcției renale în ciuda administrării a 1,5 litri de soluție salină intravenoasă, absență de proteinurie și absența bolilor renale sau a obstrucției fluxului renal, după cum se poate observa la ultrasunete . [27]
Criteriile minore sunt următoarele: scăderea excreției urinare (mai puțin de 500 ml pe zi), concentrație scăzută de sodiu în urină, osmolalitatea urinei mai mare decât sângele , absența globulelor roșii în urină și o concentrație serică de sodiu mai mică de 130 mmol / L. [27]
Multe alte afecțiuni renale sunt asociate cu afecțiuni hepatice și trebuie excluse înainte de a se pune diagnosticul sindromului hepatorenal. Persoanele cu insuficiență pre-renală nu au leziuni renale, dar, ca și cei afectați de sindrom, au disfuncție renală datorită fluxului redus de sânge la rinichi. De asemenea, similar sindromului hepatorenal, starea de preinsuficiență determină formarea de urină care are o concentrație foarte scăzută de sodiu. Cu toate acestea, spre deosebire de sindrom, insuficiența pre-renală răspunde la tratamentul cu lichide intravenoase, rezultând scăderea creatininei serice și creșterea excreției de sodiu. [27] Necroza tubulară acută (ATN) implică afectarea tubulilor renali și poate fi o complicație la persoanele cu ciroză, datorită administrării de medicamente potențial dăunătoare dezvoltării hipotensiunii arteriale. Datorită deteriorării tubulilor, rinichii afectați de necroză tubulară acută sunt de obicei incapabili să reabsorbă o mare parte din sodiu. Ca rezultat, ATN se poate distinge de sindromul hepatorenal pe baza testelor de laborator: persoanele cu ATN vor avea niveluri de sodiu urinare mult mai mari decât cele cu sindrom hepatorenal. Cu toate acestea, acest lucru nu este întotdeauna adevărat în cazul pacienților cu ciroză. [9]
Unele infecții virale ale ficatului, inclusiv hepatita B și hepatita C, pot duce, de asemenea, la inflamația glomerulului renal. [28] [29] Alte cauze ale insuficienței renale la subiecții cu afecțiuni hepatice sunt: toxicitatea medicamentului (în special gentamicina ) sau nefropatia de contrast, cauzată de administrarea intravenoasă de substanțe de contrast utilizate pentru investigațiile imagistice biomedicale . [27]
Fiziopatologie

Se consideră că insuficiența renală în sindromul hepatorenal rezultă din modificări ale tonusului vaselor de sânge din rinichi. [26] Teoria predominantă (așa-numita teorie „ subumplere ”) este că vasele de sânge din circulația renală sunt restrânse datorită dilatării vaselor de sânge ale circulației splanchnice (care perfuzează intestinul). Acest lucru se datorează factorilor eliberați de bolile hepatice. [22] [30] Oxidul nitric [31] , prostaglandinele , [26] [32] și alte substanțe vasoactive [26] au fost ipotezate ca fiind posibili factori responsabili de vasodilatația vaselor splanchnice în caz de ciroză. [26] Consecința acestui fenomen este o scădere a volumului „efectiv” de sânge detectat de aparatul juxtaglomerular , ceea ce duce la secreția de renină și la activarea sistemului renină-angiotensină , care determină vasoconstricția vaselor sistemice. și, mai exact, a rinichilor. [26] Cu toate acestea, acest efect nu este suficient pentru a contracara vasodilatația în circulația splanchnică, ducând la „ subumplerea ” persistentă a circulației renale și la agravarea situației, cu insuficiența renală consecventă. [30]
Studiile acestei teorii au arătat că există o scădere generală a rezistenței vasculare sistemice în sindromul hepatorenal, dar că măsurătorile femurale și renale ale fracției de debit cardiac par a fi crescute și, respectiv, scăzute, sugerând că vasodilatația splanchnică este implicată în insuficiența renală. [33]
Au fost formulate ipoteze multe substanțe chimice vasoactive care ar putea fi implicate în medierea modificărilor hemodinamice sistemice, inclusiv peptida natriuretică atrială [34] , prostaciclină , tromboxan A2 [35] și endotoxină . [8] În plus față de aceasta, s-a observat că administrarea de medicamente pentru a contracara vasodilatația splanchnică (cum ar fi ornipresina [34] , terlipresina [19] [36] și octreotida [37] ) duce la o îmbunătățire a ratei de filtrare glomerulară (care este o măsură cantitativă a funcției renale) la pacienții cu sindrom hepatorenal, oferind dovezi suplimentare că vasodilatația splanchnică este un element cheie al patogeniei sale.
Teoria „ subumplerii ” implică activarea sistemului renină-angiotensină-aldosteron , ceea ce duce la o creștere a absorbției de sodiu din tubul renal (definită ca „retenție lacră de sodiu”) mediată de aldosteron , care acționează asupra receptorilor mineralocorticoizi din zona distorsionată tubule. [11] [30] Se crede că aceasta poate fi o etapă critică suplimentară în patogeneza ascitei la pacienții cu ciroză. [11]
Prevenirea

Riscul de deces în sindromul hepatorenal este foarte mare, prin urmare, se pune un accent considerabil pe identificarea pacienților cu risc potențial de a dezvolta sindromul și prevenirea acestuia. Deoarece infecția (în special peritonita bacteriană spontană) și hemoragia gastro-intestinală sunt ambele complicații frecvente la persoanele cu ciroză și sunt, de asemenea, factori cauzali comuni pentru sindrom, tratamentul implică identificarea și gestionarea specifică precoce a pacienților cu ciroză cu aceste complicații în scopuri preventive. [9] Datorită unor strategii terapeutice, ascita poate fi prevenită. Cu toate acestea, trebuie evitată utilizarea agresivă a medicamentelor diuretice. În plus, multe medicamente care sunt utilizate atât pentru tratarea complicațiilor cirozei (cum ar fi unele antibiotice ), cât și pentru alte afecțiuni pot provoca insuficiență renală suficientă pentru a duce la sindrom hepatorenal la pacienții cu ciroză. [8] [9] În plus, un volum mare de drenaj obținut cu paracenteză , care constă în îndepărtarea lichidului ascitic din abdomen folosind un ac sau cateter pentru ameliorarea simptomelor, poate provoca modificări ale hemodinamicii suficiente pentru a determina dezvoltarea sindromului. și, prin urmare, acest lucru trebuie evitat la persoanele cu risc. Perfuzia concomitentă de albumină poate evita disfuncția circulatorie care apare după paracenteză și poate preveni astfel sindromul hepatorenal. [38] În schimb, la subiecții cu ascită tensionată, s-a emis ipoteza că îndepărtarea lichidelor poate îmbunătăți funcția renală prin scăderea presiunii asupra venelor renale . [39]
Persoanele cu ascită care prezintă infecție spontană (definită ca peritonită bacteriană spontană sau PAS) prezintă un risc deosebit de mare de a dezvolta sindromul. [26] La subiecții cu PAS, un studiu controlat randomizat a constatat că administrarea intravenoasă de albumină în prima și a treia zi de spitalizare a redus atât rata insuficienței renale, cât și rata mortalității. [40]
Tratament
Transplant de ficat
Tratamentul definitiv pentru sindromul hepatorenal este transplantul de ficat ortotopic , toate celelalte terapii pot fi utilizate ca pregătitoare pentru transplant. [5] [15] Deși transplantul hepatic este de departe cea mai bună opțiune disponibilă, mortalitatea sa dovedit a fi cu 25% mai mare în prima lună după transplant. [23] Persoanele cu sindrom care au prezentat o disfuncție hepatică majoră (cuantificată ca scor MELD mai mare de 36) [41] s-au dovedit a fi cu cel mai mare risc de mortalitate precoce după transplant hepatic. [23] În mai multe studii s-a demonstrat o deteriorare suplimentară a funcției rinichilor, chiar și după transplant, cu toate acestea acest lucru pare tranzitoriu și se crede că este cauzat de aportul de medicamente toxice pentru rinichi, în special imunosupresoare , cum ar fi ciclosporina și tacrolimus , care se știe că agravează funcția renală. [26] Pe termen lung, funcția renală la persoanele cu sindrom hepatorenal care au primit un transplant tinde să se recupereze în aproape fiecare caz, iar studiile arată că ratele de supraviețuire pe trei ani sunt similare cu cele care au primit un transplant. Ficat pentru diferite motive. [5] [26]
În așteptarea transplantului hepatic, pot fi puse în aplicare alte strategii pentru păstrarea funcției renale: acestea includ utilizarea perfuziilor intravenoase de albumină , administrarea de medicamente (în special analogi de vasopresină , care produce vasoconstricție splanchnică), proceduri de radiologie intervențională pentru scăderea presiunii venei portale, dializă si dializa hepatica . [26] [42]
Terapie medicală
Multe studii arată îmbunătățiri importante ale funcției renale, la pacienții cu sindrom hepatorenal, datorită extinderii volumului plasmatic prin intermediul albuminei intravenoase [42] . [26] [43] [44] Cantitatea de albumină administrată este de 1 gram pe kilogram de greutate corporală în prima zi, urmată de 20 până la 40 de grame în următoarele zile. [45] În special, studiile au arătat că tratamentul cu albumină în monoterapie este inferior tratamentului cu alte medicamente în combinație cu acesta. Majoritatea studiilor de evaluare înainte de transplant implică terapii cu utilizarea albuminei în combinație cu alte tratamente medicale sau procedurale. [26] [46]
Midodrina este un medicament alfa-agonist, iar octreotida este un analog peptidic al somatostatinei , un hormon implicat în reglarea tonusului vaselor de sânge din tractul gastro-intestinal. Medicamentele sunt, respectiv, vasoconstrictoare sistemice și inhibitori ai vasodilatației splanchnice și nu au demonstrat nicio utilitate atunci când sunt utilizate singure în tratamentul sindromului hepatorenal. [5] [26] [47] Cu toate acestea, un studiu efectuat la 13 pacienți cu sindrom a arătat o îmbunătățire semnificativă a funcției renale atunci când cele două au fost utilizate împreună (cu midodrină administrată oral și octreotidă orală subcutanată și ambele dozate în funcție de tensiunea arterială), cu trei pacienți care au supraviețuit afecțiunii. [48] Un alt studiu observațional, non-randomizat, la pacienții cu sindrom hepatorenal tratați cu octreotidă subcutanată și midodrină orală a demonstrat că nu a existat o creștere a supraviețuirii la 30 de zile. [13] [49]
Ornipresina , un vasoconstrictor, a fost găsit în unele studii ca fiind util în îmbunătățirea funcției renale la pacienții cu sindrom hepatorenal, [13] [43] [50], dar utilizarea sa este limitată, deoarece poate provoca ischemie severă în organele importante. [13] [43] Terlipresina este un analog al vasopresinei , care s-a dovedit că îmbunătățește funcția renală la pacienții cu sindrom hepatorenal care are ca rezultat o incidență mai mică a ischemiei. [13] [44] O critică făcută tuturor acestor terapii medicamentoase este că funcția renală, mai degrabă decât mortalitatea, a fost utilizată ca măsură a rezultatului. [51]
Alți agenți studiați pentru tratamentul sindromului hepatorenal includ: pentoxifilina , [52] acetilcisteina [53] și misoprostol . [13] [54] Dovezile pentru toate aceste terapii se bazează fie pe o serie de cazuri, fie, în cazul pentoxifilinei , pe date extrapolate dintr-un subgrup de pacienți tratați pentru hepatită alcoolică. [5]
Tratamente intervenționale
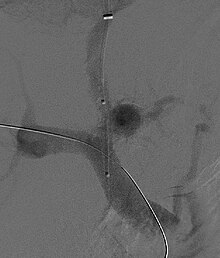
Shunt transjugular intrahepatic portosystemic (în engleză : Transjugular intrahepatic portosystemic shunt, TIPS) implică decompresia presiunilor ridicate prezente în circulația portalului, prin inserarea unui mic stent între vena portă și vena hepatică . Aceasta se face prin catetere, ghidate radiologic , care sunt trecute în vena hepatică sau prin vena jugulară internă sau vena femurală comună . Teoretic, se crede că o scădere a presiunii portale inversează fenomenele hemodinamice care duc în cele din urmă la dezvoltarea sindromului hepatorenal. Sa demonstrat că procedura îmbunătățește funcția renală la pacienții cu sindrom hepatorenal. [11] [55] [56] Complicațiile TIPS pentru tratamentul sindromului includ agravarea encefalopatiei hepatice (deoarece procedura implică crearea forțată a unui șunt porto-sistemic, ocolind în mod eficient capacitatea ficatului de a procesa toxinele ), incapacitatea pentru a realiza o reducere adecvată a presiunii portale și a posibilelor sângerări. [11] [55]
Dializa hepatică [57] implică dializa extracorporală pentru a elimina toxinele din circulație, de obicei prin adăugarea unui al doilea circuit de dializă care conține o membrană de albumină . Această tehnică a dat deja rezultate bune, dar totuși este încă în curs de dezvoltare. [11] [55]
Terapia de substituție renală ( hemodializă ) poate fi necesară pentru a trata persoanele cu sindrom hepatorenal care așteaptă transplantul de ficat, deși starea pacientului poate decide ce modalități să utilizeze. [58] Cu toate acestea, utilizarea dializei nu duce la recuperarea sau conservarea funcției renale la pacienții cu sindrom hepatorenal și este, în esență, utilizată numai pentru a evita complicațiile insuficienței renale până la transplant. La pacienții supuși hemodializei , poate exista, de asemenea, un risc crescut de mortalitate din cauza hipotensiunii arteriale , deși încă nu au fost efectuate studii adecvate. Ca urmare, rolul terapiei de substituție renală la pacienții cu sindrom rămâne încă neclar. [26]
Notă
- ^ BT Demirbas și colab. , Tratamentul cu succes al sindromului hepatorenal sever cu transplant de ficat de donator viu. , în Hepatogastroenterologie , vol. 59, nr. 119, octombrie 2012, pp. 2305-6, DOI : 10.5754 / hge10791 , PMID 23435146 .
- ^ a b c Mancini , p. 564 .
- ^ Mancini , p. 571 .
- ^ Mancini , pp. 564-566 .
- ^ a b c d e f CK Ng și colab. , Sindrom hepatorenal. , în Clin Biochem Rev , vol. 28, nr. 1, februarie 2007, pp. 11-7, PMID 17603637 .
- ^ P. Ginès și V. Arroyo, sindromul hepatorenal. , în J Am Soc Nephrol , voi. 10, nr. 8, august 1999, pp. 1833-9, PMID 10446954 .
- ^ V. Arroyo și colab. , Definiție și criterii de diagnostic ale ascitei refractare și sindromului hepatorenal în ciroză. International Ascites Club. , In Hepatology , vol. 23, n. 1, ianuarie 1996, pp. 164-76, DOI : 10.1002 / hep.510230122 , PMID 8550036 .
- ^ a b c V. Arroyo, M. Guevara e P. Ginès, Hepatorenal syndrome in cirrhosis: pathogenesis and treatment. , in Gastroenterology , vol. 122, n. 6, maggio 2002, pp. 1658-76, PMID 12016430 .
- ^ a b c d S. Mukherjee, Hepatorenal syndrome. , in emedicine.com . URL consultato il 2 agosto 2009 .
- ^ P. Ginés et al. , Comparison of paracentesis and diuretics in the treatment of cirrhotics with tense ascites. Results of a randomized study. , in Gastroenterology , vol. 93, n. 2, agosto 1987, pp. 234-41, PMID 3297907 .
- ^ a b c d e f L. Blendis e F. Wong, The natural history and management of hepatorenal disorders: from pre-ascites to hepatorenal syndrome , in Clin Med , vol. 3, n. 2, 2003, pp. 154–9, PMID 12737373 . URL consultato il 1º dicembre 2012 (archiviato dall' url originale il 16 marzo 2020) .
- ^ a b c d e f g h i j A. Ginès et al. , Incidence, predictive factors, and prognosis of the hepatorenal syndrome in cirrhosis with ascites , in Gastroenterology , vol. 105, n. 1, 1993, pp. 229–36, PMID 8514039 .
- ^ a b c d e f Ng et al. ,Hepatorenal syndrome , in Clin Biochem Rev , vol. 28, n. 1, febbraio 2007, pp. 11–7, PMC 1904420 , PMID 17603637 .
- ^ FC Helwig e CB Schutz, A liver kidney syndrome. Clinical pathological and experimental studies , in Surg Gynecol Obstet , vol. 55, 1932, pp. 570–80.
- ^ a b c F. Wong e L. Blendis, New challenge of hepatorenal syndrome: prevention and treatment , in Hepatology , vol. 34, n. 6, 2001, pp. 1242–51, DOI : 10.1053/jhep.2001.29200 , PMID 11732014 .
- ^ R. Hecker e S. Sherlock, Electrolyte and circulatory changes in terminal liver failure , in Lancet , vol. 271, n. 6953, dicembre 1956, pp. 1121–5, PMID 13377688 .
- ^ HM Wadei et al. , Hepatorenal syndrome: pathophysiology and management. , in Clin J Am Soc Nephrol , vol. 1, n. 5, settembre 2006, pp. 1066-79, DOI : 10.2215/CJN.01340406 , PMID 17699328 .
- ^ MH Koppel et al. , Transplantation of cadaveric kidneys from patients with hepatorenal syndrome. Evidence for the functional nature of renal failure in advanced liver disease , in N. Engl. J. Med. , vol. 280, n. 25, 1969, pp. 1367–71, DOI : 10.1056/NEJM196906192802501 , PMID 4890476 .
- ^ a b R. Moreau et al. , Terlipressin in patients with cirrhosis and type 1 hepatorenal syndrome: a retrospective multicenter study , in Gastroenterology , vol. 122, n. 4, aprile 2002, pp. 923–30, DOI : 10.1053/gast.2002.32364 , PMID 11910344 .
- ^ Mancini , pp. 564-565 .
- ^ Mancini , pp. 566-567 .
- ^ a b V. Arroyo, M. Guevara e P. Ginès, Hepatorenal syndrome in cirrhosis: pathogenesis and treatment , in Gastroenterology , vol. 122, n. 6, 2002, pp. 1658–76, DOI : 10.1053/gast.2002.33575 , PMID 12016430 .
- ^ a b c X. Xu et al. , Outcome of patients with hepatorenal syndrome type 1 after liver transplantation: Hangzhou experience , in Transplantation , vol. 87, n. 10, maggio 2009, pp. 1514–9, DOI : 10.1097/TP.0b013e3181a4430b , PMID 19461488 .
- ^ C. Alessandria et al. , MELD score and clinical type predict prognosis in hepatorenal syndrome: relevance to liver transplantation , in Hepatology , vol. 41, n. 6, 2005, pp. 1282–9, DOI : 10.1002/hep.20687 , PMID 15834937 .
- ^ E. Akriviadis et al. , Pentoxifylline improves short-term survival in severe acute alcoholic hepatitis: a double-blind, placebo-controlled trial. , in Gastroenterology , vol. 119, n. 6, dicembre 2000, pp. 1637-48, PMID 11113085 .
- ^ a b c d e f g h i j k l m n P. Ginès e V. Arroyo, Hepatorenal syndrome , in J. Am. Soc. Nephrol. , vol. 10, n. 8, 1999, pp. 1833–9, PMID 10446954 . URL consultato il 17 luglio 2009 .
- ^ a b c d e f g V. Arroyo et al. , Definition and diagnostic criteria of refractory ascites and hepatorenal syndrome in cirrhosis. International Ascites Club , in Hepatology , vol. 23, n. 1, 1996, pp. 164–76, DOI : 10.1002/hep.510230122 , PMID 8550036 .
- ^ SH Han, Extrahepatic manifestations of chronic hepatitis B , in Clin Liver Dis , vol. 8, n. 2, 2004, pp. 403–18, DOI : 10.1016/j.cld.2004.02.003 , PMID 15481347 .
- ^ M. Philipneri e B. Bastani, Kidney disease in patients with chronic hepatitis C , in Curr Gastroenterol Rep , vol. 3, n. 1, febbraio 2001, pp. 79–83, DOI : 10.1007/s11894-001-0045-0 , PMID 11177699 .
- ^ a b c RW Schrier et al. , Peripheral arterial vasodilation hypothesis: a proposal for the initiation of renal sodium and water retention in cirrhosis , in Hepatology , vol. 8, n. 5, 1988, pp. 1151–7, DOI : 10.1002/hep.1840080532 , PMID 2971015 .
- ^ PY Martin et al. , Nitric oxide as a mediator of hemodynamic abnormalities and sodium and water retention in cirrhosis , in N. Engl. J. Med. , vol. 339, n. 8, agosto 1998, pp. 533–41, DOI : 10.1056/NEJM199808203390807 , PMID 9709047 .
- ^ M. Epstein, Hepatorenal syndrome: emerging perspectives of pathophysiology and therapy , in J. Am. Soc. Nephrol. , vol. 4, n. 10, aprile 1994, pp. 1735–53, PMID 8068872 .
- ^ J. Fernandez-Seara et al. , Systemic and regional hemodynamics in patients with liver cirrhosis and ascites with and without functional renal failure , in Gastroenterology , vol. 97, n. 5, 1989, pp. 1304–12, PMID 2676683 .
- ^ a b K. Lenz et al. , Ornipressin in the treatment of functional renal failure in decompensated liver cirrhosis. Effects on renal hemodynamics and atrial natriuretic factor , in Gastroenterology , vol. 101, n. 4, 1991, pp. 1060–7, PMID 1832407 .
- ^ K. Moore et al. , Systemic and renal production of thromboxane A2 and prostacyclin in decompensated liver disease and hepatorenal syndrome , in Gastroenterology , vol. 100, n. 4, 1991, pp. 1069–77, PMID 2001805 .
- ^ Mancini , p. 568 .
- ^ F. Kaffy et al. , Octreotide in the treatment of the hepatorenal syndrome in cirrhotic patients , in J. Hepatol. , vol. 30, n. 1, gennaio 1999, p. 174, DOI : 10.1016/S0168-8278(99)80025-7 , PMID 9927168 .
- ^ PG Velamati e HF Herlong, Treatment of refractory ascites , in Curr Treat Options Gastroenterol , vol. 9, n. 6, 2006, pp. 530–7, DOI : 10.1007/s11938-006-0009-4 , PMID 17081486 .
- ^ Sheila Sherlock e J. Dooley, Chapter 9 , in Diseases of the liver and biliary system , edition 11, Wiley-Blackwell, 2002, ISBN 978-0-632-05582-1 .
- ^ P. Sort et al. , Effect of intravenous albumin on renal impairment and mortality in patients with cirrhosis and spontaneous bacterial peritonitis , in N. Engl. J. Med. , vol. 341, n. 6, 1999, pp. 403–9, DOI : 10.1056/NEJM199908053410603 , PMID 10432325 .
- ^ Mancini , pp. 574-576 .
- ^ a b Mancini , p. 575 .
- ^ a b c M. Guevara et al. , Reversibility of hepatorenal syndrome by prolonged administration of ornipressin and plasma volume expansion , in Hepatology , vol. 27, n. 1, 1998, pp. 35–41, DOI : 10.1002/hep.510270107 , PMID 9425914 .
- ^ a b R. Ortega et al. , Terlipressin therapy with and without albumin for patients with hepatorenal syndrome: results of a prospective, nonrandomized study , in Hepatology , vol. 36, 4 Pt 1, 2002, pp. 941–8, DOI : 10.1053/jhep.2002.35819 , PMID 12297842 .
- ^ P. Ginès et al. , Management of cirrhosis and ascites , in N. Engl. J. Med. , vol. 350, n. 16, 2004, pp. 1646–54, DOI : 10.1056/NEJMra035021 , PMID 15084697 .
- ^ M. Martín-Llahí et al. , Terlipressin and albumin vs albumin in patients with cirrhosis and hepatorenal syndrome: a randomized study , in Gastroenterology , vol. 134, n. 5, maggio 2008, pp. 1352–9, DOI : 10.1053/j.gastro.2008.02.024 , PMID 18471512 .
- ^ G. Pomier-Layrargues et al. , Octreotide in hepatorenal syndrome: a randomized, double-blind, placebo-controlled, crossover study , in Hepatology , vol. 38, n. 1, 2003, pp. 238–43, DOI : 10.1053/jhep.2003.50276 , PMID 12830007 .
- ^ P. Angeli et al. , Reversal of type 1 hepatorenal syndrome with the administration of midodrine and octreotide , in Hepatology , vol. 29, n. 6, 1999, pp. 1690–7, DOI : 10.1002/hep.510290629 , PMID 10347109 .
- ^ E. Esrailian et al. , Octreotide/Midodrine therapy significantly improves renal function and 30-day survival in patients with type 1 hepatorenal syndrome , in Dig. Dis. Sci. , vol. 52, n. 3, 2007, pp. 742–8, DOI : 10.1007/s10620-006-9312-0 , PMID 17235705 .
- ^ V. Gülberg et al. , Long-term therapy and retreatment of hepatorenal syndrome type 1 with ornipressin and dopamine , in Hepatology , vol. 30, n. 4, 1999, pp. 870–5, DOI : 10.1002/hep.510300430 , PMID 10498636 .
- ^ P. Tandon et al. , Systematic review: renal and other clinically relevant outcomes in hepatorenal syndrome trials , in Aliment. Pharmacol. Ther. , vol. 25, n. 9, maggio 2007, pp. 1017–28, DOI : 10.1111/j.1365-2036.2007.03303.x , PMID 17439502 .
- ^ E. Akriviadis et al. , Pentoxifylline improves short-term survival in severe acute alcoholic hepatitis: a double-blind, placebo-controlled trial , in Gastroenterology , vol. 119, n. 6, 2000, pp. 1637–48, DOI : 10.1053/gast.2000.20189 , PMID 11113085 .
- ^ S. Holt et al. , Improvement in renal function in hepatorenal syndrome with N-acetylcysteine , in Lancet , vol. 353, n. 9149, 1999, pp. 294–5, DOI : 10.1016/S0140-6736(05)74933-3 , PMID 9929029 .
- ^ JD Clewell e P. Walker-Renard, Prostaglandins for the treatment of hepatorenal syndrome , in Ann Pharmacother , vol. 28, n. 1, 1994, pp. 54–5, PMID 8123962 .
- ^ a b c F. Wong et al. , Midodrine, octreotide, albumin, and TIPS in selected patients with cirrhosis and type 1 hepatorenal syndrome , in Hepatology , vol. 40, n. 1, 2004, pp. 55–64, DOI : 10.1002/hep.20262 , PMID 15239086 .
- ^ M. Guevara e j. Rodés, Hepatorenal syndrome , in Int. J. Biochem. Cell Biol. , vol. 37, n. 1, 2005, pp. 22–6, DOI : 10.1016/j.biocel.2004.06.007 , PMID 15381144 .
- ^ Mancini , pp. 571-573 .
- ^ O. Witzke et al. , Which patients benefit from hemodialysis therapy in hepatorenal syndrome? , in J. Gastroenterol. Hepatol. , vol. 19, n. 12, 2004, pp. 1369–73, DOI : 10.1111/j.1440-1746.2004.03471.x , PMID 15610310 .
Bibliografia
- Elena Mancini, Sindrome Epatorenale ( PDF ), in G Ital Nefrol , vol. 29, n. 5, settembre/ottobre 2012, pp. 563-578. URL consultato il 28 dicembre 2014 .
- Research Laboratories Merck, The Merck Manual quinta edizione , Milano, Springer-Verlag, 2008, ISBN 978-88-470-0707-9 .
- Joseph C. Segen,Concise Dictionary of Modern Medicine , New York, McGraw-Hill, 2006, ISBN 978-88-386-3917-3 .
- Harrison, Principi di medicina interna , 18ª ed., Milano, CEA Casa Editrice Ambrosiana, 2012, ISBN 978-88-08-18257-9 .
- Sheila Sherlock e James Dooley, Chapter 9 , in Diseases of the liver and biliary system , edition 11, Wiley-Blackwell, 2002, ISBN 978-0-632-05582-1 .
Voci correlate
Altri progetti
-
 Wikimedia Commons contiene immagini o altri file su sindrome epatorenale
Wikimedia Commons contiene immagini o altri file su sindrome epatorenale
Collegamenti esterni
- ( EN ) Sindrome epatorenale , su Enciclopedia Britannica , Encyclopædia Britannica, Inc.
| Controllo di autorità | Thesaurus BNCF 38937 · LCCN ( EN ) sh85060303 |
|---|

